Fascitis Necrotizante del Periné (Gangrena de Fournier ): Bacteriología
Cómo y por qué una infección criptoglandular o periuretral, con una virulencia de baja a moderada, se vuelve un proceso necrotizante y destructivo, no está claro. En la mayoría de los casos, la infección es causada por organismos de las floras fecal y uretral normales y no por gérmenes oportunistas. Se sabe que, bajo un estado de inmunosupresión, la flora mixta interactúa de una manera sinérgica, volviéndose virulenta e invasora (2).
Hay controversia frente a los gérmenes específicamente comprometidos en la infección. Se ha aislado un número abundante de bacterias tanto aerobias como anaerobias, incluyendo Clostridium perfrigens y welchii (1).
Lo frecuente es encontrar una microflora mixta, dentro de la cual se encuentran Streptococcus ,Staphylococcus aureus y albus , bacteroides, Klebsiella , Escherichia coli , Enterococcus , Proteus y Citrobacter . Los cultivos, tanto aerobios como anaerobios, y los extendidos para Gram se deben obtener de los márgenes, en donde la infección está activa y avanzando (1).
Se han encontrado, en 75%de los pacientes, organismos grampositivos formadores de gas (Peptococcus y Peptostreptococcus ), mientras que las especies de Clostridium se encuentran en una tercera parte (5).
El encontrar crepitación y gas subcutáneo no necesariamente implica la infección por Clostridium . Cuando la infección está causada por este último germen, el curso de la enfermedad es fulminante y fatal (12).
Diagnóstico diferencial
En esta entidad, la dificultad no es poderla distinguir entre muchos diagnósticos diferenciales sino, más bien,poderla identificar lo más pronto posible para instituir un tratamiento rápido y agresivo (13).
Clínica
Clásicamente,los pacientes consultan por síntomas rectales inespecíficos, de varios días (1 a 5 días en promedio, aunque se han visto gangrenas 24 horas luego del inicio de los síntomas)(13,14)y hasta semanas de duración; hay un deterioro clínico súbito al extenderse la infección (12).
Generalmente, los pacientes se quejan de dolor perineal y edema que les impide sentarse (11), la piel aparece relativamente normal y, en estadios moderadamente avanzados.
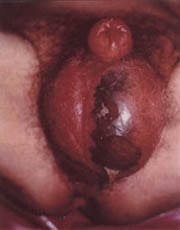
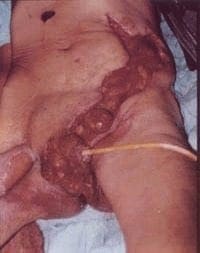
Puede haber eritema y rubor; pero, definitivamente, el hallar un punto negro o crepitación son signos ominosos que sugieren extensa necrosis subcutánea (Figura 2).
Es una entidad infeciosa, en la cual la supuración es escasa y más bien lo que se aprecia es un exudado serosanguinolento oscuro y fétido, acompañado de gas y material necrótico por la mionecrosis existente.
Figura 2.Gangrena de Fournier de origen urológico y localizada en el periné anterior. Cuadro inicial de necrosis escrotal con descamación superficial de la piel y abundante edema.
La mayoría de los pacientes tienen síntomas sistémicos que son exagerados para sus hallazgos clínicos.
Estos síntomas incluyen fiebre, taquicardia, deshidratación, leucocitosis, alteraciones electrolíticas, hiperglicemia, coagulopatía y choque. En un porcentaje alto (30-50%), hay sintomatología urinaria, en la que la retención es la más frecuente (6,11).
Se han encontrado dos variantes del mismo síndrome. Tipo I: describe a los pacientes cuya infección se extiende a los tejidos blandos y produce necrosis de la piel, del tejido subcutáneo y de la fascia (el músculo usualmente no está comprometido)o una combinación de lo anterior. Al examinarlos, se encuentra crepitación perineal,piel indurada y eritematosa con vesículas o francamente necrótica. Estos pacientes tienen una supervivencia aceptable con un debridamiento radical y antibioticoterapia.
Tipo II: son los pacientes que tienen destrucción de los tejidos blandos y extensión de la infección al espacio preperitoneal,desde un absceso del supraelevador. Estos pacientes tienen, al examinarlos, unos hallazgos más sutiles en el periné.
En este grupo de pacientes se puede, aunque es inusual, encontrar eritema periumbilical y una masa abdominal que son hallazgos ominosos. Radiológicamente, se encuentran atelectasias y derrames pleurales leves asociados a enfisema subcutáneo en pelvis y flancos.
El manejo de estos pacientes, aparte del debridamiento perineal agresivo y la antibioticoterapia, es realizarles incisiones infraumbilical y en flancos, bilateralmente, para asegurar un debridamiento y un drenaje adecuados. En este tipo de gangrena,algunos autores han sugerido la necesidad de la realización de laparoscopia diagnóstica y de drenaje. Ya que la respuesta inmune se mantiene mejor con esta vía que con procedimientos colorrectales abiertos (13).
En estos pacientes se han usado esteroides (metilprednisolona,30 mg/kg, en bolo único)para contrarrestar el choque séptico, aunque esto último es controvertido (15).
Tratamiento
Los pilares fundamentales para el enfoque y el manejo de esta entidad son el reconocimiento temprano y el debridamiento quirúrgico agresivo (12).
Todo tipo de tratamiento médico (reanimación hidroelectrolítica, antibióticos de amplio espectro, etc.)se debe considerar como un preámbulo para el abordaje quirúrgico que, en definitiva, es el manejo “estándar de oro ”en esta patología.
Se ha visto que la gangrena gaseosa progresa a razón de una pulgada por hora (9). Por tanto, los antibióticos que se deben utilizar, deben ser efectivos contra estafilococos, estreptococos, coliformes gramnegativos, Pseudomonas ,bacteroides y Clostridium .
Se ha usado la penicilina a altas dosis para gérmenes grampositivos y Clostridium , un aminoglicósido o quinolona para gramnegativos y metronidazol o clindamicina para anaerobios.
Actualmente, el régimen más recomendado es un anaerobicida asociado a sulbactam-ampicilina o cefalosporina anti-pseudomona o de tercera generación (2,12,14).
El debridamiento radical agresivo es el tratamiento ideal y se debe realizar hasta que se encuentre tejido viable, independientemente del defecto creado. El objetivo del tratamiento quirúrgico es remover todo el tejido necrótico, frenar el curso de la enfermedad y aliviar la toxicidad sistémica.Se debe remover cualquier zona de viabilidad dudosa.
La mayoría de las veces, cuando hay progresión de la enfermedad es porque el debridamiento inicial fue inadecuado (2).
La necrosis encontrada en el tejido cutáneo simplemente es la punta del iceberg, porque lo que se encuentra al debridar es abundante necrosis de licuefacción y secreción seropurulenta y fétida de color marrón. La piel y el tejido subcutáneo comprometidos fácilmente se pueden separar de la fascia.
La vejiga, el recto, el ano y los testículos (las túnicas vaginal y albugínea que los protegen) raramente están comprometidos, ya que su circulación no proviene de la vasculatura perineal sino de la aorta (5).
El tratamiento quirúrgico:
Se debe realizar tan pronto como las condiciones del paciente lo permitan, ya que una demora en éste implica una alta mortalidad.
Si, a pesar del abordaje quirúrgico perineal, el paciente no muestra signos de mejoría, se debe realizar una TAC o una RM. Con el fin de buscar extensión de la infección al supraelevador, retroperitoneal o intraabdominal y pensar en la necesidad de una nueva intervención y, posiblemente, laparotomía para drenar estas colecciones.
Realización rutinaria de colostomía derivativa en las GF
Algunos autores sugieren la realización rutinaria de colostomía derivativa en las GF de origen anorrectal (16). Pero, el consenso actual y general es que las indicaciones para la realización de colostomía derivativa son el compromiso y la destrucción infecciosa del esfínter, la perforación colorrectal o la lesión rectal grande, los pacientes inmunocomprometidos o la incontinencia fecal definitiva (2).
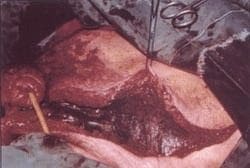
La colostomía se realiza, por lo general, sin hacer una laparotomía, en el colon transverso, en los cuadrantes superiores del abdomen, lejos del posible sitio de extensión por vecindad de la infección (Figura 3). Por lo general, las infecciones necrotizantes del periné anterior no requieren la realización de una colostomía (Figuras 4 a-c).
Figura 3. Colostomía en asa del colon transverso,colocada lejos del área de infección, lo que permite un margen adecuado que no involucre el sitio de la colostomía ni favorezca la contaminación.
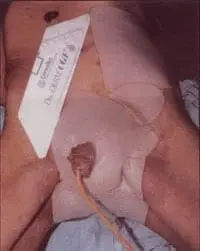
Figura 4a. Gangrena de Fournier de origen urológico. Al iniciar la disección y el debridamiento en el periné anterior, se encontró una extensa fasciitis necrotizante que ascendía hasta el reborde costal izquierdo.Hubo necesidad de debridar todo este tejido necrótico.
Figura 4b. Paciente una semana después del debridamiento inicial de la fascitis necrotizante, cubierto con apósito hidrocoloide para favorecer la granulación. Nótese el control de la infección.
Figura 4c. Paciente 12 días después del debridamiento inicial. La infección está controlada, hay abundante tejido de granulación.A pesar de ser un defecto cutáneo grande; rara vez se tendrán que utilizar injertos, ya que los bordes cutáneos con un adecuado decolamiento dan para un cierre primario tardío. Nótese que aunque los testículos están expuestos,continúan vitales. El siguiente paso es crearles unos bolsillos subcutáneos a diferente altura para preservarlos y evitar que se traumaticen entre sí.
Cierre de la colostomía
Antes del cierre de la colostomía, se deben evaluar la integridad y la funcionalidad esfinterianas. La cavidad perineal abscedada se incide en forma radiada en la parte más renitente. Si al explorar el absceso se encuentra una gran cavidad, con necrosis extensa y pérdida de los soportes laterales (elevadores del ano, esfínter externo y los cojines fibroadiposos de los espacios isquiorrectales) y todo el sostén del ano está dado sólo por la piel,entonces se está frente a un caso de ano flotante.
Algunos autores recomiendan realizar incisiones radiadas paralelas (5-10)a la inicial, con excisiones elípticas de 2 a 3 mm de piel. Con drenaje y debridamiento amplio subcutáneo, con empaquetamiento de gasas y drenes de Penrose amarrados entre sí.
Esto no sólo garantiza una limpieza adecuada, sino que evita la retracción y la deformidad anal, aunque se ha visto una incidencia importante de fístulas anorrectales con este procedimiento (11).
El 85%de pacientes conservan una función rectal normal 1%requieren colostomía permanente y 10%presentan fístulas anorrectales (17).
Existe controversia sobre la necesidad de derivación urinaria, aunque a la mayoría de pacientes se les coloca sonda vesical como parte del manejo rutinario y esto es suficiente (3,18). Otros autores recomiendan la derivación rutinaria por cistostomía suprapúbica (19). En la actualidad, se recomienda hacer cistostomía derivativa en el caso de una estenosis uretral con extravasación urinaria proximal.
Aunque se sabe que el oxígeno hiperbárico tiene efecto antibacteriano sobre los anaerobios, solamente se ha visto su efectividad en infecciones expansivas difusas causadas por Clostridium y en pacientes sin enfermedades predisponentes para toxicidad por oxígeno (EPOC)(14). Pero definitivamente, la mejor supervivencia (95%)se obtiene cuando se asocia el oxígeno hiperbárico con debridamiento amplio y los antibióticos; mientras que, cuando se usa cirugía y antibióticos, la supervivencia es de 70%y sólo de 55%cuando se combinan el oxígeno hiperbárico y los antibióticos (14,20).
CLIC AQUÍ Y DÉJANOS TU COMENTARIO