Tratamiento médico del vértigo, Fármacos
Histamina
El primero en sintetizar la histamina fue Windaus, en 1906. Está ampliamente repartida en el cuerpo. Su concentración varía en las diferentes especies. Es uno de los mediadores preformados almacenados en los mastocitos y su liberación es resultado de la interacción del antígeno con los anticuerpos IgE sobre la superficie del mastocito. En el hombre, las más altas concentraciones se encuentran en el pulmón, la mucosa nasal, el estómago, el duodeno y la piel. Hay muchas evidencias de que este fármaco sea un neurotransmisor central. La síntesis de la histamina por las neuronas se ha podido detectar por medios bioquímicos y citoquímicos y se ha podido comprobar un sistema histaminérgico en el SNC. La mayor parte de estas neuronas está localizada en la zona ventral del hipotálamo. Esto da origen a un sistema de vías ascendentes y descendentes con características similares a las de un sistema aminérgico, de acuerdo con el efecto en la regulación de la temperatura y de la dinámica vascular.
Se han descrito tres tipos de receptores: H1, son los más importantes y los que pueden encontrarse localizados en la glía, los vasos y las neuronas y pueden actuar movilizando el Ca++ en las células receptoras. H2: Se relacionan directamente con la activación de la adenil-ciclasa. H3: Son las mas sensibles a la histamina y se localizan más selectivamente en los ganglios basales y en el área olfatoria.
Atkinson en 1941, sugirió que la histamina podría jugar un papel muy importante en el tratamiento de la enfermedad de Menière. Independientemente, Horton 1941, describió buenos resultados en la administración subcutánea de histamina en estos pacientes. Desde entonces, varios autores han usado histamina como tratamiento de esta enfermedad, basados en su efecto vasodilatador de los pequeños vasos del oído interno.
Este medicamento debe suministrarse por vía parenteral, subcutánea y sus efectos colaterales son desagradables. Este hecho, más la aparición de la betahistine, dejaron relegado su uso en esta enfermedad.
Diclorohidrato de betahistine (Serc o betaserc-verum)
Este compuesto fue sintetizado en 1941 por Walter y colaboradores. Estructuralmente es igual a la histamina, pero con la ventaja que se puede dar por vía oral.
Se han hecho estudios animales para probar su acción encontrándose que es muy efectiva en la dilatación de los pequeños vasos del oído interno. Tiene un efecto débil sobre los receptores H1 en vasos muy pequeños (< 80um), incluyendo arteriolas, precapilares, esfínteres y vénulas, la activación de los receptores H1 causa vasodilatación y aumenta con el flujo sanguíneo regional. Venas y arteriolas más grandes que 80 um hacen vasoconstricción con la estimulación de los receptores H1. La administración de betahistine aumenta el flujo sanguíneo en los lechos vasculares periféricos quitando la resistencia de los vasos y haciendo vasoconstricción de los vasos más centrales. Esto causa una caída de la presión arterial sistémica que no es significativa. Martínez 1970, demostró su acción vasodilatadora en cobayos, sobre los pequeños vasos de la estría vascularis y el ligamento espiral.
Algunos reportes de la literatura muestran que este fármaco tiene un efecto positivo en el tratamiento de la enfermedad de la Menière y en el tinitus. El mecanismo de acción de este medicamento parece comprometer receptores colinérgicos autónomos, con una acción específica sobre la conductividad vascular de la cóclea. Este hallazgo es importante, pues tanto el tinitus como la enfermedad de Menière tienen mucho que ver con el balance autonómico. Por otra parte, también se ha probado su acción sobre el tejido nervioso. De esta manera, la betahistine también producirá efectos neurosensoriales en la cóclea.
Antihistamínicos bloqueadores de h1
Los antihistamínicos son efectivos en la prevención de la cinetosis. Esto sugiere que el sistema histaminergético juega un papel muy importante en su producción. Se ha demostrado, también, que la histamina afecta la función vestibular. Sin embargo, el mecanismo neural no se conoce muy bien.
Takeda, a través de inmunohistoquímica, demostró receptores histaminergéticos en el núcleo vestibular lateral, pero no en los otros núcleos. Este hallazgo ya había sido publicado, pero utilizando otra metodología. Las neuronas histaminergéticas también inervan varias regiones de la parte baja del tallo cerebral, tales como los núcleos del tracto solitario y el origen del vago y vías descendentes hacia la médula espinal. También se encuentran en el hipotálamo, el cual es el centro del sistema nervioso autónomo, en los núcleos tuberculomamilares en el núcleo del vómito. El uso de alfa-fluorometilhistidina, en el núcleo versible, que bloquea la transducción neural en el sistema neuronal histaminergético, en el estudio de la cinetosis en ratas, demostró que la habituación a la doble rotación se desarrolla, tanto en ratas tratadas con este fármaco, como en los animales control. Esto sugiere que los antihistamínicos pertenecen a la clase III de la clasificación antes mencionada y que los receptores histamínicos H1 están envueltos en el mecanismo final que es el que produce los síntomas y signos de la cinetosis, incluyendo el vómito. Los antihistamínicos reducen la severidad de la cinetosis y siguen actuando después de que se han desarrollando las náuseas y el vómito. Esto apoya la teoría de que los histaminergéticos están comprometidos en la producción de los síntomas de esta enfermedad.
En experimentos en ratas realizados por este mismo autor, se usaron dos fármacos antieméticos, la domperidona y el ondansetrón, para bloquear la emesis producida por la cinetosis. Esto quiere decir que los impulsos histaminergéticos H1, son independientes a la acción de los D2 dopamino-receptores en el área ZDQ, y de la acción de los receptores serotonínicos 5HT3 en las aferencias viscerales del TGI. En otras palabras, la acción anticinetósica de los antihistamínicos H1 no se haría a través del efecto bloqueador de estos receptores sino, posiblemente sea producto de algunas otras propiedades entre las cuales se encuentra su efecto anticolinérgico.
El grupo de antihistamínicos antiguos se diferencia de los modernos por sus efectos colaterales. Los antiguos producen somnolencia, depresión o estimulación del SNC y sequedad en la boca. Los modernos no producen somnolencia y sus efectos anticolinérgicos son menores. Se eliminan más lentamente, luego, las dosis son más espaciadas. No producen intolerancia gástrica.
Anticolinérgicos
Estos compuestos son antagonistas competitivos de la acción de la acetilcolina como también de otros agonistas muscarínicos. Bloquean el efecto de la acetilcolina en los sitios donde se encuentran los receptores nicotínicos. En el SNC, la transmisión colinérgica nicotínica predomina en la médula espinal mientras que en la corteza y la subcorteza cerebral, la transmisión colinérgica es tanto nicotínica como muscarínica. Por esta razón, se cree que el efecto de estos fármacos se hace a nivel central.
Gutner et al en 1951, encontraron que la escopolamina no reducía el nistagmo postcalórico en animales de experimentación. Más tarde, otros autores demostraron que la escopolamina en dosis bajas no tiene ningún efecto sobre la amplitud, la duración y la frecuencia del nistagmo postcalórico, ni reduce la duración de su fase lenta.
La escopolamina reduce la respuesta nistágmica del nistagmo optoquinético. La acción de este fármaco ha sido controvertida; unos investigadores dicen que su acción es periférica a nivel del endo-órgano vestibular aunque sus experimentos no son convincentes y otros descartan su acción sobre los quimorreceptores de la zona disparadora del vómito, pues no tiene ningún efecto en el control de vómito producido por la apomorfina. Su acción cortical, en el control de estos síntomas, es la menos apropiada, según Schneider, 1980.
En experiencia animal, la escopolamina produce una inhibición específica de los potenciales de acción postsinápticos de las neuronas de los núcleos vestibulares, indicando que el sitio de acción de este medicamento es a nivel de los núcleos vestibulares.
En condiciones naturales, el sistema vestibular interactúa con el sistema visual con el objeto de dar una posición correcta a los ojos, con respecto a la movilidad de la cabeza. Este fármaco actuaría controlando la interacción de estos dos sistemas como lo demuestran los experimentos realizados sobre el nistagmo optocinético. También facilita la adquisición de la habituación a la rotación sugiriendo que la escopolamina es un fármaco tipo II. La acetilcolina puede transmitir información de una memoria sensorial basada en el almacenamiento neural a un comparador a través de los receptores muscarínicos. La escopolamina bloquearía esta transmisión permitiendo que el almacenamiento neural obtenga un nuevo patrón sensorial.
La eficacia de la escopolamina en la prevención de la cinetosis está muy bien documentada. El medicamento pasa la barrera hematoencefálica con facilidad; los mejores efectos del mismo se obtienen cuando se da por vía oral, pero sus efectos colaterales no hacen muy adecuada esta forma de administración. Por otra parte, se elimina muy rápidamente del torrente circulatorio, de 2 a 4 horas, por lo que hay que dar dosis sostenidas. Este problema se ha resuelto con la administración transdérmica, la cual asegura un constante flujo del fármaco a la sangre con marcada disminución de sus efectos colaterales, los cuales consisten en sedación, boca seca, visión borrosa, pérdida de peso, confusión y alucinaciones. Todo depende de la dosis y de la hipersensibilidad de la persona.
Este medicamento se consigue en el comercio con el nombre de Transder Scop, en forma de parches, los cuales se deben aplicar en la región mastoidea. Cada parche contiene 15 mg de escopolamina y se liberan 5 mg cada 24 horas para un total de 3 días de tratamiento.
Además, de su efecto anticinetósico, se ha usado con buenos resultados en la enfermedad de Menière.
Los resultados con la escopolamina dicen que es más efectivo aplicarla antes del viaje y antes de que la compensación se haya realizado. Esta observación clínica nos lleva a concluir que la escopolamina facilita la habituación a la provocación producida por el efecto del movimiento. El hallazgo de que la escopolamina es mucho menos efectiva después de que los síntomas han aparecido, indica que los receptores muscarínicos no están comprometidos en el mecanismo de los síntomas que aquí aparecen.
Ansiolíticos sedantes
Las benzodiazepinas son sedantes con gran capacidad ansiolítica. Se conoce que son potenciadores de los efectos de GABA en el SNC. En varias regiones del cerebro se han descubierto sitios de unión para benzodiazepinas que aparecen corresponder a un complejo macromolecular que incluye GABA receptores y canales clorados. Estos sitios benzodiazepínicos pueden ser modulados tanto por GABA como por cloro. A concentraciones normales, las benzodiazepinas pueden reducir la excitabilidad de algunas neuronas por acciones que no comprometen ni la acción de GABA ni la permeabilidad del cloro. Así que mecanismos celulares intrínsecos ayudarían al efecto de las benzodiazepinas, además de su facilitación mediada por GABA y cloro . Dentro de las benzodiazepinas, la que ha sido más estudiada con respecto a sus efectos sobre los síntomas vestibulares, ha sido el diazepam.
El diazepam ha sido recomendado para aliviar el estrés en lesiones vestibulares y se cree que reduce el desbalance en este sistema. El efecto de éste sobre la mejoría de los problemas vestibulares, se presume, se debe a un aumento en el sistema cerebelar GABAérgico que media la inhibición sobre las respuestas vestibulares. Algunos investigadores han demostrado que la ataxia mejoró pero el nistagmo no y el estado final de compensación fue similar al de los controles animales. El diazepam reduce la recuperación de la compensación vestibular en cobayos aunque falta un estudio en humanos.
Se ha reportado que el diazepam causa una depresión de la actividad neuronal espontánea en el núcleo vestibular medial del gato. Deprime el nistagmo postlaberintectomía y altera el equilibrio motor del cuerpo en monos. Por otra parte, el diazepam inyectado resulta en una reducción de la actividad espontánea de las neuronas localizadas en el sistema mesencefálico facilitador mesenquimal del gato descerebrado en la región mediocolicular. Es importante descubrir que el sistema reticular del tallo cerebral sería el sitio en donde actuaría el diazepam produciendo depresión de este lugar. Recientemente se ha sabido que las benzodiazepinas tienen su acción sobre receptores específicos que se reparten por el cerebro y que podrían actuar potenciando la inhibición de los receptores cerebelares mediados por GABA. Se ha demostrado, también, que el diazepam aumenta la inhibición cerebelar de las neuronas vestibulares del núcleo vestibular contralateral después de una lesión periférica. Así que una desviación contralateral, después de la aplicación diaria de diazepam, se debería a la sobreinhibición temporal del núcleo vestibular del lado intacto y que el efecto acumulativo del fármaco facilitaría la compensación de alguna forma. En monos se ha demostrado que la inyección de diazepam actúa rápidamente en los primeros días postlaberintectomía y que luego decrece gradualmente durante el período de compensación vestibular. Desde el punto de vista clínico, es importante saber que la inyección diaria de este medicamento reduce el desequilibrio estático pero no retarda el proceso de compensación.
Simpáticos-miméticos
d-Anfetaminas. Este simpático-mimético es un gran estimulante del SNC, es activo por vía oral y su efecto dura algunas horas. Su acción sobre el sistema cardiovascular consiste en elevar la presión arterial y disminuir en forma refleja la rata cardíaca. El flujo sanguíneo cerebral se modifica muy poco. Su estimulación central la realiza por estimulación cortical y, posiblemente, por activación y estimulación del sistema reticular. La d-anfetamina es tres veces mas potente que el L-isómero. En el humano, los efectos psíquicos dependen de la dosis y del estado mental del paciente. El resultado de una dosis oral 10 a 30 mg. Produce lucidez, euforia, disminución de la fatiga, aumento de la confianza, habilidad para concentrarse, aumento de la actividad motora y locuacidad. Cuando su efecto cesa, se puede sentir una respuesta contraria. Produce adicción.
En los libros clásicos de farmacología no se describe efecto alguno sobre el sistema vestibular. Sin embargo, su estudio en este sentido aparece con Wood, en 1966 , indicando que tiene alto valor profiláctico en la cinetosis en humanos.
Luego aparecen varios estudios probando su efectividad en la prevención de la cinetosis cuando se da conjuntamente con la escopolamina o con la prometacina.
De acuerdo con el estudio realizado por Kirsten 1974, se encontró que la d-anfetamina no altera el potencial evocado monosináptico del nervio VIII, lo cual le permitió apoyar el argumento de que las catecolominas no median transmisión sináptica a través de la vía vestibular. Esto ha sido comprobado en estudios animales posteriores en donde se prueba que la d-anfetamina sí tiene acción sobre el sistema vestibular pero en forma indirecta, que no es la vía primaria aferente vestibular.
Las estructuras rostrales del SNC al colículo inferior, parecen ser los sitios en donde la d-anfetamina deprime los impulsos vestibulares.
Antieméticos
Anterioremente se discutió sobre la farmacocinética del vómito y las náuseas en donde se nombran tres agentes químicos responsables de estos síntomas: la dopamina, la serotonina y la histamina. En consecuencia, las drogas antieméticas característicamente deberán bloquear el efecto de estos agentes químicos.
Neurolépticos
Estos fármacos interactúan con receptores dopaminérgicos centrales. La clorpromazina parece no controlar la cinetosis, pero su efecto antiemético es potente; la prometacina tiene una eficacia comprobada. Debe tenerse cuidado con una terapia prolongada con estos fármacos dados sus efectos colaterales extrapiramidales, hipotensión, confusión y somnolencia.
El droperidol que es un derivado del grupo butirfeno, tiene un efecto antiemético rápido y potente. Infortunadamente tiene algunos efectos colaterales desagradables y de cuidado, como son la hipotensión, la depresión respiratoria y los síntomas extrapiramidales.
Su uso en vértigo agudo es muy útil, especialmente cuando el paciente no responde rápidamente a otra medicación disponible. Solo existe vía parenteral. Si se usa, se aconseja colocarla en el hospital con monitoreo apropiado y controlando su efecto con la observación del nistagmo, ojalá con ENG y suspenderlo cuando el nistagmo desaparezca o el paciente refiera mejoría.
Bloqueadores de canales de calcio
Para tener mayor claridad sobre los bloqueadores de calcio hay que revisar su acción fisiológica. Las investigaciones a fondo se han hecho en el aparato cardiovascular.
Se ha demostrado que la despolarización del tejido atrial está mediada por dos corrientes iónicas internas. Cuando el potencial de membrana de una célula cardíaca llega a su umbral, se aumenta su permeabilidad para el Na+ por intermedio de un canal llamado canal rápido; luego, el segundo flujo de corriente se hace a través de un canal lento mediado por el ingreso de Ca++ a través de los poros de la membrana celular.
De esta forma, un aumento en la concentración del Ca++ intracelular producirá contracciones del músculo cardíaco y en los vasos periféricos; una salida del Ca++ fuera de la célula, producirá su efecto en los vasos sanguíneos periféricos. Por otra parte, la entrada de Ca++ extracelular produce liberación del Ca++ existente en los depósitos adicionales intracelulares. La concentración de Ca++ extracelular es mayor que la intracelular. Esta diferencia y su regulación la establece la bomba de Ca++ y los depósitos intracelulares de este ión.
El Ca++ extracelular puede ser aumentado por algunas sustancias, como, por ejemplo, las hormonas y, a la vez, se encuentra en exceso dentro de los vasos sanguíneos cuando hay vasoconstricción.
Hasta ahora sus propiedades serían solamente vasodilatadoras y cardiotónicas. Sin embargo, hay dos antagonistas del calcio, antihistamínicos derivados de la piperazina, que han probado ser efectivos en el control del vértigo y la cinetosis: la cinarazina y la flunaricina.
La cinarazina es la 1-benzhydril-4cinnamyl piperazina. La flunaricina es un difluorinado derivado de la cinarazina, con sus mismos efectos pero más potentes y de acción más prolongada. Son antihistamínicos pero, paradójicamente, sin acción contra la histamina, ni contra la nicotina, ni la angiotensina. Su acción directa consiste en antagonizar el flujo del Ca++ extracelular. Como consecuencia, también modifican el balance de Ca++ ATH de los glóbulos rojos, aumentando su flexibilidad y reduciendo la viscosidad total de la sangre; antagonizan la constricción de los músculos de los vasos sanguíneos y en cuanto al laberinto, bloquean el influjo de los iones Ca++ de la endolinfa hacia las células ciliadas. Otros autores afirman que tienen acción inhibidora sobre los núcleos vestibulares.
En un estudio realizado recientemente, se demostró la eficacia de la cinarazina en la prevención de la cinetosis si se da en dosis no menores de 50mg y con 4 horas mínimas de anticipación a la exposición al movimiento. Pingree, comparó la eficacia de la escopolamina con la cinarazina en la prevención de la cinetosis concluyendo que, aunque la escopolamina es superior, la cinarazina, por la ausencia de efectos colaterales desagradables, la puede sustituir.
Algunos autores creen que el efecto antivertiginoso de los antagonistas del calcio se lleva a cabo gracias a sus propiedades vasodilatadoras.
Vasodilatadores (ginkgo biloba)
Las sustancias de mayor importancia en la acción de la Ginkgo biloba son los flavonoides y los terpenoides. Los flavonoides más importantes son los glucósidos de camferol, quercetina, isoramnetina con glucosa o ramnosa. Su acción es ante todo vasodilatadora, mejora la elasticidad y disminuye la viscosidad sanguínea. Merma, además, la agregación eritrocitaria. No altera el volumen celular, ni la viscosidad plasmática. Los síndromes vertiginosos, especialmente aquellos en donde existen factores vasculares, serían beneficiados por el uso de este elemento.
Tratamiento de un cuadro agudo de vértigo
1. Reposar en cama (en el hospital o en la casa), preferiblemente en un cuarto oscuro.
2. Administrar líquidos parenterales.
3. Aplicar una ampolla de valium de 10 mg IM, cada 12 horas.
4. Aplicar una ampolla de plitican, vía intravenosa y seguir su aplicación cada 8 horas hasta que desaparezca el vómito.
5. No suministrar alimentos mientras dure el vómito. Cuando éste cese, indicar una dieta blanda libre de grasas y condimentos.
6. Dar un bloqueador de calcio cada 12 horas el cual puede estar asociado a un antihistamínico, siempre y cuando haya pasado el ataque agudo.
7. Iniciar terapia vestibular, si hay inestabilidad.
Tratamiento del vértigo paroxístico posicional
1. Si es bilateral, enviar el paciente a reeducación vestibular. Darle un bloqueador de calcio cada 12 horas.
2. Si es unilateral, practicar la maniobra de reposición canalítica de Epley modificada.
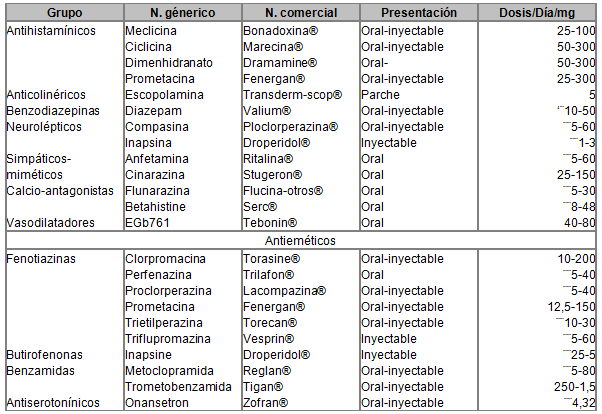
TABLA 1
Medicamentos antivertiginosos

Abstract
True vertigo presents as a hallucination of rotating movement. The other symptoms of desequilibrium, loss of balance, diffuse sensations of abnormal movements and pre-syncope are considered as a framework. This entity is thus a symptom, whether or not it is related to either a known or an unknown disease. The effectiveness of its treatment depends on whether its etiology is known or unknown. For these reasons many authors have considered the pharmacological treatment of vertigo to be empirical and has discouraging results. Drugs which interact with this symptom have been identified, thanks to animal models, in which labeyrinthic lesions have been produced, and to medicines used in kinetosis. Vertigo may have a central or peripheral origin and its treatment is aimed at blocking the action of vestibular nuclei and the vomit center. Thus, antihistamines, calcium canal blockers, CNS stimulants, CNS depressors, antiemetics and vasodilators can all be used. It must be born in mind that, 72 hours after a peripheral lesion, there is central compensation, which occurs at the expense of the vestibular nuclei, restoring the function of the diseased peripheral organ and, finally, improving the patient. Patiens with this disease must be encouraged to walk about and lead an active life, as this favors, compensation and not to stay in bed without moving, as, if they do, their compensation will be slow and the patient’s recovery prolonged. During this period, drugs which do not interfere with compensation and control the symptoms of nausea and vomiting should be administered. Another factor which contributes to rapid improvement is to start vestibular therapy as soon as possible. CPPB is a very precise clinical entity and its treatment must be limited to canal replacement maneuvers, without wasting time with medicines.
Kinetosis is very common in our environment and its treatment is preventive. The best medicine is scopalamine, but, because of its adverse effects, it may be replaced with kinarazine. There are a number of patients who are refractory to all therapies, both pharmacological and physical, who have been administered all types of national and international therapies, with whom we must learn to live, although uncomfortably. Meniere’s vertigo, migraine, epilepsy, syncopal phenomena and cerebral isquemia must all be taken into account in order to apply the above corrective measures.
Key words: vertigo, neuropharmacology, anti-vertiginous, drugs, antihistamines, H1 blockers, anti-colinergic, ansiolytics, sedatives, sympathicomimetics, antiemetics, neuroleptics, blockers, calcium, vasodilators.
Correspondencia: Dr. Pedro Blanco. Hospital Universitario del Valle. Servicio de Otorrinolaringología. Cali, Colombia.
Bibliografía
Blanco P. Manejo médico y quirúrgico de las enfermedades del sistema vestibular. Artes Graficas Univalle. Capítulo XI, 1999. p. 401_ 421.
Buenas Noches mi papá tiene 75años y tiene vertigo no sabemos por qué pero ya tiene casi 5 años y cada vez es peor.. esta desesperado por que no puede salir solo camina en casa pero es muy mareado.. le recetaron betaserc esa la toma pero creo que no le esta ayudando.. Necesita su ayuda por favor y su dirección por favor dr. Puede darme costo de consulta por favor somos de Ecuador.. gracias
Icela buen día, lamentamos la situación de tu padre pero somos un portal de contenido, no prestamos servicio de consultas.
Me operaron del síndrome del Menier hace 3 años, Madrid y me dejaron Fatal. Pido ayuda pf. Soy Gemma, de Madrid., Mi tlf 642166952. Pf ayúdeme. Me he caído, varias, veces.Roto Los 2 hombros
Buenas tardes, espero conseguir su ayuda para mí problema de vértigo al viajar, de echo la sola idea de programar un viaje me causa un estrés total. Me hace mucho daño viajar, cuando deseo superar ese problema o al menos controlarlo. Gracias.
buenas tardes
los malestares musculares , el dolor en el pecho , dolor de rodilla derecha , el dolor de brazo izquierda , los hormigueos en la mitad de la cabeza , mareo , tics en la cara o en los ojos , unos pique titos como de alfileres casi en la mayoría del cuerpo
No tengo un diagnostico pero me gustaría me ayudaran a sugerirme algo ya que llevo un año así o un poco mas y estoy desesperado
Juan debes concultar un médico para que te brinde un diagnóstico. No puedes auto recetarte.
Feliz día!
Alguien que le hayan detectado síndrome de meniere dejo mi WhatsApp soy de Cali tengo inestabilidad y tinitus 3136091217
buenas tardes sera posible que el vertigo sea causado por problemas de de tiroides_ ya que siento algo atorado en medio de mi traquea pero los analisis no me confirman que tenga tiroides. he tomado difenidol, serc, cinarizina y no han dado resultados. ultimamente me recetaron nimotop pero esta fuera de mercado y estoy por probar el cervilan.
María del Carmen gracias por visitarnos. Somos un portal de contenido y no estamos autorizados a brindar este tipo de respuestas. Te aconsejamos seguir las indicaciones de tu médico tratante. Un saludo!
BUENOS DÍAS
HACE 2 MESES TENGO VÉRTIGO PERO TOMAR PÍLDORAS NO SERVIR QUE HAGO PARA QUITA EL VÉRTIGO FAVOR AYUDARME MUCHAS GRACIAS, SOY SORDO.
Buenas tardes Miguel, gracias por visitarnos. Este es un contenido netamente informativo de nuestro portal.
Lo recomendable es consultar siempre con el médico tratante, ya que todos los tratamientos y diagnósticos dependen de cada paciente y su historia médica.
Saludos.
Estoy tratando de conseguir un medicamento llamado Difenidol para el vértigo pero en colombia no se consigue con ese nombre, si pudieran ayudarme en algo.