Manejo de Registros en Atención Prehospitalaria
José Fernando Flórez Arango, MD, MSC
Docente Universidad de Antioquia . CES,
Áreas Informática Médica . Emergencias y Desastres,
Médico de Urgencias Clínica las Vegas,
Voluntario Socorrista Cruz Roja Colombiana
Introducción – Registros en Atención Prehospitalaria
En la prestación de los servicios de salud en general, y sin excepción en la atención prehospitalaria, es muy importante llevar el registro de las diferentes acciones realizadas a los pacientes, dado que esta información puede cumplir múltiples tareas como son:
. Soporte del cuidado del paciente.
. Fuente para la toma de decisiones.
. Fuente de intercambio de información entre terapeutas.
. Soporte investigativo.
. Soporte legal.
. Formación de nuevo personal clínico.
. Apoyo y respaldo a la administración de los servicios de salud.
Por eso es importante conocer cuáles son los datos mínimos que se deben registrar de los procesos asistenciales, las posibilidades y necesidades de almacenamiento y los procesos que se fundamentan en estos datos. (Lea también: Descripción Detallada en Situaciones Críticas)
Recursos Necesarios
- Formularios de registro de atención.
- Clasificación internacional de enfermedades de la décima revisión.
- Manual de códigos únicos de procedimientos en salud.
- Listas de codificaciones de ocupaciones y actividades económicas.
- Lapicero.
- Tabla.
- Archivo.
- Sello.
Descripción Detallada
Aspectos Legales
En las reformas de la salud contempladas en las Leyes 10 de 1990, 100 de 1993 y en lo estipulado en la Ley 23 de 1981, aparecen una serie de reglamentaciones de las acciones del personal de la salud.
De igual manera, en la Resolución Ministerial 1995 del 8 de Julio de 1.999, del entonces Ministerio de Salud, publicada en el Diario Oficial No. 43.655 del 5 de agosto de 1999, se establecen normas para el manejo de la historia clínica en Colombia, en la cual se contemplan las correspondientes al diligenciamiento, administración, conservación, custodia y confidencialidad de ésta.
Se define la historia clínica como el documento privado, obligatorio y sometido a reserva en el cual se registran cronológicamente las condiciones de salud del paciente, los actos médicos y los demás procedimientos ejecutados por el equipo de salud que interviene en su atención.
De esta forma las .historias clínicas. Que diligencian los médicos y los .registros de atención. Que realizan los auxiliares se unifican en el concepto de historia clínica.
La Resolución establece que las normas serán de obligatorio cumplimiento para todos los prestadores de servicios de salud y demás personas naturales o jurídicas que se relacionen con la atención en salud. Es así que indistintamente de la profesión y el nivel de formación nadie está exento de este requisito; se debe recordar que ignorar la Ley no exime de su observancia.
Diligenciamiento
La historia clínica debe diligenciarse en forma clara, legible, sin tachones, enmendaduras, intercalaciones, sin dejar espacios en blanco y sin utilizar siglas. Cada anotación debe llevar la fecha y hora en la que se realiza, con el nombre completo y firma del autor de la misma.
Por las características básicas de la historia clínica, ésta debe cumplir con el concepto de oportunidad, lo que quiere decir que su elaboración debe ser simultánea o inmediatamente posterior a la atención prestada.
Todos los folios o páginas que comprenden la historia clínica de un paciente deben estar numerados en forma consecutiva de acuerdo con el tipo de registro que se diligencia, es decir, si existen diferentes formularios de registro, cada página adicional de éstos debe ser numerada, conservando una serie para cada tipo de formulario utilizado.
Administración
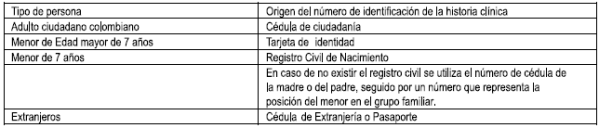
Cuando se atiende por primera vez a un paciente es necesario realizar el proceso de apertura de la historia clínica, que consiste en identificar al paciente y al documento. Para tal fin se utilizan los criterios de la Tabla 1. No es necesario tener números de identificación propios en cada institución.
TABLA 1. ORIGEN DEL NÚMERO DE IDENTIFICACIÓN DE LA HISTORIA CLÍNICA
Conservación – Registros en Atención Prehospitalaria
Todos los prestadores de servicios de salud deben tener un archivo único de historias clínicas denominado el archivo de gestión, donde permanecerán por un tiempo no inferior a 5 (cinco) años después de la última atención; pasado este tiempo pueden llevarse a un archivo denominado central, en el cual se conservan por otros 15 (quince) años adicionales.
En caso de que la historia clínica tenga algún tipo de importancia científica se pasará a un archivo denominado histórico por tiempo indefinido. El mínimo de conservación de una historia será de 20 (veinte) años desde la última atención; después de este tiempo los documentos podrán eliminarse una vez se haya diligenciado un acta de destrucción.
Para poder cumplir con estos tiempos de almacenamiento en condiciones locativas, procedimentales, medioambientales y materiales propias para tal fin, el Archivo General de la Nación ha creado unos lineamientos que contemplan la forma como se debe hacer, los cuales se contemplan en los acuerdos 07 de 1994, 11 de 1996 y 05 de 1997 denominado reglamento general de archivos.
Las entidades deben desarrollar un sistema de tal forma que se garantice la disponibilidad de la historia clínica, es decir, poder acceder a ella cuando se necesite, y en caso de no estar en el archivo por alguna circunstancia, poder determinar dónde se encuentra con precisión y recuperarla efectivamente.
Los prestadores de servicios de salud deben archivar las historias clínicas en un área restringida, con acceso limitado al personal de salud autorizado, conservándolas en condiciones que garanticen la integridad física y técnica, sin adulteración o alteración de la información.
La Resolución 1995
Permite que se puedan utilizar medios físicos o técnicos como computadoras y medios magneto-ópticos (diskettes, memorias físicas, CD-ROM, DVD), cuando así lo consideren conveniente, atendiendo lo establecido en la circular 2 de 1997 expedida por el Archivo General de la Nación, o las normas que la modifiquen o adicionen.
Los programas automatizados que se diseñen y utilicen para el manejo de las historias clínicas, así como sus equipos y soportes documentales, deben estar provistos de mecanismos de seguridad que imposibiliten la incorporación de modificaciones a la historia clínica una vez se registren y guarden los datos.
En todo caso debe protegerse la reserva de la historia clínica mediante mecanismos que impidan el acceso de personal no autorizado para conocerla y adoptar las medidas tendientes a evitar la destrucción de los registros en forma accidental o provocada.
Los prestadores de servicios de salud deben permitir la identificación del personal responsable de los datos consignados, mediante códigos, indicadores u otros medios que reemplacen la firma y sello de las historias en medios físicos, de forma que se establezca con exactitud quién realizó los registros y la hora y fecha del registro, proceso también conocido como firma digital.
Custodia – Registros en Atención Prehospitalaria
Los prestadores de servicios de salud son los encargados de la custodia de la historia clínica; por tanto, deben velar por la conservación de la misma y responder por su adecuado cuidado. La custodia de la historia clínica estará a cargo del prestador de servicios de salud (puede ser institucional) que la generó en el curso de la atención.
Se puede entregar copia al usuario o a su representante legal, nunca el original, cuando éste lo solicite de manera expresa. En caso de que el paciente tenga múltiples historias clínicas, el prestador que requiera información contenida en éstas, podrá solicitar copia al prestador a cargo de las mismas, previa autorización del usuario o su representante legal. Todo acceso a la historia clínica implica al personal que lo realiza mantener la reserva legal y el secreto profesional.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO