Síndrome Doloroso Regional Complejo
Dra. LUZ HELENA LUGO AGUDELO
Medicina Física y Rehabilitación
Universidad de Antioquia
Definición
El Síndrome Doloroso Regional Complejo (SDRC), describe una variedad de condiciones dolorosas que siguen generalmente a una lesión, son regionales, de predominio distal, tanto la duración como la magnitud, exceden el curso clínico esperado del evento incitador. Frecuentemente produce un compromiso significativo de la función motora y muestra una progresión variable en el tiempo.1
El dolor es el síntoma sin el cual no se puede hacer el diagnóstico de SDRC. Es complejo por la naturaleza variable de la presentación clínica durante el tiempo, por la presentación similar entre las personas, por la variedad de cambios de tipo inflamatorios, autonómicos, cutáneos, motores y distróficos que puede presentar. Es regional debido a la distribución de los síntomas y esto es un sello de estos desórdenes.
Historia
En 1864 un cirujano Weir Mitchell denominó esta condición “Causalgia”. En 1900 Sudeck, definió el cuadro que lleva su nombre. En 1916 Leriche, describió un paciente con severo dolor secundario a una lesión de nervio periférico y en 1939 hizo una descripción de la causalgia. En 1946 J.A. Evans lo llamó Distrofia Simpática Refleja. En 1960 los reumatólogos la denominaron algodistrofia. En 1994 Merskey y Bogduk y en 1995 Stanton – Hicks lo denominaron, Síndrome Doloroso Regional Complejo.
Mecanismos fisioatologicos:
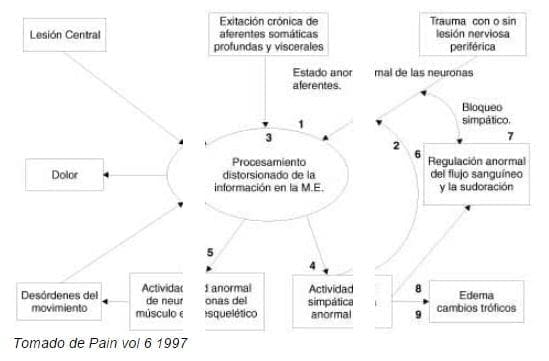
Hipótesis2
La pregunta es: ¿Cómo puede el SNC llegar acoplarse, con las neuronas aferentes primarias periféricas, para producir los diferentes componentes de dolor en estos pacientes?.
Mecanismos fisiopatológicos: Hipotesis.(2)
Hipótesis general de los mecanismos neurales de generación del SDRC
Respuesta inflamatoria regional.3 Varias teorías soportan esta hipótesis, hay niveles incrementados de inmonuglobulina G en la extremidad afectada que aumentan la permeabilidad microvascular para las proteínas de alto peso molecular, esto se demuestra con la extravasación del Indium- 111- IgG. Existe un compromiso del metabolismo de los fosfatos de alta energía. Los estudios indican que hay una hipoxia tisular, a pesar de que hay una suplencia de oxigeno arterial supranormal, como lo indican los estudios de gamagrafía, saturación de O2 venoso y los estudios de Echo Doppler, esto es similar a lo que se ve en inflamaciones severas, quemaduras, ulceras varicosas, tumores malignos, isquemia y diabetes entre otros.
Existen varios estudios en los que se encuentran que la bradiquinina, la sustancia P y el gen relacionado con la calcitonina, pueden tener un papel importante en la relación inflamatoria que acompaña las alteraciones motoras y sensoriales del SDRC.
Existe una hipersensibilidad del receptor alfa adrenérgico. Cada día hay más evidencia del papel que juegan las fibras C y A delta, estas fibras tienen una función dual, sensorial y efectora. Además de la iniciación de impulsos aferentes, ellas liberan mediadores neuropéptidos que causan reacciones inflamatorias neurogénicas periféricas y reacciones neuroplásticas centrales. Las anormalidades vasomotoras pueden ser explicadas por el relevo antidrómico de neuromediadores de las terminaciones de las fibras C polimodales, estas fibras no pertenecen al sistema simpático pero pueden viajar con estos nervios, también las fibras simpáticas eferentes se pueden activar por mediadores no adrenérgicos.
Clasificación
Esta clasificación incluye tres tipos, los cuales se describen a continuación4:
SDRC Tipo I (Distrofia Simpática Refleja)
1) Se produce después de un evento nociceptivo inicial. El dolor espontáneo, alodinia o hiperalgesia ocurre alrededor del territorio de uno o varios nervios periféricos y es desproporcional con el evento desencadenante.
2) Hay o ha habido evidencia de edema, anormalidades en el flujo sanguíneo de la piel o en la actividad sudomotora, del área involucrada.
3) Se excluye este diagnóstico, si existe otra condición que explique el grado de dolor y disfunción.
SDRC Tipo II (Causalgia)
Este síndrome sigue a una lesión neurológica.
1) Su prestación está mas limitada a una articulación (tobillo, rodilla, muñeca), o área (cara, ojo, pene), asociado con un evento nociceptivo.
2) El dolor espontáneo, alodinia o hiperalgesia, generalmente esta limitado al área involucrada, pero puede extenderse hacia la región distal o proximal, sin que coincida con el territorio dermatómico o de distribución del nervio periférico.
3) El edema es variable e intermitente, los cambios en el flujo sanguíneo de la piel, en la temperatura y en la actividad sudomotora, son desproporcionados con el evento desencadenante y están presentes en el área involucrada.
Dolor Mantenido Simpáticamente (DMS)
Este dolor es mantenido por la actividad eferente simpática, la acción de los neurotrasmisores o de las catecolaminas circulantes. Se define por el bloqueo nervioso simpático o farmacológico. El DMS puede ser una manifestación de diferentes síndromes dolorosos y puede no ser un componente esencial de ninguna condición. En contraste las condiciones que no responden al bloqueo simpático se designan como estados independientes del simpático (DIS).
Sintomas y signos. Criterio Diagnostico
Los principales signos y síntomas clínicos son5:
Dolor: Existe hoy en día consenso que este es un requerimiento absoluto para el diagnóstico. El dolor sigue a un evento nociceptivo y es desproporcionado en duración, distribución y severidad. Algunas veces puede seguir a eventos del SNC, viscerales o desórdenes sicológicos o siquiátricos. Es regional pero puede afectar la cara, un hemicuerpo, el tronco o un cuadrante. Puede ser profundo y doloroso, se agrava con la posición ortostática en el tipo I, en ocasiones es quemante como en el tipo II, a veces se agrava con el frío o con el calor, en más del 75% de los pacientes el dolor es constante y espontáneo.
Hiperalgesia y alodinia: Ocurren en la región del dolor, la hiperestesia con cualquier modalidad y la alodinia con estímulos térmicos, tacto ligero, presión profunda y movimientos articulares. Se examinan comparando con áreas simétricas no comprometidas.
Disfunción simpática: Existe inestabilidad vasomotora y sudomotora en la extremidad afectada, puede estar caliente y roja o fría y azul o moteada. La sudoración especialmente en las palmas o las plantas puede aumentar o disminuir. Los cambios pueden ser medidos por termografía o termometría de contacto, debe hacerse en forma simétrica.
Edema: Se puede ver en cualquier momento de la evolución, típicamente es periférico, puede ser permanente o intermitente, se exacerba con la posición de la extremidad.
Cambios tróficos: Las uñas pueden ser hipertróficas o atróficas, el crecimiento y la textura del pelo aumentan o disminuyen y la piel puede ser atrófica. Son útiles las fotografías para evidenciar los cambios.
Disfunción motora: Puede incluir tremor, distonia, perdida de la fuerza y la resistencia. Puede presentar rigidez articular y edema en los dedos.
Cambios psicológicos6: No existe evidencia para decir que el SDRC sea una condición sicológica, pero si es muy probable que condiciones que producen ansiedad, estrés o dependencia incrementan la nocicepción en el SDRC a través de mecanismos alfa adrenérgicos. Generalmente los pacientes refieren perdidas o condiciones difíciles en sus vidas. Se ha encontrado mas somatización en este grupo de pacientes. Para muchos el dolor relacionado con la disabilidad, depende más de la satisfacción laboral que de la severidad de la lesión, también se ha encontrado que el miedo es importante en la inmovilidad especialmente asociado a experiencias previas. Debe diferenciarse del dolor psicogénico causado por las neurosis y en especial por la histeria, Ochoa propone los siguientes criterios para los síntomas neuromusculares de origen psicogéno:
Debilidad muscular con un patrón de interferencia pleno en la EMG, que alterna con interrupciones en ausencia de compromiso extrapiramidal.
Normalización de la debilidad inducida por placebo y probablemente de la distonia.
Normalización de la hipoestesia inducida por placebo.
Supervisión por vídeo.
Desaparición de los síntomas con tratamiento psiquiátrico.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO