Artropatías que Producen Puentes Óseos
*José Félix Restrepo Suárez, Profesor Asociado de Medicina Interna y
Reumatología. Coordinador Unidad de Reumatología Universidad Nacional
de Colombia.**Antonio Iglesias Gamarra, Profesor Titular de Medicina Interna y
Reumatología. Universidad Nacional de Colombia.***Enrique Calvo Páramo,
Profesor Asistente de Radiología. Universidad Nacional de Colombia.
Resumen
En este artículo se revisan las artropatías más frecuentes que producen puentes óseos, con énfasis en los hallazgos radiológicos de la columna vertebral. Se muestran también otros hallazgos radiológicos que pueden ayudar en el diagnóstico diferencial de estas entidades, como la sacroilitis de la espondilitis anquilosante o la osteolisis de la artritis psoriática.
Summary
In this paper, it is reviewed the most common artropathies that are presented with osseous bridging , with emphasis in the radiological finding of the spine. Also, it’s showed other different radiological finding that can help in the differential diagnosis of this diseases, such us the sacroilitis in the ankylosing spondylitis or the osteolisis in the psoriatic arthritis.
Los puentes óseos se definen como conexiones patológicas de hueso neoformado entre dos o más cuerpos vertebrales. Son el producto final de la fusión de excrecencias óseas cuya etiología puede corresponder a procesos degenerativos, inflamatorios, metabólicos o ser de carácter idiopático. Las características radiográficas de estas formaciones óseas, en sus fases iniciales, las definen como sindesmofitos marginales, no marginales y osteofitos, lo cual, sumado a otros hallazgos imagenológicos localizados o no en el esqueleto axial, permite orientar el diagnóstico hacia alguno de los grupos etiológicos previamente mencionados.
Sindesmofito marginal: es un puente delgado, dispuesto verticalmente que se origina en la inserción del anillo fibroso comprometiendo las vértebras adyacentes, correspondiente a la calcificación de las capas periféricas del anulus y que puede comprometer el ligamento longitudinal anterior. Radiológicamente se visualiza como una calcificación dispuesta entre las esquinas de dos vértebras adyacentes (Figura 1).
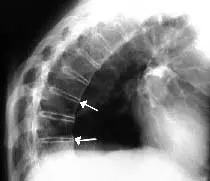
vista lateral. Obsérvense los sindesmofitos marginales a lo largo de la columna,
formando puentes entre un cuerpo vertebral y otro (Flechas).
Sindesmofito no marginal: en este caso la calcificación se origina en la porción media del cuerpo vertebral extendiéndose hasta la región equivalente del cuerpo adyacente dejando una zona radiolúcida entre los cuerpos y la calcificación. Este tipo de calcificación puede comprometer más de dos niveles de la columna (Figura 2).
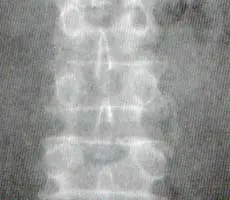
Obsérvese que sale de la mitad del cuerpo vertebral superior y llega al adyacente,
por debajo de la esquina del mismo.
Se han descrito subtipos de sindesmofitos no marginales incluyendo excrecencias en forma de coma y puentes óseos de Bywaters-Dyxon en los cuales una radiolucencia longitudinal separa la barra ósea del cuerpo vertebral. Estos autores notaron un paralelismo de tal osificación paraespinal con el grado de periostitis que ocurre en la entesis.
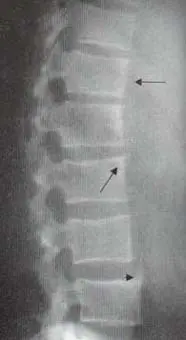
Osteofito marginal: corresponde a un sobrecrecimiento óseo que contiene hueso laminar y medular secundario a una herniación discal. A diferencia del sindesmofito marginal en los osteofitos la calcificación se origina del cuerpo vertebral y se dispone inicialmente en forma horizontal y más tardíamente en forma de gancho (Figura 3)
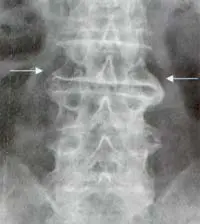
de la columna lumbar, en forma de gancho (Flechas) que hacen puentes entre
un cuerpo vertebral y otro.
Espondilitis anquilosante
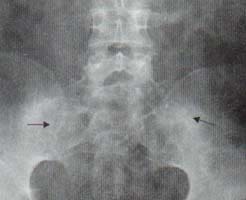
La espondilitis anquilosante es una enfermedad inflamatoria crónica de causa desconocida que afecta principalmente el esqueleto axial. Es una patología de adultos jóvenes que afecta con mayor frecuencia a los hombres, en una relación de 3:1 y la enfermedad progresa más lentamente en las mujeres desde el punto de vista clínico y radiológico1. Existen alteraciones en las articulaciones sinoviales y cartilaginosas y en las zonas de inserción de tendones y ligamentos en el hueso (entesis), tanto en la columna como en otras localizaciones. Lo característico de esta enfermedad es la sacroilitis, que típicamente es bilateral y simétrica (Figura 4).
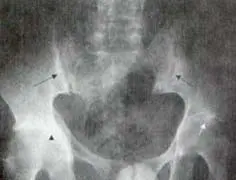
con irregularidad en los bordes y esclerosis subcondral (Flechas negras).
También se aprecia el compromiso bilateral de caderas
(Flecha Blanca y cabeza de flecha).
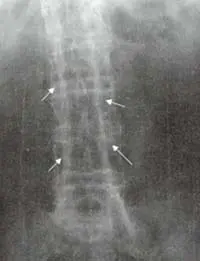
En casi todos los casos los cambios en las articulaciones sacroilíacas preceden a la manifestación espinal, pero posteriormente aparece el compromiso en las regiones toracolumbar y lumbosacra2 y en las etapas tardías hay afección de las regiones mediolumbar, torácica alta y cervical3-4. La sacroiliitis se presenta con borramiento del plato del hueso subcondral con erosiones y esclerosis. La progresión de esta lesión puede llevar a un seudo agrandamiento del espacio articular, pero con el tiempo hay fibrosis, calcificación, formación de puentes óseos y osificación de la articulación. Después de varios años hay completa anquilosis de la articulación sacroilíaca (Figura 5).
en un caso avanzado de espondilitis anquilosante
La espondilitis también produce alteraciones significativas en la unión discovertebral, articulaciones interapofisiarias y costovertebrales y en las inserciones de los ligamentos posteriores. La manifestación temprana de la espondilitis es la cuadratura de los cuerpos vertebrales con mayor compromiso de la columna lumbar debido a osteítis de las esquinas de los cuerpos vertebrales, seguidas de erosiones óseas rodeadas por esclerosis (lesión de Romanus). Esta pérdida ósea ocasiona aplanamiento del contorno cóncavo vertebral anterior por reacción perióstica anterior. Dicha cuadratura también ocurre en enfermedades intestinales acompañadas de espondilitis inflamatoria, psoriasis y enfermedad de Reiter. Igualmente produce formación de sindesmofitos más tempranamente en la unión toracolumbar y la unión lumbosacra progresando a la región mediolumbar y torácica superior en sentido caudo-craneal5 (Figura 6).
la osteítis en la esquina del cuerpo vertebral (flecha inclinada) y la reacción perióstica
anterior (flecha horizontal). Sindesmofito incipiente en quinta lumbar (cabeza de flecha)
La fusión completa de los cuerpos vertebrales por estos sindesmofitos resulta en lo que
se llama columna en forma de bambú (Figura 7).
Obsérvese el compromiso de articulaciones interapofisiarias dando
el signo de la carrilera de tren (Flechas).
Cawley y colaboradores6 clasificaron las erosiones y destrucciones discovertebrales en tres tipos:
Tipo I: las que comprometen la porción central de la unión discovertebral las cuales son cubiertas por el plato cartilaginoso. Radiológicamente se observa irregularidad de la porción central de los márgenes superior e inferior de la vértebra y áreas radiolúcidas rodeadas de esclerosis. Tipo II: las que comprometen la porción periférica de la unión disco vertebral sin encontrarse cubiertas por cartílago y Tipo III: que comprometen tanto las porciones central y periférica de la unión discovertebral.
Después que la fusión se completa, se desarrolla osteoporosis y la columna se hace vulnerable a las fracturas traumáticas o por estrés; estas fracturas se observan con mayor frecuencia a la altura de la unión toracolumbar y cervicotorácica, típicamente se extienden a través de las tres columnas: columna media, anterior y posterior. la fractura más comúnmente pasa a través del disco intervertebral y con menor frecuencia a través del cuerpo vertebral adyacente a la unión discovertebral. La pseudoartrosis se presenta radiológicamente con erosiones discovertebrales y destrucción ósea, apariencia similar a la de la infección del espacio discal (Lesión de Anderson). Si la espondilitis anquilosante se presenta en pacientes mayores, la osificación inicial puede presentarse en una localización más lateral debido a la presencia de abombamiento de fibras periféricas del anulus fibroso. Tanto en los jóvenes como en los pacientes mayores con EA, las osificaciones pueden comprometer el disco intervertebral y los ligamentos y tejidos circundantes, que pueden dar la apariencia de Espondilitis Deformans.
Las articulaciones periféricas más comúnmente comprometidas son: cadera, hombro, rodilla y metatarsofalángicas. Las caderas se comprometen en el 50% de los pacientes y el compromiso se caracteriza por disminución del espacio articular, migración axial de la cabeza femoral, y osteofitos en forma de collar en la unión de la cabeza con el cuello (Figuras 8 y 9).
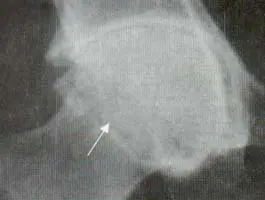
migración axial de la cabeza femoral, esclerosis subcondral acetabular y
osteofitos alrededor de la cabeza femoral (Flecha).
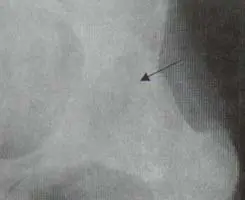
puentes óseos entre la cabeza y el iliaco (Flecha).
En el hombro se observa disminución regular del espacio articular y gran erosión superolateral en la tuberosidad mayor (signo del hachazo). La fusión glenohumeral es rara. En la rodilla se observa disminución del espacio articular uniforme con cambios óseos hipertróficos (Figura 10).
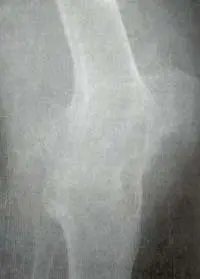
el fémur y la tibia y entre patela y los anteriores.
No suele ser difícil diferenciarla de la artritis reumatoide (AR),
aunque distinguirla del síndrome de Reiter y de la artritis
psoriásica puede ser más complicado.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO