Conferencia Clínico, Patológica No 30
Dra. Susana Murcia
Unidad de Patología Pediátrica Departamento de Patología
Facultad de Medicina Universidad Nacional
Hospital de la Misericordia Bogotá
Historia Clínica
Paciente femenina quien consultó por primera vez a la edad de 10 años por vómito en número de diez, cefalea frontal y fiebre no cuantificada; había presentado edema facial matutino progresivo, lesiones purpúricas en piernas y brazos, orinas oscuras, y epigastralgia, de quince días de evolución.
ANTECEDENTES: Producto de segundo embarazo, parto normal. En quinto grado de estudios; Vacunas; completas; tóxicos negativos.; historia de artralgias en pequeñas articulaciones y en rodillas un año antes y se trató como fiebre reumática con penicilina benzatínica que le fué administrada hasta dos meses antes del ingreso cuando presentó “alergia”.
EXAMEN FISICO: Talla: 127 cm; peso: 27 Kg.; TA.:140/90; T°:37°C; FC:124/min y FR: 28/min. Los datos positivos fueron: edema facial leve, amígdalas hipertróficas, soplo sistólico Gl cambiante, edema grado 11 de MMll, lesiones maculares y purpúricas en tobillos. El laboratorio mostró Hto: 30; Hb: 10 g/dl; G. Blancos: 5.800; N: 64, Linfos: 32, Eos: 2, Monos: 2; VSG: 39; N uréico: 17; creatinina 0.7mg/dl; proteínas totales: 5.0, albúmina: 1.8 mg/dl; Na: 142, K: 4,33, Cl:11 4 meq/1, colesterol: 243 mg/d1; calcio: 8.2. En el parcial de orina se encontró albúminuria + + + hematíes incontables y leucos: 8-10x campo.
Se hospitalizó y se ordenó dieta hiposódica, restricción de líquidos, prednisona, 25 mg/día, y captopril 0.3 mg/k/d, Los controles posteriores mostraron cifras tensionales que oscilaron entre 135/90 y 120/80 y la FC entre 80 y 90 x min. Se añadió furosemida y se subió dosis de prednisona 60 mg/día. Otras pruebas mostraron ANAS+ 1:640; biopsia de piel con perivasculitis superficial y estudio de inmunofluorescencia con depósitos granulares en membrana basal de lgG, lgM, Cl q y trazas de C3; biopsia renal con proliferación mesangial, asas de alambre, lobulación, medias lunas epiteliales y esclerosis del 10% de los glomérulos, inmunofluorescencia con depósitos mesangiales granulares de lgG, lgM, C3 C4 C1q. Se interpretó como una glomerulonefritis mesangiocapilar de tipo lúpico clase IV. Figuras No 1, 2 y 3. Se inició terapia con ciclofosfamida Los controles mostraron cifras de BUN de 67 y Creatinina de 1, que descendieron 6 días después a 20 y 0.6 respectivamente.
Se dió de alta y se manejó ambulatoriamente Cuatro meses después presentó cuadro convulsivo y cefalea frontal: se encontró TA de 174/127, fascies cuchingoide y estrías en dorso, Se le aplicó midazolan, nifedipina sublingual, controlándose la crisis hipertensiva: La RM cerebral demostró lesiones parietales bilaterales isqémicas pequeñas; La ecografía abdominal mostró riñones aumentados de tamaño, ascitis y en la placa de tórax: derrame pleural e hipertrofia ventricular izquierda, Se detectó otitis media derecha que se trató con cefuroxime El CH mostró glóbulos blancos de 28.000 con 60% segmentados 35 linfas y 4 eos, Hb 12.7g/dl, P de orina con hematuria franca- La química sanguínea tenía proteínas totales de 5.5g, Alb: 1.7, BUN: 25mg/dl, electrolitos normales; se le aplicó albúmina, enalapril, furosemida y cidofosfamida, se continúo con prednisolona y se agregó aldalat, estabilizándose las cifras tensionales en 120/85. Se dio de alta con recomendaciones especiales pero la paciente sus pendió voluntariamente toda la medicación y reingresó un mes después por cuadro de vómito oscuro en número de 10 al día y severa epigastralgia. Al examen se encontró álgida, sudorosa, pálida, FC: 148, FR 36x min. TA 32/27, mala perfusión distal, deshidratación G 1, hipotérmica, cianótica, respiración acidótica, en oliguria. Se aplicó dobutamina, dopamina, precarga de adrenalina. coloides y cristaloides Hizo signos clínicos y radiológicos de edema pulmonar, acidosis metabólica y alcalosis respiratoria se le aplicaron nuevos bolos de adrenalina, sin respuesta falleciendo dos horas después de su ingreso.
DIAGNÓSTICOS CLIÍNICOS FINALES: Disfunción miocárdica severa, insuficiencia renal aguda, Insuficiencia adrenal? LES sistémico con nefropatía activa.
HALLAZGOS DE AUTOPSIA: El examen externo mostró cadáver de preadolescente con manchas pardas en MMll, fascies cuchingoide, anasarca, hidrotórax, hidropericardio y ascitis de líquido cetrino, cardiomegalia global con dilatación de todas las cavidades e hipertrofia importante del ventrículo izquierdo con espesor de 1.6 cm, riñones aumentados de tamaño con un peso de 120 g c/u normal 100g). edematosos pálidos con moteado blanquecino en su superficie borramiento de la unión córtico-medular. El estudio histológico reveló edema pulmonar, y una severa lesión glomerular de las mismas características descritas en la biopsia, pero con esclerosis del 30% de éstos y signos incipientes de necrosis tubular. El hígado presentaba necrosis celular y hemorragia centrolobulillar y las suprarenales, una cortical muy adelgazada y cavitación central. En el encéfalo se encontró edema con peso de 1300g
( N= 1200g) focos de isquemia antigua en lóbulos temporales, sin otras alteraciones. No se evidenciaron cambios de vasculitis a ningún nivel.
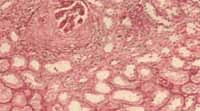
Figura No 1. Micofotografia de la biopsia renal con un glomérulo hipercelular,
con formación de medialuna. HE 10x
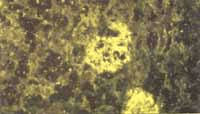
Figura No 2. Inmunofluorescencia positiva mesangial para IgG. 40x.
Diagnósticos Finales
1. Lupus Eritematoso sistémico.: con A: Severa glomerulopatía lúpica G IV, B- Depósitos granulares de complejos inmunes C3 y C1q en membrana basal de piel no expuesta. C- Historia de ANAS positivos, artralgias.
2. Cambios de choque con dilatación global del corazón, edema pulmonar, necrosis central hepática y necrosis tubular aguda. Ver comentario.
3. Secuelas de hipertensión arterial: nefroarterio-loesclerosis hialina y cardiopatía hipertensiva.
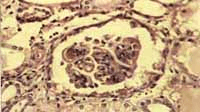
Figura No 3. Microfotografía de otro glomérulo mostrando engrosamiento
de asas capilares y trombo en la luz HE 10x.
Comentarios
La causa de muerte se consideró dependiente de un estado de choque, correlacionable con la suspensión brusca de los esteroides que determinó una insuficiencia suprarrenal aguda. La lesión renal había progresado con daño irrreversible de gran parte de los glomérulos. No se encontró otro tipo de actividad lúpica.
El Lupus Eritematoso Sistémico (LES) en pacientes pediátricos es raro en los menores de 5 años; su mayor incidencia está entre los 10 y los 15 años, con un notorio predominio en la mujer (entre 5 y 18 por un hombre)1, Su etiología es desconocida y se habla de predisposición genética, disregulación inmunológica, exposición a factores como infecciones, alimentos con preservativos y ricos en sulfitos, alteraciones hormonales, inducción por drogas como la procainamida y la hidralacina. Es una enfermedad que afecta cualquier órgano y los síntomas y signos más comunes de carácter intermitente son manifestaciones osteorticulares y cutáneas (70%) síntomas constitucionales como fiebre de origen desconocido, pérdida de peso, fatiga, anorexia, malestar (67%), lesiones cutáneas ,renales y adenopatías (30%)1. Las pruebas de laboratorio son inespecíficas y en la fase aguda de la enfermedad; los hallazgos son aumento de la velocidad de sedimentación, (87%,) anemia (72%) linfopenia (59%) leucopenia (31%), proteinuria y cilindros (44%), ANAS (97%) Anti DNA (95%) Otros hallazgos son hipergamaglobulinemia policlonal, proteína C reactiva. y anti-cardiolipina, aumento en la frecuencia de los Ag de histocompatibilidad de la clase I (HLA-B8), depósitos de complejos inmunes, complemento, (C3 y C1q). inmunoglobulinas y DNA en glomérulos, articulaciones, SNC, vasos arteriales y piel, que se detectan por técnicas de inmunofluorescencia, anticuerpos contra Ag nucleares y citoplasmáticos hallados menos frecuentemente (menos del 30 % de los casos de Lupus en niños), como Anti-ENA, anti-Ro, anti-La, anti-Sm y anti-RNP, y anti-histonas; éstos últimos son frecuentes en los casos de lupus inducidos por drogas2.
Las lesiones cutáneas pueden ser precipitadas por la exposición al sol y las más frecuentes son eritema en “alas de mariposa”, eritema máculo-papular en cualquier parte del cuerpo, eritema peri-ung[ueal, fotosensibilidad, úlceras mucocutáneas, alopecia, fenómeno de Rainoud, (cambio de color al exponer las manos al agua fría,) livedo reticularis, paniculitis, urticaria y reacción de hipersensibilidad a drogas. La biopsia de piel sana no expuesta al sol da positividad con inmunofluorescencia para depósitos de lgG C3 y C1 q predominantemente1,2,3.
El compromiso articular se manifiesta por artritis no erosiva y artralgias en la mano, muñeca, codo y hombro principalmente.
Las lesiones renales se inician uno o dos años antes de manifestarse la enfermedad con cambios en el sedimento urinario consistentes en hematuria y cilindruria. Luego aparece el cuadro renal como síndromes nefrótico y/o nefrític,o que están representados histológicamente por lesiones variadas que han sido clasificadas por la OMS en cinco clases de orden progresivo desde mínimos cambios y dppósitos mesangiales hasta una severa lesión de la membrana basal, con depósitos mqsangiales subepiteliales, y epimembranosos que llevan a fiipertensión arterial insuficiencia renal.,La biopsia renal es necesaria para el pronóstico y manejo del pacientes6.
En el corazón se puede presentar endocarditis de Libman-Sacks, pericarditis, miocarditis y derrame pericárdico. En el pulmón, las complicaciones son neumonía basal, pleuritis y derrame pleural. En el tracto gastrointestinal se presenta dolor abdominal difuso, disfagia y colitis inespecífica. En el SNC el “síndrome mental orgánico” que se caracteriza por convulsiones, psicosis, labilidad emocional, corea, neuropatía periférica, parálisis de pares craneanos y lesiones isquémicas por vasculitis. En el sistema linfohemopoyético se ve esplenomegalia y linfodenopatías.
La tiroiditis de Hashimoto puede ser el inicio de un LES. Las alteraciones hematológicas mas frecuentes son anemia normocítica hipocrómica, hemólisis secundaria a anticuerpos antieritrocitos (lgG-complemento) con test de Coombs positivo o asociada a aglutininas frías. leucopenia, con linfocitopenia y menos frecuentemente trombocitopenia. La vasculitis afecta arteriolas y vénulas en cualquier sitio y es responsable de muchas de las manifestaciones anteriormente anotadas.
Existen once criterios diagnósticos de la entidad determinados por el Colegio Americano de Reumatología, cuatro de los cuales dan una especificidad del 95%5:
1. Eritema malar (Eritema en alas de mariposa)
2. Lupus discoide: hiperqueratosis- centro atrófica- y telangietasias
3. Fotosensibilidad
4. Ulceras mucocutáneas
5. Serositis Pleuritis o Pericarditis
6. Artritis no erosiva
7. Nefritis con Proteinuria (> 0.5 g/día) cilindruria, S. nefrótico o falla renal.
8. Encefalopatía aguda con convulsiones o cuadro psicótico.
9. Linfopenia de células T por Ac- antilinfocitos.
10.lnmunoserología positiva: Ac anti-DNA, anti Sm y serología falsa positiva
11. Anticuerpos antinucleares positivos.
El tratamiento esta encaminado a manejar las manifestaciones sistémicas, evitarla exposición a sustancias implicadas en la etiología, y controlar el avance de la lesión renal con corticoides y cidofosfamida, cuando hay proteinuria mayor de 2 g disminución dela rata de filtración glomerular y la biopsia renal ha dado clasificación superior a la clase llI2,6. El pronóstico de la enfermedad depende de la severidad de la lesión renal y de la respuesta a la terapia3.6.
Bibliografía
1. Lheman TJA: Guía práctica en el Lupus eritematosos sitémico. Clin Pediat NA 1995; 5:1151-1165
2. lcbal S, Sher MR, Good RA et al : diversity in presenting manifestations os syastemic lupus erithematous in children J Pediat1999; 135: 500-505.
3. Lheman T Onal K: Intermmitent intravenous cydophosphamide arrests progress of the renal chronicciyy index ind chilhooa systemic lupus erithematous, J Pediat 2000; 136: -247.
4. Emery H: Clinical aspects of systemic lupus erythematosus in childhood. Pediatr Clin North Am 1986. 33: 11 77,
5. Tan EM, Cohen AS, Fríes JF, et al : The 1982 revised criteria for the dassification of systemic lupus erythematosus. Arfhñtis Rheum 1982.25: 1271- 1277
6. Couser W, Stroker G: System Lupus erithematosus in Jacabson HR, Stroker G et al edas: The principles and practice of Nephrology Decker BC Philadelphia Hamilton 1991:305.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO