Fracturas del Cóndilo Lateral del Humero en Niños
Dr. Juan Manuel Concha Sandoval*
Dr. Luis Alfonso Gallón L.**
Dr. Carlos Enrique Bárcenas V.***
*Residente de 4o. Año de Ortopedia y Traumatología,
Hospital Universitario del Valle.
**Profesor Adjunto, Departamento de Cirugía Ortopedia
Pediátrica – Universidad del Valle.
***Profesor Auxiliar, Departamento de Cirugía
Ortopedia Pediátrica- Universidad del Valle.
Resumen
La fractura del cóndilo lateral del húmero, constituye un bajo porcentaje de las fracturas del codo de los niños. Siendo superada – en mucho- por la fractura supracondílea. Sin embargo errores en su diagnóstico o en su manejo pueden llevar a deformidad y trastornos funcionales de la extremidad afectada.
El presente es un trabajo prospectivo, realizado en el HOSPITAL UNIVERSITARIO DEL VALLE, con el objetivo de analizar los resultados y las complicaciones en el tratamiento de estas lesiones.
En el período de tiempo comprendido entre enero 1° de 1989 y enero de 1992 consultaron 46 pacientes menores de 12 años de edad, con fractura del cóndilo lateral del húmero (10% del total de fracturas del codo para este período). De los cuales 5 fueron retirados del estudio por no regresar a control.
Los pacientes fueron divididos por grupos, de acuerdo al tipo de fractura (clasificación de Milch), desplazamiento, tiempo de consulta y tratamiento realizado.
El sexo masculino fue el más afectado en relación a 2,4:1 y el grupo de edad entre los 0 y los 5 años. La caída simple constituyó el mecanismo más común de la fractura y el lado izquierdo duplicó en frecuencia al derecho por razones desconocidas.
La fractura tipo Milch II (Salter-Harris II) y a su vez desplazada constituyó el mayor grupo de nuestra serie.
Lea También: Fracturas del Cóndilo Lateral del Humero en Niños, Mecanismo de la lesión
El tratamiento empleado varió de acuerdo con el tipo de fractura, desplazamiento y tiempo de evolución así: inmovilización en yeso:
Tres pacientes, fijación percutánea: 2 pacientes, reducción abierta y fijación: 34 pacientes, reducción abierta, fijación e injerto óseo en 4 pacientes, este último grupo constituido en su totalidad por fracturas inveteradas.
De los tres pacientes inmovilizados en yeso 2 presentaron desplazamiento de la fractura en la primera semana. Por lo cual fue necesario realizar en ellos reducción abierta y fijación.
Los mejores resultados funcionales y estéticos fueron obtenidos en los grupos que consultaron tempranamente y en la fracturas tipo Milch II. Sin embargo, el trastorno en el ángulo de carga y la restricción del movimiento en mayor o menor grado fueron las complicaciones a largo plazo más frecuentes para todos los grupos.
Igualmente, los resultados radiológicos fueron mejores para el grupo Milch II. Encontrándose además, que en los casos en los que se evidenciaba deformidad “en cola de pescado”, no existía correlación con el resultado clínico el cual era bueno.
La necrosis avascular del cóndilo se presentó en dos casos correspondientes a fracturas, abandonadas y secundaria a la excesiva liberación de partes blandas del cóndilo fracturado en la disección para reponerlo en su sitio anatómico.
A pesar de estar reportada en la literatura como una complicación frecuente, no encontramos casos de parálisis tardía del nervio ulnar. Aunque no descartamos que esta pueda presentarse posteriormente.
Mención especial requieren las fracturas inveteradas del cóndilo lateral del húmero, que en nuestra serie corresponden a cuatro casos, en los cuales sólo se obtuvo resultado radiológico bueno en 1, pero el resultado funcional se puede calificar de aceptable en todos.
Consideremos que la reposición del cóndilo a su sitio anatómico y la corrección de la seudoartrosis debe llevarse a cabo únicamente cuando no exista desplazamiento mayor, ya que ésto obligaría a realizar gran desperiostización garantizando de esta manera la necrosis avascular.
Objetivos
Realizar el seguimiento de los pacientes menores de 12 años de edad con fractura de cóndilo externo del húmero, diagnosticados en el Hospital Universitario del Valle durante un período de tiempo de tres años y conocer su evolución.
Determinar el resultado clínico y radiológico de acuerdo con el tiempo transcurrido entre el trauma y el momento de la consulta con el tipo de fractura y el tratamiento instaurado.
Conocer las complicaciones más frecuentes, tempranas y tardías, en nuestro medio.
De acuerdo a lo anterior. Establecer pautas y recomendaciones para el manejo de los pacientes con diagnóstico de fractura del cóndilo lateral del húmero en niños.
Revisión de la Literatura
Historia
Hacia el año de 1811 el cirujano francés De Sault llamó la atención sobre la fractura del cóndilo externo del húmero y sus complicaciones (3). Cooper (1) describe más tarde la no unión en este tipo de fracturas.
Stimson (18) realiza su clasificación de acuerdo al patrón de la fractura en el año 1900 y por la misma época Cotton (2) describe en más detalle las complicaciones y lesiones agregadas a la fractura.
Gran cantidad de publicaciones recientes (11, 4, 7), nos permiten conocer las opiniones de los distintos autores y los puntos de acuerdo y controversia existentes en este tópico.
Incidencia
Constituyen aproximadamente el 15% del total de fracturas del extremo distal del húmero (15) y son más comunes en los niños entre los 3 y los 13 años (19).
Clasificación
De acuerdo a la clasificación de Salter Harris de lesiones epifisiarias (16), las fracturas del cóndilo lateral pueden ser lesiones tipo II o tipo IV.
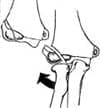
Milch (13, 14) clasificó las fracturas de acuerdo a su localización. La fractura Milch I corresponde a la fractura Salter Harris IV: la línea de fractura se inicia lateralmente a la metáfisis proximal. Se extiende medial y distalmente al centro de osificación del capitellum y entra a la articulación entre el surco capítulo troclear (Fig. 1).

Angulación
Figura 1.
Este tipo de fractura no produce translocación del codo debido a que la cresta lateral de la tróclea se mantiene intacta. Pero tienen el grave riesgo de detención del crecimiento debido a que la fractura cruza el núcleo epifisiario.
Este tipo de fractura es el menos común.
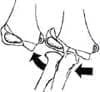
La fractura Milch II, corresponde a la lesión tipo Salter Harris II y es la fractura más común del cóndilo lateral del húmero, no cruza el núcleo epifisiario sino que corre medialmente a esta estructura y sale a la articulación en el ápex de la tróclea (Figura 2.).

Figura 2.
Esta lesión es inestable, debido a que la tróclea está interrumpida y la subluxación posterolateral del radio y ulna puede suceder.
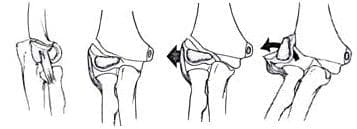
En 1972 Wadsworth (19), publicó su clasificación de acuerdo al desplazamiento de la fractura en 5 tipos, pero actualmente se prefiere dividirla únicamente en tres estados de acuerdo a este parámetro (11, 15), (Fig. 3).
CLIC AQUÍ Y DÉJANOS TU COMENTARIO