Discolisis Percutánea Endoscópica Lumbar con Holmium YAG Láser
Experiencia de Cuatro Años
*Fuentes de ayuda para la realización del trabajo: Equipo
Holmium YAG Láser Trimedyne®. Endoscopio KESS (Knight
Endoscopic Spine Surgery System) WOLF® **Dr. Jorge Felipe
Ramírez L., Ortopedista. Cirujano de columna. Jefe Departamento
de Ortopedia, Clínica Reina Sofía, Organización Sanitas Internacional.
Director programa de subespecialización en cirugía de columna,
Universidad El Bosque, avenida 19 N° 114-87, teléfono: (57-1) 619 03 11
Fax: (57-1) 214 03 58 Bogotá, Colombia, E-mail: jorgeframirez@yahoo.com
Autor responsable de la correspondencia relacionada con el trabajo.** Dr. José G.
Rugeles O., Ortopedista. Cirujano de columna, Clínica Reina Sofía, Organización
Sanitas Internacional. Profesor programa de subespecialización en cirugía de columna
Universidad El Bosque, Bogotá, Colombia, E-mail: peperugeles@yahoo.com
Resumen
Nuestro propósito es dar a conocer nuestra experiencia, en la aplicación de procedimientos mínimamente invasivos de la columna lumbar. Se describen los resultados de un estudio prospectivo en 220 pacientes con diagnóstico de hernia lumbar, tratados con descompresión discal endoscópica con Holmium YAG láser. En todos los casos se realizó una cirugía ambulatoria con anestesia local. Los resultados fueron evaluados utilizando los criterios de MacNab, encontrando una calificación excelente y buena en el 75% de los pacientes después de un seguimiento promedio de 36 meses. Esta técnica quirúrgica ambulatoria, bajo anestesia local, ha demostrado ser segura, útil en el tratamiento de hernias lumbares contenidas y extruidas no migradas, con excelentes resultados, pocas complicaciones, de bajo costo y con iguales o mejores resultados que las técnicas convencionales.
Palabras clave: discolisis endoscópica lumbar, descompresión discal, láser lumbar endoscópico, discolisis lumbar percutánea.
Introducción
Antes del advenimiento de las técnicas percutáneas, el único tratamiento para los discos lumbares herniados era la laminectomía posteromedial o la laminotomía y discectomía14. En un intento por disminuir la morbilidad quirúrgica, incisiones más pequeñas y el uso del microscopio fueron utilizados para minimizar el trauma quirúrgico al hueso y tejidos blandos14. En 1973, Kambin combinó la descompresión del canal vertebral con laminectomía y la introducción de un tubo por abordaje posterolateral, para la extracción de un disco protruido6, 9, 14. Hijikata5, en 1975 desarrolló instrumental para la resección percutánea del núcleo pulposo. Finalmente, en 1986, Choy y Ascher2 describieron la descompresión discal con láser como una técnica mínimamente invasiva para el tratamiento de la hernia discal. Desde entonces su aplicación se ha extendido a todo el mundo, donde sus beneficios han sido bien reconocidos.
Con la introducción del endoscopio para la columna vertebral, esta técnica se ha facilitado, al permitir la visualización directa del disco y de la raíz nerviosa comprometida14.
El endoscopio tiene varias aplicaciones clínicas como son la descompresión de la raíz nerviosa, la discectomía láser, toma de biopsia vertebral o epidural, fusión intercorporal percutánea y el drenaje de infecciones epidurales entre otras, técnicas éstas aprobadas por la FDA en 1991. Más recientemente se está utilizando una nueva técnica llamada foraminoplastia endoscópica láser, que permite explorar los espacios epidural, foraminal, extraforaminal y discal, para un completo abordaje de la patología discal lumbar11, 14, 16.
Nosotros hemos estudiado y aplicado esta técnica endoscópica desde 1996, especialmente para la descompresión nerviosa producida por hernias lumbares utilizando la discolisis por láser. El primer entrenamiento se realizó con el Dr. David Casper1 en Oklahoma City, Oklahoma y fue así, como en febrero de 1996, realizamos en la Clínica Reina Sofía de Bogotá, la primera discectomía endoscópica lumbar con láser en Colombia y Latinoamérica.
Desde octubre del mismo año, hemos compartido experiencias, con los pioneros en esta técnica a nivel mundial como son el Dr. Werner Siebert16 en Kassel, Alemania, el Dr. Parvis Kambin6, 7, 8, 9 en Filadelfia, Martin Knight11 en Manchester, Inglaterra y Jhon Chiu14 en Los Ángeles, California.
El propósito de este estudio es presentar nuestra experiencia, en la aplicación de la técnica de discolisis percutánea endoscópica lumbar con láser. Presentamos los resultados de un estudio prospectivo realizado en 220 pacientes, intervenidos con esta técnica desde febrero de 1996 hasta abril de 1999. A partir de esta fecha, estamos utilizando la foraminoplastia endoscópica láser (FEL), cuyo reporte final será informado en una entrega posterior.
Materiales y métodos
Diseñamos un estudio prospectivo con pacientes intervenidos con esta técnica desde enero de 1996 hasta abril de 1999.
Los criterios de inclusión para el estudio fueron:
- Cuadro clínico de dolor radicular persistente o lumbalgia intratable.
- Haber recibido tratamiento médico consistente en reposo en cama, máximo de 72 horas, medicación analgésica (Acetaminofén-Codeína 500 mg vía oral cada seis horas) y un AINE (Meloxicam 7.5 mg vía oral cada 24 horas), sin mejoría.
- Haber cumplido con un programa de fisioterapia por un mínimo de seis semanas, sin obtener mejoría clínica satisfactoria calificada por el paciente.
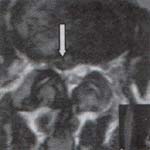
- Tener un estudio de resonancia magnética (RM), de columna lumbar que demuestre una hernia lumbar contenida o extruida no migrada (figura 1).
Figura 1. Corte axial de una RM donde se
muestra una hernia posterolateral derecha.
- Cumplir con un perfil psicológico que descarte alteración psicoafectiva que simule el cuadro clínico.
Se excluyeron del estudio pacientes con alteraciones anatómicas, síndrome de cauda equina, hernias extruidas migradas, canal estrecho, inestabilidad o cirugía previa de columna.
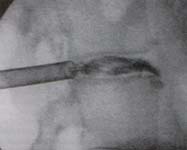
En todos los pacientes se realizó un procedimiento ambulatorio de discolisis percutánea endoscópica con Holmium YAG láser, cuya técnica describimos a continuación: Con el paciente en posición prona, se realiza una infiltración superficial y profunda con anestesia local (20 cc de Lidocaína al 1%). Se realiza un abordaje postero-lateral entre 8 a 12 cm de la línea media, insertando una guía de 0.65 mm, con un ángulo entre 45° y 60° sobre el plano horizontal. Durante todo el procedimiento utilizamos imágenes fluoroscópicas tanto antero-posteriores como laterales de la columna lumbar. Con una mínima incisión de 1 cm, se introduce una cánula de trabajo de 6.4 mm, a través de la cual se realiza una discografía infiltrando el disco con medio de contraste radio opaco (figura 2), y posteriormente con azul de metileno.
Fig. 2 Imagen fluoroscópica
lateral de la discografía.
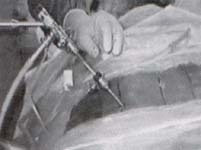
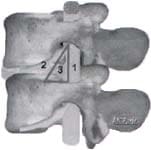
Por esta misma cánula se introduce un endoscopio KESS (Knight Endoscopic Spine Surgery System) WOLF® de visión frontal, 4.6 mm de diámetro y canal de trabajo de 2.2mm, con sistema de irrigación-succión (figura 3). Con el endoscopio en posición, procedemos a identificar el triángulo de seguridad (figura. 4), para asegurar la visualización del saco dural (figura 4-1), la raíz nerviosa (figura 4-2), y el anulus (figura 4-3).
Fig. 3 Endoscopio rígido de visión
frontal KESS en posición.
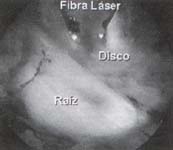
Posteriormente realizamos la descompresión de la raíz con el Holmium YAG Láser (Trimedyne®), apoyados por pinzas grasper (figura 5).
Fig. 4 Esquema del triángulo de seguridad para el
abordaje endoscópico en la columna lumbar.
El paciente es dado de alta dos horas después de la cirugía, con orden de iniciar terapia física a las 24 horas, consistente en manejo sedativo y programa de escuela de espalda. Se realizan controles al tercer y octavo día, y posteriormente a las tres, seis, doce semanas, seis y doce meses postoperatorios siguiendo con un control anual durante cinco años.
Fig. 5 Imagen endoscópica de
la descompresión discal.
Para la valoración de la evolución del paciente se aplicaron los criterios de MacNab (descritos en un artículo anterior), con un seguimiento promedio de 36 meses.
Buenas,
Soy una persona que ya fue sometida a una cirugia lumbar L4, L5 en el 2010 para remover una hernia gigantesta
y todo fué bien hasta el aña 2012. Desde entonces estoy con dolores fuertes y recientemente me diagnosticaron con Syndrome Compression Radicular Lumbar en la L4,L5, Si y mi cirujano me recomienda hacer una Foraminotomia (mimamente invasiva) y esa es la rason a cual les mando este correo para ver si ea posible que me diga cuanto mas o menos costario este procedimiento.
Gracias, saludos.
Siomara
Buenos días Siomara, gracias por escrbirnos.
Nosotros somos un Portal de Contenido, lamentablemente no podemos colaborarte con tu solicitud. Te recomendamos consultar con tu eps o tu médico tratante.
Cordial saludo.