Resultados: Tratamiento de la Luxación Dolorosa de la Cadera
Se evaluaron 12 pacientes, adolescentes y adultos jóvenes con PC, espásticos, no deambuladores todos con cuadriplejía espástica, que presentaban luxación paralítica de las caderas. 8 mujeres y 4 hombres, una edad promedio al momento de realizar la cirugía de 15.6 años, con un intervalo entre los 12 y 18 años.
El seguimiento promedio fue de 21 meses. 4 pacientes presentaban luxación bilateral de caderas y 8 luxación unilateral, 3 izquierdas y 5 derechas.
Sólo en un paciente, (caso 09), se le había realizado una cirugía previa en otra institución: tenotomía de aductores y neurectomía de la rama anterior del nervio obturador.
Todos los pacientes presentaban prequirúr-gicamente dolor a la movilización de sus caderas, imposibilidad para la sedestación, limitación para la abducción con dificultad para el aseo perineal y zonas de presión. Se evidenció escoliosis en 9 pacientes y oblicuidad pélvica en todos ellos. Figura 3. Dos pacientes (casos 03 y 10) habían requerido una instrumentación de columna para corrección de su escoliosis paralítica.
En los 12 pacientes se realizaron 16 intervenciones distribuidas así: hemiartroplastia tipo Neer interpuesta de forma bilateral en 4 pacientes y unilateral en 2 pacientes, 1 osteotomía femoral subtrocantérica valguizante tipo McHale y 5 resecciones femorales proximales; 3 de ellas procedimientos ampliados con interposición de tejidos blandos como el descrito por McCarthy12, y en 2 caderas resecciones proximales femorales tipo Castle3.
De los 12 pacientes 9 mostraron la persistencia de dolor, limitación para la abducción en igual número y dificultades para el aseo perineal en 10, incapacidad para sedestación por dolor en 4 y persistencia de zonas de presión en 5.
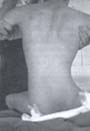
Fig. 3. La escoliosis y la oblicuidad pélvica
son frecuentes, produciendo inestabilidad
para la sedestación y zonas de presión en región trocantérica
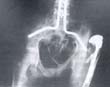
Las complicaciones postoperatorias se presentaron como infección profunda en 1 paciente sometido a Hemiartroplastia con prótesis de Neer, osificación heterotópica en 6, de los cuales 2 se les realizó hemiartroplastia con prótesis de Neer, 2 con resección femoral proximal y 2 con resección femoral proximal ampliada. Se presentó migración postoperatoria del fémur proximal en 5 pacientes operados con Neer Figura 4 y en 3 pacientes intervenidos con resección femoral proximal.
Fig. 4. Paciente al que se le colocó una prótesis de Neer, obsérvese
la migración proximal del fémur por espasticidad, persiste
la deformidad en aducción de las caderas, el
contacto doloroso con las zonas de presión.
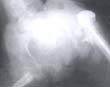
Se hicieron necesarias 5 reintervenciones: 2 pacientes (casos 03 y 05) a quienes se les había realizado hemiartroplastia con prótesis de Neer bilateral. Uno de ellos requirió la extracción de la prótesis derecha (caso 05) y la realización de una resección femoral proximal ampliada por infección profunda y migración de la prótesis. Figura 5. En el otro paciente (caso 06) se retiró la prótesis de Neer izquierda por migración proximal y reaparición del dolor requiriendo una resección femoral proximal ampliada.
En los (casos 07 y 09) se hizo necesaria la revisión de la resección femoral proximal por aparición de osificación heterotópica realizándose una resección proximal femoral ampliada.
Fig. 5. Paciente (caso 5) con prótesis de Neer bilateral que
presentó migración proximal e infección profunda,
requiriendo el retiro de la prótesis y una
resección femoral ampliada.
Discusión y recomendaciones
Desde el año de 1956 en un artículo publicado por Tachdjian se hace referencia a publicaciones de principios de siglo sobre la frecuencia de la luxación de la cadera en el paciente con parálisis cerebral del 2.6% al 4.6 %17, 30, 31. La luxación es más frecuente en los pacientes no deambuladores llegando a ocurrir hasta en un 75% de ellos. El dolor puede estar presente hasta en un 50%, si no se realiza un tratamiento preventivo y/o reconstructivo temprano1, 2, 4, 6, 7, 9, 10, 11, 19, 21, 29.
En los niños con parálisis cerebral progresivamente se va presentando deformidad en valgo con aumento de la anteversión femoral del fémur proximal, luego se produce una displasia del acetábulo, el que se hace insuficiente especialmente en el aspecto posterosuperior, desarrollándose subluxación progresiva que llega a la luxación en una edad promedio de 7 años1, 4, 8, 10, 14, 15, 16, 18.
Estas caderas luxadas o subluxadas producen dolor por contacto del hueso subcondral con la pelvis y por aumento de la presión local. El paciente presenta mayor deformidad en aducción de sus caderas con imposibilidad para la sedestación estable y confortable. Se producen zonas de presión en piel, limitación para la abducción de las caderas e imposibilidad para el aseo perineal con todas las complicaciones ya mencionadas Figura 69, 11, 20, 25.
Fig. 6. Las caderas luxadas producen una deformidad en aducción
de las mismas, con imposibilidad para una sedestación
estable, limitación para la abducción y aseo
perineal, produciendo úlceras de presión.
Para estas caderas sintomáticas se han descrito algunos procedimientos quirúrgicos de carácter paliativo que pretenden aliviar el dolor y mejorar la calidad de vida de los pacientes y de quienes los tienen a su cuidado1, 3, 4, 6, 8, 9, 10, 12, 13, 20, 22, 23, 26, 27, 31.
La resección de la cabeza y cuello femoral se practicó con malos resultados, pues al realizarse esta resección del fémur proximal persiste el contacto del fémur con la pelvis perpetuando el dolor. La osificación heterotópica, es una causa frecuente de falla pues también causa el dolor postoperatorio1, 2, 11, 18, 20, 22, 25.
Es así como Castle modificó esta técnica realizando una resección femoral proximal más amplia, buscando interponer tejidos blandos entre el fémur y la pelvis, pero se produce también osificación heterotópica y migración del fémur proximal por espasticidad de los músculos pelvifemorales, con reaparición de los síntomas3.
La tracción esquelética utilizada en el postoperatorio busca mantener la distancia entre el fémur y la pelvis, para lograrlo, debe ser utilizada por un período mínimo de 3 semanas. Castle insiste en la importancia del cubrimiento femoral proximal por un capuchón de tejidos blandos evitándose así la migración proximal y reaparición de los síntomas3.
La tracción esuqelética utilizada en el postoperatorio busca mantener la distancia entre el fémur y la pelvis, para lograrlo, debe ser utilizada por un período mínimo de 3 semanas. Castle insiste en la importancia del cubrimiento femoral proximal por un capuchón de tejidos y reaparición de los síntomas3.
En nuestra experiencia se presentó osificación heterotópica en los pacientes con resección femoral proximal, siendo necesaria la revisión con resección del fémur más amplia incluyendo periostio y buscando mantener cubrimiento del muñón con tejidos blandos utilizando en el postoperatorio tracción esquelética por 6 semanas.
Estos resultados son menos alentadores que los reportados por McCarthy12 quien con la resección femoral proximal ampliada reporta buenos resultados con capacidad de sedestación confortable y posibilidad de aseo perineal. Creemos que el procedimiento de resección proximal femoral con artroplastia por interposición es un recurso paliativo en estos pacientes con dolor en caderas luxadas que deja un muslo corto estéticamente indeseable.
Figura 7. El dolor puede reaparecer por la migración de fémur proximal sin olvidar el difícil manejo de la tracción esquelética en un paciente con espasticidad.
Fig. 7. La resección femoral proximal ampliada en un recurso paliativo
en las caderas luxadas dolorosas, pero deja un muslo corto
estéticamente inaceptable (Der.) y por la espasticidad se produce
nuevamente una migración femoral proximal dolorosa.
La colocación de prótesis de Neer luego de la resección del fémur proximal de una manera amplia, tiene como principio lógico el interponer la prótesis entre el fémur y la pelvis evitando el contacto y así disminuir el dolor, mejorando la movilidad y permitiendo la sedestación. En nuestra experiencia con este procedimiento el fémur continúa migrando proximalmente Figura 4 por la espasticidad muscular que perpetúa la deformidad en aducción de las caderas. Sólo obtuvimos buenos resultados en 2 de 6 pacientes sometidos a este procedimiento.
El procedimiento descrito por McHale13, busca mejorar la mecánica del fémur proximal mediante la resección de la cabeza femoral y la estabilización del trocánter menor en el acetábulo, fue exitoso para este autor por el alivio del dolor, facilidad para el aseo perineal y sedestación.
No reportó complicaciones como la migración femoral proximal, osificación heterotópica, rigidez articular y deformidad en aducción. Es de anotar que sólo se incluyeron 5 pacientes en su estudio. Nuestra experiencia se limita a un paciente (caso 04) con el inconveniente que no se le realizó resección de la cabeza femoral, sólo la osteotomía subtrocantérica valguizante alejando la cabeza femoral de la pelvis, esto podría explicar la reaparición de los síntomas.
En nuestro estudio sólo 3 pacientes se encuentran libres de dolor en el postoperatorio (casos 01, 10 y 11) y sin posibilidad para la sedestación 4 pacientes (casos 03, 05, 06 y 12).
Con base en los anteriores resultados es evidente que estamos ante una encrucijada de difícil solución ya que ningún procedimiento quirúrgico parece ser suficientemente útil para resolver los difíciles problemas asociados a la luxación paralítica de la cadera espástica.
Este trabajo pretende llamar la atención de quienes estamos en contacto con pacientes con parálisis cerebral para que dirijamos nuestros esfuerzos a mantener las caderas reducidas desde la infancia temprana, realizando evaluaciones clínicas y radiográficas periódicas durante el crecimiento para detectar las caderas en riesgo de luxarse y así poder realizar un manejo quirúrgico preventivo que evite la luxación. Figura 8A y B.
El manejo tardío con procedimientos paliativos en la mayoría de los casos sólo mejoran parcialmente los síntomas y los problemas propios de una cadera luxada paralítica teniendo todas estas técnicas quirúrgicas un alto porcentaje de fracaso y complicaciones.
Bibliografía
Bagg Mark R, Farber: Long-Term Follow-up of hip subluxation in cerebral palsy patients, J Pediatr Orthop, vol. 13, N° 1, 32-36, 1993.
Brunner R, Baumann JU: Long-Trem Effects of Intertrochanteric Varus-Derotation Osteotomy on Femur and Acetabulum in Spastic Cerebral Palsy: An 11 to 18 Year Follow- up Study, J Pediatric Orthop, vol. 17, N° 5, 585-591, 1997.
Castle ME, Schneider Charles: Proximal Femoral Resection-Interposition Arthroplasty, J Bone and Joint Surg, vol. 60 A, N° 8, 1051-1054, 1978.
Cooke PH, Cole WG: Dislocation of the Hip in Cerebral Palsy: Natural History and Predictability, J Bone and Joint Surg, vol. 71 B: 41-446, 1989.
Drummond DS, Breed J: Relationship of the Spine Deformity and Pelvic obliquity on sitting pressure distributions and decubitus ulceration, J Pediatr Orthop, vol. 5: 396-402, 1985.
Eilert Robert E: Editorial: Hip Subluxation in Cerebral Palsy: ¿What Should Be Done for the Spastic Child with Hip Subluxation?, J Pediatr Orthop, vol. 17, N° 5, 561-562, 1997.
Hae-Ryong Song, Norris C. Carroll: Femoral Varus Derotation Osteotomy With or Without Acetabuloplasty for Unstable Hips in Cerebral Palsy, J Pediatr Orthop, vol. 18, N° 1, 62-68, 1998.
Heinrich Stephen D, MacEwen G. Dean, Zembo Michele M: Hip Dysplasia, Subluxation, and Dislocation in Cerebral Palsy: An Arthrografic Analysis. J Pediatr Orthop, vol. 11, N° 4, 488-493, 1991.
Hoffer M. Mark: Management of the Hip in Cerebral Palsy, J Joint and Bone Surg, vol. 68 A, N° 4, 629-632, 1986.
Lonstein JE, Beck K: Hip Dislocation and Subluxation in Cerebral Palsy, J Pediatr Orthop, vol. 6: 521-526,1986.
Lundy Douglas W, Ganey Timothy M, Ogden John A: Pathologic Morphology of the Dislocated Proximal Femur in Children with Cerebral Palsy, J Pediatr Orthop, vol. 18, N° 4, 528-534,1998.
McCarthy Richard E, Rock Little, Sheldon Simon: Proximal Femoral Resection to Allow Adults Who Have Severe cerebral palsy to Sit, J Bone and joint Surg, vol. 70 A, N° 7, 1011-1016, 1988.
McHale Kathleen A, Bagg Mark, Nason Stephen S: Treatment of the Chronically Dislocated Hip in Adolescents with cerebral Palsy with Femoral Head Resection and Subtrochanteric Valgus Osteotomy, J Pediatr Orthop, vol. 10, N° 4, 504-509, 1990.
Miller Freeman, Cardoso Dias Rita, Dabney Kirk W: Soft-Tissue Release for Spastic Hip Subluxation in cerebral Palsy, J Pediatr Orthop, vol 17, N° 5, 571-584, 1997.
Miller Freeman, Girardi Hector, Lipton Glenn: Reconstruction of the Dysplasic Spastic Hip with Peri-ilial Pelvic and Femoral Osteotomy Followed by Immediate Mobilization, J Pediatr Orthop, vol. 17, N° 5, 592-602,1997.
Moreau M, Drummond DS: Natural History of the Dislocated Hip in Spastic Cerebral Palsy, Dev. Med. Neurol, vol 21: 749 -753, 1979.
Morrissy RT, Weinstein SL: Lowell and Winter’s Pediatric Orthopaedics, Philadelphia. Lippincott-Raven, vol 1, 4ª edition, 1996.
Mubarak Scott J, Valencia SG: One-Stage Correction of the Spastic Dislocatec Hip, J Bone and Joint Surg, vol. 74 A, N° 9, 1347-1357, 1992.
Onimus M, Allamel G, Manzone P: Prevention of Hip Dislocation in Cerebral Palsy by Early Psoas and Adductors Tenotomies, J Pediatr Orthop, Vol. 11, N° 4, 432-436,1996.
Perlmutter MN, Synder M: Proximal Femoral Resection for older Children with Spastic Hip Disease, De. Med Child Neurol, vol. 35, 525-531,1993.
Reimers J: The Stability of the Hip in Children: A Radiological Study othe Results of Muscle Surgery in Cerebral Palsy, Act Orthop Scand. Soppl, 1980,184: 1-10.
Renshaw Thomas S, Green NE: Cerebral Palsy: Orthopaedic Management. J Bone and joint Surg, vol 77ª, N° 10, 1590 -1606, 1995.
Root L: Treatment Of Hip Problems in Cerebral Palsy. Inst. Course Lect, 1987, 36: 237-252.
Root L, Goss JR: The Treatment of the Painful Hip in cerebral Palsy by Total Replacement or hip Arthrodesis, J Bone and joint Surg, vol. 68 A, N° 4, 590-598, 1986.
Root L, Laplaza FJ: The Severely Hip in Cerebral Palsy, J Bone and Joint Surg, vol. 77 A, N° 5, 703-712, 1995.
Saito Susumo, Takaoka Kunio: Tectoplasty for Painful dislocation or Subluxation of The Hip, J Bone and Joint Surg, vol. 68 B, N° 1, 55-61, 1986.
Samilson Robert, Tsou Paul: Dislocation and Subluxation of the Hip in Cerebral Palsy, J Bone and Joint Surg, vol. 54 A, N° 4, 863-873, 1972.
Selva Giuseppe, Miller Freeman, Dabney Kirk W: Anterior Hip Dislocation with Cerebral Palsy, J Pediatr Orthop, POSNA, vol. 18, N° 1, 54-61, 1998.
Severin E: Congenital Dislocation of the Hip: development of the Joint after Closed reduction, J Bone and Joint Surg, vol 9 A: 507-518, 1950.
Sutherland DH, Zilberfarb JL: Psoas Release at the Pelvic Brim in Ambulatory Patients with Cerebral Palsy: Operative Technique and Functional Outcome, J. Pediatr Orthop, vol. 17, N° 5, 563-570, 1997.
Tachdjian Mihran, Minear William: Hip Dislocation in Cerebral Palsy. J Bone and Joint Surg, vol. 38 A, N° 6, 1358 – 1364, 1956.


CLIC AQUÍ Y DÉJANOS TU COMENTARIO