Epicondilitis y Epitrocleitis: Resultados del Tratamiento Quirúrgico
Serie de Casos
Dr. Juan Carlos González*
* Miembro institucional, Departamento de Ortopedia,
Sección de Hombro y Codo.
Investigador Clínico, Centro de Estudios e Información en Salud (CEIS).
Fundación Santa Fe de Bogotá.
Dr. José Luis Osma**
** Fellow de Hombro y Codo, Departamento de Ortopedia, Fundación Santa Fe de Bogotá.
Profesor Asistente, Departamento de Ortopedia,
Universidad Industrial de Santander, Bucaramanga.
Dr. Mauricio Morales***
*** Miembro institucional, Departamento de Ortopedia.
Fundación Santa Fe de Bogotá.
Dr. Germán Carrillo****
**** Jefe, Departamento de Ortopedia,
Fundación Santa Fe de Bogotá.
Resumen
El tratamiento médico proporciona muy buenos resultados en el manejo de la epicondilitis y la epitrocleitis. El tratamiento quirúrgico debe tenerse como alternativa para los casos refractarios. Nuestra indicación para cirugía es persistencia de los síntomas luego de un mínimo de seis meses de tratamiento médico.
En este trabajo presentamos nuestra experiencia en 15 pacientes, con un seguimiento promedio de 24 meses (mínimo de 6 meses) con una técnica quirúrgica anatómica, que respeta las inserciones tendinosas que no están afectadas, reseca la hiperplasia angiofibroblástica —cuando ésta es visible— en la inserción del extensor carpi radialis brevis (para la epicondilitis) y en la del pronator teres o el flexor carpi ulnaris (en el caso de la epitrocleitis), e incluye curetaje y perforaciones epicondíleas o epitrocleares.
En el POP se utiliza una inmovilización en férula de yeso por 10 a 15 días. Los resultados obtenidos, con 24 meses de seguimiento en promedio, fueron buenos o excelentes (de acuerdo al Índice Funcional de Codo de la Clínica Mayo) en todos los casos.
Introducción
Las tendinopatías del codo constituyen la primera causa de consulta de nuetsros pacientes con patología de esta articulación
Dentro de ellas, la epicondilitis representa entre el 85% y el 95% de los pacientes, 10% a 15% de esta población, corresponden a epitrocleitis. El pequeño porcentaje restante (< al 5%), lo constituyen la tendinitis del tríceps y el síndrome de compartimento del ancóneo.
Tradicionalmente, las dos primeras se han asociado con la práctica de deportes (especialmente tenis y golf) y se han descrito como más frecuentes en el sexo masculino. Sin embargo, los reportes más recientes indican un porcentaje cada vez mayor de etiología ocupacional y un compromiso similar en los dos sexos6.
10% a 20% de los casos se originan después de trauma directo. Múltiples estudios de anatomía patológica asocian estas dos tendinopatías a una degeneración fibrilar del colágeno y a la denominada displasia angiofibroblástica en el origen de los tendones epicondíleos o epitrocleares21, microfragmentación o rupturas de estos tendones2, 25, acumulación de tejido vascular de granulación18, 25 y necrosis tendinosa25. Todo lo anterior acompañado de una reacción inflamatoria secundaria.
El 85% al 90% de los pacientes mejoran con tratamiento médico, sin embargo, las recidivas son muy frecuentes11.
El tratamiento quirúrgico para estas dos entidades no es nuevo. Para la epicondilitis se han descrito múltiples técnicas, que incluyen liberación del ligamento orbicular de la cabeza del radio3, alargamiento en Z de los músculos epicondíleos7, denervación12, e incluso artrosco-pia9. Ninguna de estas ha sido uniformemente aceptada por la comunidad ortopédica, los resultados en otras manos no son reproducibles11.
Fueron Coonrad y Hooper4 y Nirschl y Pettrone18 los que describieron las técnicas que desde entonces han sido más populares. En ellas se centra el tratamiento quirúrgico en la escisión del tejido patológico (“displasia angiofibroblástica”18, 19, 20) del origen del tendón del extensor carpi radialis brevis, en la decorticación epicondílea y en las perforaciones óseas.
El tratamiento quirúrgico de la epitrocleitis ha recibido una menor atención en la literatura, sin embargo, los reportes que existen muestran resultados muy satisfactorios, similares a los de la epicondilitis,13, 21, 25. La cirugía en el lado interno, se centra igualmente en la resección del tejido patológico, decorticación y perforaciones óseos.
El tendón del pronator teres y el del flexor carpi ulnaris han sido identificados como los principalmente afectados entre los músculos epitrocleares. Gabel y Morrey5 estudiaron la frecuente asociación de síntomas del nervio cubital en esta patología, dependiendo de si hay compromiso neurológico o no, éste se deja intacto, se libera el retináculo o se transpone.
A pesar de ser procedimientos aceptados hace tiempo como útiles y confiables en la literatura ortopédica internacional, en nuestro medio raramente se utilizan. Las razones no son claras, pero pensamos que incluyen: falta de conocimiento de las técnicas recientes, desconfianza en los posibles resultados y la creencia de que con la cirugía se disminuye la fuerza del antebrazo en forma considerable. A esto se le agrega el buen resultado del tratamiento médico y las exigencias limitadas de gran parte de nuestros pacientes.
Nos proponemos con este trabajo compartir la experiencia de nuestra institución con el tratamiento quirúrgico de estas patologías.
Material y métodos
Se trata de un estudio observacional descriptivo, tipo serie de casos, en el que se revisaron todos los pacientes que consultaron por epicondilitis o epitrocleitis a la clínica de hombro y codo de nuestra institución o a la consulta privada de tres de los autores (JCG, MM, GC) desde enero de 1990, hasta enero de 1998, escogiendo aquéllos que requirieron tratamiento quirúrgico.
Los criterios de inclusión fueron: pacientes adultos de ambos sexos, con tratamiento médico para epicondilitis y epitrocleitis de mínimo 6 meses y seguimiento postoperatorio mayor a seis meses. Todos los pacientes firmaron el formato de consentimiento informado para autorización de procedimientos quirúrgicos en nuestra institución.
El tratamiento médico consiste en la utilización secuencial y en orden no invasivo, de todas las alternativas conservadoras. Comenzamos con un régimen de 10 a 15 días de AINES tópicos y orales, concomitantemente con disminución de la actividad repetitiva.
Si no obtenemos resultados positivos, en la siguiente consulta se inicia un programa de fisioterapia que incluye unas sesiones iniciales2-4 de terapia sedativa (calor húmedo, corriente galvánica y ultrasonido subacuático cuando es posible), seguidas por varias sesiones de estiramiento muscular (extensores y supinadores en los pacientes con epicondilitis y flexores y pronadores en aquéllos con epitrocleitis), finalmente, y al disminuir el dolor, se inicia un programa de fortalecimiento lentamente progresivo. Sólo se utiliza fortalecimiento con pesas en deportistas.
Si no hay mejoría, se coloca una infiltración local, profunda, con una mezcla de 1 cc de cortisona de depósito y 3 ó 4 cc de xylocaína al 1%. Los braces los utilizamos como alternativa en aquellos pacientes más activos y/o deportistas, recomendando su uso durante estas actividades10, 22. Cualquiera de los pasos previos se puede repetir una o más veces durante los primeros 6-12 meses de la enfermedad.
No utilizamos en ningún caso la inmo-vilización como método conservador. Debe mencionarse que este esquema de tratamiento conservador permite variaciones en el orden e importancia de cada paso, no hay claridad en la literatura en relación a cual de las recomendaciones anteriores o en que secuencia es la más útil. Las preferencias de cada ortopedista con frecuencia difieren, sin que se pueda aclarar con argumentos científicos cuál o cuáles son las más acertadas14.
Las técnicas quirúrgicas utilizadas fueron las mismas en todos los casos. Tanto los pacientes con epicondilitis como aquéllos con epitrocleitis, fueron operados con la técnica descrita por Nirschl18, 19, 20.
La técnica para la epicondilitis se puede realizar con el paciente en decúbito supino colocando el miembro superior comprometido sobre el tórax o sobre una mesa accesoria. Debe utilizarse un buen torniquete que garantice un campo quirúrgico exangüe que facilite la visualización de los tejidos laterales del codo.
Se realiza una incisión lateral de aproximadamente 5 cm, centrada en el epicóndilo. Se debe realizar una disección progresiva y delicada ya que las estructuras son de poco grosor y tienen una íntima relación anatómica.
Se incide piel, tejido celular subcutáneo y fascia superficial, se expone la aponeurosis de los extensores y el extensor carpi radialis longus, estas dos estructuras se pueden diferenciar a simple vista, apreciando un acapa delgada anterior que es la aponeurosis del extensor carpi radialis longus, y otra más gruesa y nacarada que es la aponeurosis extensora.
Ya identificadas las anteriores estructuras se realiza en forma delicada y con una profundidad no mayor de 2 mm una incisión longitudinal de 2 a 3 cm (una incisión más profunda llega directamente al epicóndilo y se puede pasar por alto la zona patológica).
Se retrae anteromedialmente el extensor carpi radialis longus y se observa en el fondo el origen del tendón del extensor carpi radialis brevis, es allí donde se puede identificar el tejido patológico característico. Este tejido se caracteriza por ser friable, edematoso y de color grisáceo.
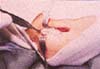
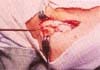
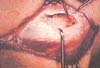
Se procede a su resección en bloque en forma de triángulo con su base distal; si hay compromiso de la aponeurosis igualmente se reseca (Figura 1). Se completa la liberación del extensor carpi radialis brevis del epicóndilo lateral, se curetea y se decortica el epicondilo agregando 2 ó 3 perforaciones con broca de 2 mm para optimizar la cicatrización definitiva. (Figura 2).
Fig. 1. Identificación del tejido patológico en la inserción del extensor carpi radialis brevis.
Fig. 2. Luego de realizar un curetaje del epicóndilo, en la zona de inserción del tendón, se procede a realizar uno orificios con broca de 2 mm.
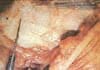
Si hay exostosis, que se presentan en el 20% de los pacientes se resecan. Seguidamente se realiza una pequeña incisión para explorar la sinovial y la articulación, si hay tejidos patológicos se deben resecar. Finalmente ya extraídos todo los tejidos patológicos se sutura la interfase entre la aponeurosis del extensor carpi radialis longus y la aponeurosis extensora (Figura 3), posteriormente se sutura el tejido celular subcutáneo y la piel.
Fig. 3. Cierre de la aponeurosis extensora y la fascia del extensor carpi radialis longus
La técnica quirúrgica para la epitrocleitis se realiza colocando el brazo sobre una mesa accesoria que permita realizar el abordaje medial. Se realiza una incisión teniendo como referencia la epitroclea de aproximadamente 6 cm, la cual se extiende proximalmente en forma paralela al surco epitrocleo olecraneano 2 cm y distal a la epitroclea 4 cm.
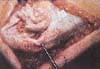
Debe evitarse una lesión del nervio cutáneo antebraquial el cual tiene una localización antero lateral a la epitroclea. Se incide piel y tejido celular subcutáneo permitiendo visualizar la fascia profunda que cubre los músculos epitrocleares (Figura 4). Posteriormente, se realiza una incisión longitudinal sobre los epitrocleares de 2 a 3 cm.
Se sugiere localizar previamente el sitio de mayor dolor como guía para la disección quirúrgica para localizar el tejido patológico, que usualmente se encuentra en el pronator teres y/o en el flexor carpi radialis (Figura 5).
Si hay compromiso sensitivo del nervio ulnar se debe liberar este nervio en la zona 3 que se localiza distal a la epitroclea y que corresponde al retináculo posterior. Si al extender y flexionar el codo se evidencia una luxación del nervio ulnar (o si hay un compromiso motor de éste) se debe realizar una anteposición subcutánea.
A nivel de la epitroclea se realiza una decorticación con curetas y se realizan 2 ó 3 perforaciones con broca de 2 mm (Figura 6). La zona elíptica de donde se extrajo el tejido anormal se sutura, igualmente el tejido celular subcutáneo y finalmente la piel.
Fig. 4. Disección del tejido celular subcutáneo que expone la aponeurosis de los músculos epitrocleares (tomado con permiso de: Nirschl, R.P.: Lateral and Medial Epicondylitis, pág. 140, en Master Techniques in Orthopaedic Surgery, The Elbow, editado por Bernard Morrey, Raven Press, Ltd., New York, 1994).
Fig. 5. Identificación y resección del tejido angiofibroblástico localizado en la inserción del pronator teres y el flexor carpi radialis (tomado con permiso de: Nirschl, R.P.: Lateral and Medial Epicondylitis, pág. 141, Master Techniques in Orthopaedic Surgery, The Elbow, editado por Bernard Morrey, Raven Press, Ltd., New York, 1994).
Fig. 6. Curetaje y perforaciones en la epitróclea (tomado con permiso de: Nirschl, R.P.: Lateral and Medial Epicondylitis, pág. 143, en Master Techniques in Orthopaedic Surgery, The Elbow, editado por Bernard Morrey, Raven Press, Ltd., New York, 1994).
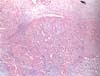
Fig. 7. Tejido angiofibroblástico característico en un paciente con epicondilitis crónica, se aprecia la desorganización de los tenocitos y la proliferación vascular.
Fig. 8. En contraste con la figura 7, aquí se aprecia un corte histológico de un tendón normal.
La cirugía se hizo en forma ambulatoria en todos los casos. El manejo postoperatorio incluye: hielo local por 48 horas, AINES por vía oral por 4 a 7 días, férula posterior de yeso por 10 a 15 días, utilización inmediata de la extremidad para actividades de la vida diaria. En aquellos pacientes deportistas, se inició un programa progresivo de fortalecimiento a las 4-6 semanas de POP, permitiendo el deporte recreativo hacia los dos meses y competitivo después del cuarto mes.
Se elaboró un protocolo de recolección de datos para consignar los datos pertinentes de cada paciente. La evaluación de los resultados se hizo mediante el Índice Funcional del Codo de la Clínica Mayo16.
Esta escala superó a otras en cuanto a su capacidad de discriminación de resultados en un estudio reciente24.
Se utilizaron los datos consignados en las historias clínicas, incluyendo las consultas médicas de seguimiento y las notas del tratamiento fisioterapéutico POP. Entre marzo y abril del presente año, los pacientes fueron localizados telefónicamente para un seguimiento final.


CLIC AQUÍ Y DÉJANOS TU COMENTARIO