Búsqueda de Concordancia: Planeación Preoperatoria e Intraoperatoria
Todos los parámetros antes descritos pueden proporcionar información falsa en condiciones especiales. Es por esto que recomendamos que el cirujano inicie el procedimiento con el pensamiento de que la planeación sólo termina cuando la reconstrucción finaliza, en otras palabras, muerto el toro, terminada la corrida. Por esta razón, todas las mediciones preoperatorias deben ser verificadas durante la cirugía, algunas de ellas por varios mecanismos redundantes6, 8.
- Verificación de la Colocación del Paciente en la Mesa de Cirugía
- Colocación de Compás para Control Intraoperatorio de Longitud y Offset Femoral
- Verificación Intraoperatoria de la Relación Artículo-Trocantérica
- Determinación de la Inclinación de la Copa Acetabular
- Indicadores Indirectos de Longitud Femoral
- Pistoneo Femoral
- Tensión del Glúteo Medio y Glúteo Menor
- Determinación de la Tensión del Recto Anterior
La concordancia entre las medidas preope-ratorias e intraoperatoria disminuirá substan-cialmente la probabilidad de error durante la reconstrucción. Las siguientes son las medidas que utilizamos durante el procedimiento quirúrgico para disminuir las posibilidades de error:
Verificación de la Colocación del Paciente en la Mesa de Cirugía
La posición de decúbito lateral requiere de una cuidadosa postura del paciente para que las guías intraoperatorias sean veraces. Siempre colocamos el paciente con una inclinación posterior de cinco a diez grados. De esta manera, si la posición del paciente se modifica durante la cirugía, lo más probable es que lo haga hacia decúbito supino y no hacia decúbito prono.
La consecuencia es que al utilizar las guías que indican anteversión femoral, si erramos, lo más probable es que aumentemos la anteversión acetabular prevista, y no lo contrario. Es preferible errar hacia un aumento de anteversión y no hacia retroversión ya que las caderas son menos inestables con el primer error que con el segundo.
En los pacientes que tienen obesidad localizada en la región de las caderas con hombros y piernas delgados, similar a la silueta de una pera, al igual que en aquellos que tienen deformidades en aducción severas, la pelvis se inclina hacia caudal o podálico mientras se encuentran en decúbito lateral e induce a error en la inclinación acetabular.
En estos pacientes cobra especial importancia el reborde acetabular superior como el indicador principal de inclinación y anteversión de la copa. Cuando existe una discrepancia entre lo que sugiere el reborde acetabular y lo que sugiere la guía de inclinación de la copa, se debe tomar una radiografía intraoperatoria para resolver la duda.
De los contrario, el cirujano encontrará frecuentemente, discrepancias de más o menos 20 grados de inclinación con relación a lo previsto.
Colocación de Compás para Control Intraoperatorio de Longitud y Offset Femoral
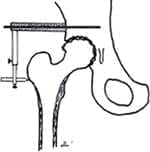
Después de realizar el abordaje de la cadera y antes de luxarla, colocamos un clavo de Steinman roscado de cuatro milímetros sobre la región del alerón ilíaco inmediatamente superior al reborde acetabular (Figura 5). Este clavo sirve de eje a un compás que apunta al trocánter mayor y cuyo objetivo es documentar la longitud y offset femoral (Figura 6).
 |
 |
| Fig. 5 El compás tiene un punto fijo sobre el hueso ilíaco e indica longitud y offset sobre el trocánter mayor. | Fig. 6 Detalle de la región graduable del compás que apunta al trocánter mayor. |
Es importante que antes de hacer una marca sobre el trocánter mayor para documentar la longitud y offset de base del fémur, la extremidad patológica se encuentre exactamente sobre la extremidad sana, de manera que esta posición sea reproducible más adelante durante el procedimiento quirúrgico.
Es indispensable que ambas rodillas se encuentren aproximadamente en 70 grados de flexión de manera que el cirujano pueda tocar la porción distal de ambos fémures simultáneamente y memorizar la relación que existe entre ellos.
Cuando se haga la reducción de prueba de la cadera y la implantación definitiva, el cirujano deberá poder recordar esta sensación táctil y debera coincidir con los cambios de longitud que haya realizado (Figura 7).
Fig. 7 En el momento de tomar medidas de longitud y offset, el cirujano debe colocar la extremidad inferior que está siendo operada sobre la contralateral, de manera que la posición sea reproducible durante el procedimiento quirúrgico. De otra manera, el compás producirá medidas erróneas.
Para marcar con exactitud el punto de referencia de base sobre el trocanter mayor, es necesario realizar una incisión trasversa de medio centímetro sobre el tendón del vasto externo. Para mayor precisión, perforamos un orificio unicortical de dos milímetros (orificio de referencia) y graduamos el indicador del compás para que descanse dentro del orificio, sobre la cortical externa del trocánter mayor.
El compás se retira durante el procedimiento quirúrgico y se vuelve a colocar en el momento de la reducción de prueba. Si el orificio de referencia se encuentra distal al indicador del compás, la extremidad ha sido alargada. En cambio, si el orificio de referencia se encuentra proximal al indicador del compás, la extremidad ha sido acortada. Si la punta del indicador se encuentra en el aire, el offset ha disminuido.
Por el contrario, si no es posible asentar el compás a menos que se acorte el indicador del compás, el offset ha aumentado. Es recomendable utilizar un pie de rey (calibrador) para medir objetivamente los cambios de longitud y offset y evitar discusiones interminables entre cirujanos que se precian de poder medir “al ojo”.
Verificación Intraoperatoria de la Relación Artículo-Trocantérica
Después de luxar la cadera y antes de realizar la osteotomía femoral, con la región proximal del fémur expuesta, marcamos con electrocauterio el centro de rotación de la cabeza femoral. Si la cabeza se ha aplanado por el proceso degene-rativo, completamos de manera imaginaria su circunferencia y marcamos el centro original de giro.
Colocamos una varilla sobre el muslo, centrada sobre el eje longitudinal del fémur, y un cincel recto perpendicular a la varilla y tangente al vértice del trocanter mayor. La relación de la altura del cincel y el centro de giro de la cabeza femoral reproduce la línea artículo-trocanterica del planeamiento preoperatorio y debe haber concordancia entre ambas.
Cuando usamos prótesis cementadas monolíticas, verificamos la altura del corte del cuello femoral con una maniobra similar a la anterior. Alineamos el vástago femoral con el eje de la diáfisis femoral y deslizamos la prótesis de prueba hacia proximal o distal hasta que el centro de giro corresponda con la altura del centro de giro de la cabeza femoral.
Si los centros de giro no coinciden exactamente, no se debe inclinar en varo o valgo el tallo femoral ya que esto altera la longitud de la extremidad. El eje de la prótesis debe coincidir impecablemente con el del fémur. Utilizando el electrocauterio se marca la línea de corte del cuello femoral siguiendo la del collar del tallo.
Determinación de la Inclinación de la Copa Acetabular
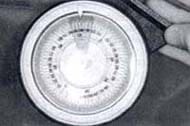
La mayoría de las guías para la implantación de la copa acetabular requieren que el cirujano adivine la inclinación deseada. Nosotros utilizamos un nivel graduado (llamado por nosotros inclinómetro) que se adosa a la barra de orientación de la copa que permite una medida precisa de inclinación (Figura 8).
Es especialmente útil cuando el cirujano quiere desviarse de los 45 grados de inclinación para los cuales están diseñados la mayoría de los instrumentales, para compensar, por ejemplo, oblicuidades de la pelvis, ya que la estimación de la desviación es precisa.
Fig. 8 Nivel graduado para medir la inclinación de la copa acetabular.
Indicadores Indirectos de Longitud Femoral
En los pacientes que llegan a un remplazo total de la cadera por una fractura aguda sobre una cadera previamente sana, los indicadores directos de longitud femoral no son de utilidad.
Estos pacientes son especialmente intolerantes a discrepancias de longitudes de las extremidades ya que no han pasado por el proceso adaptativo a la enfermedad que viven lo pacientes crónicos. En ellos cobra vital importancia los siguientes signos intraoperatorios que reflejan indirectamente si la longitud de la extremidad es adecuada.
Pistoneo Femoral
Al hacer una reducción de prueba, se debe traccionar con firmeza la extremidad, con el objeto de determinar que tanto se aleja la cabeza femoral de la copa acetabular. El pistoneo no debe exceder cinco milímetros.
Esta prueba puede producir pistoneos mayores de cinco milímetros aun cuando la longitud del fémur sea correcta, cuando se ha disminuido el offset . Igualmente, la cadera puede no pistonear cuando se encuentra acortado el fémur, si se ha aumentado el offset.
Tensión del Glúteo Medio y Glúteo Menor
Después de reducir la cadera con la prótesis de prueba, se coloca un dedo debajo de la masa muscular del glúteo medio y menor con el objetivo de determinar si su tensión es normal. Esta prueba se ve afectada por los cambios de offset de la misma manera que la anterior.
Determinación de la Tensión del Recto Anterior
Al reducir la cadera con la prótesis de prueba, se coloca el muslo en neutro de abducción, 40 grados de flexión de la cadera y 90 grados de flexión de la rodilla. A continuación, el cirujano debe sostener la extremidad en esta posición colocando una mano sobre la cara interna de la rodilla y de esta manera llevar la cadera hacia extensión.
Cuando la longitud del fémur ha aumentado, la rodilla se extenderá espontáneamente antes de que el muslo llegue a 0 grados de flexión. Esta signo que se observa durante lo que llamamos prueba de Navas, es producto del acortamiento relativo del recto anterior del cuadriceps por el aumento súbito de la longitud del fémur.
Consideramos que este es el más confiable de los indicadores indirectos de longitud femoral, ya que solamente produce información equívoca si existía previamente una deformidad en flexión de la cadera. Esto es poco probable si la fractura ocurre en un paciente que no tenía historia de dolor previa a la fractura o cambios degenerativos en la radiografía.
Cuando a pesar de todas las pruebas aún persiste duda sobre la longitud ideal de la extremidad, optamos por la deci sión que produzca un discreto acortamiento y no un alargamiento. La tolerancia de los pacientes al acortamiento es mejor que al alargamiento.
El planeamiento preoperatorio y su extensión intraoperatoria le permite al cirujano aproximarse al máximo a un resultado quirúrgico ideal. Le permite anticipar problemas potenciales y evita el realizar reconstrucciones sub-óptimas por ausencia de los materiales ideales para la cirugía.
Cada grupo quirúrgico debe usar rutinariamente pruebas redundantes antes y durante la cirugía para minimizar los errores durante la reconstrucción. Un recurso excelente para optimizar este proceso es la comparación del resultado posope-ratorio con la planeación preoperatoria. De esta manera se cierra el círculo de retroalimentación del proceso de aprendizaje.
A pesar de todos los esfuerzos por hacer de la planeación preoperatoria un proceso exacto, una buena parte del ejercicio está basado en obervaciones subjetivas. Lo ideal es alcanzar finalmente, a través de múltiple verificaciones, un fino equilibrio entre ciencia y arte.
Bibliografía
1. Barufaldi F, Cianci R, Fabbri, et al.: A Computarized Morphometric Evaluation of X-Ray Films for Preoperative Planning of Hip Arthroplasty. Chir Organi Mov, 1994, 79(3), 289-301.
2. Capello WN.: Preoperative Planning of Total Hip Arthroplasty. En: Anderson, L.D., (ed): Instructional Course Lectures XXXV, American Academy of Orthopaedic Surgeons. St. Louis, MO, CV Cosby, 1986, Capt. 26, 249-257.
3. D’Antonio J. A.: Preoperative Templating and Choosing the Implant for Primary THA in the Young Patient. Instructional Course Lecture, The American Academy of Orthopaedic Surgeons. St. Louis, CV Mosby, 1992, 339-346.
4. DeOrio J. K., Blasser K. E.: Indications and Patient Selection, en Morrey, B.F., (ed): Joint Replacement Arthroplasty, New York, N.Y., Churchill-Livingstone, 1991, Cap. 39, 547-559.
5. Ebramzadeh E., Sarmiento S., McKellop H. A., Llinas A., et al.: The Cement Mantle in Total Hip Arthroplasty. Analysis of Long-Term Radiographic Results. J. Bone Joint Surg, 76A(1), 77-87, 1994.
6. Eckrich S. G., Noble P. C., Tullos H. S.: Effect of Rotation on the Radiographic Appearence of the Femoral Canal. J. Arthroplasty, 1994, 9(4), 419-426.
7. Gold RH, Nasser S., Stall S. M.: Conventional Roentgenography with «Special Techniques for Follow-Up of Hip Arthroplasty. En: Amstutz, H (ed). Hip Arthroplasty, New York, NY, Churchill-Livingstone, 1991, capt. 10, 121-129.
8. Knight J. L., Atwater R. D.: Preoperative Planning for Total Hip Arthroplasty. Quantitating its Utility and Precision. J of Arthroplasty, 1992, 7 Suppl., 403/409.
9. Noble PC, Tullos H. S. Landon G. C.: The Optimum Cement Mantle for Total Hip Replacement: Theory and Practice. Instructional Course Lecture, The American Academy of Orthopaedic Surgeons, St. Louis, CV Mosby, 1991, 145-150.
10. Yoder S. A., Brand R. A., Petersen D. R., et al.: Total Hip Acetabular Component Position Affects Component Loosening Rates. Clin Orthop, 1988; 228:79-87.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO