Exámen de Esputo
En presencia de patología pulmonar, el estudio de una muestra de esputo, debido a su bajo costo y fácil interpretación. Debería constituir el examen inicial, acudiéndose a otros mas complejos solo al resultado logrado.
La calidad de la muestra es más importante que el volumen obtenido, el cual debe recolectarse en ayunas, después de una inspiración profunda y previo enjuague bucal. Para un diagnostico confiable, el material debe ser representativo de vía aérea inferior, debiéndose caractizar, microscópicamente, por la presencia de materia mucoide y microscópicamente, por la presencia de macrófagos y/o células glandulares. El transporte inmediato y el rápido procesamiento impiden no solo la degeneración celular sino la proliferación d microorganismos tales como cándida, lo cual altera la normal visualización de los elementos.
Previo al extendido de la muestra, es muy importante el análisis de su aspecto macroscópico, ya que en compañía de los hallazgos clínicos y radiológicos puede hacernos sospechar determinadas entidades, las cuales podrán ser confirmadas o excluidas con la escogencia de determinadas coloraciones; un ejemplo lo constituye el espeto herrumbroso, el cual puede sugerir tuberculosis, síndrome de hemorragia aleolar (o hemorragia pulmonar) o para gonimiasis.
En el primer caso la escogencia será una baciloscopia, en el segundo una coloración para hierro y en el último, una tinción con lugol, sobre todo si los antecedentes y los hallazgos radiológicos, ayudas fundamentales en la interpretación de cualquier examen, apuntan hacia paragonimiasis.
Una vez realizado el extendido, el cual debe ser delgado, se fijará en alcohol absoluto y se coloreará con Papanicolau, realizando otras coloraciones especiales según la sospecha clínica. Se evaluaron los elementos celulares y no celulares, posibles microorganismos (tuberculosis, hongos, carini) y la presencia o ausencia de malignidad.
Elementos Celulares – Muestra de Esputo
Los componentes celulares normales de esputo están constituidos por macrófagos, leucocitos y por células escamosas, cilíndricas, caliciformes y cuboideas.
Células escamosas.
Proceden de la descamación del epitelio de la cavidad oral, faringe, laringe superior y cuerdas vocales. La irritación (prótesis dentales) o las infecciones (candiasis), Pueden llevarlas a presentar cambios disqueratósicos, que sino van acompañados de alteraciones nucleares, apuntan generalmente hacia procesos benignos.
Células cilíndricas ciliadas.
Están presentes en las cavidades nasales, senos paranasales, tráquea, bronquios y bronquíolos. Con frecuencia estas células sufren cambios degenerativos y aunque la presencia de cilias es signo de benignidad, su ausencia puede ocurrir por mal procesamiento o degeneración. Su respuesta ante un agente lesivo se traduce en hiperplasia o metaplasia.
La hiperplasia secundaria a irritantes crónicos puede observarse como grupos de células en forma enrollada, denominadas cuerpos de cróela, los cuales obligan al diagnostico diferencial con cáncer broncogénico y con asma, entidad en la que pueden encontrarse hasta en un 40% de los casos.
Otros cambios que podemos observar en estas células, es el conocido como ciliocitoftoria, que hace referencia a la degeneración de la célula cilíndrica ciliar que desprende de un citoplasma residual; se observa principalmente en infecciones virales, bronquiectasias y carcinomas.
La metaplasia resulta como respuesta del epitelio a un insulto continuo; si además se observa anisocariosis, hipercromatismo y/o disqueratosis, se habla de metaplasia atípica, lo cual obliga a excluir tumores malignos, patología en la que también se presenta hasta en un 40% de los casos.
Células caliciformes.
Su proporción, en relación con las ciliadas, es de 5:1pero ENCASO de irritación crónica como epoc, asma o bronquiectasias, su número aumenta considerablemente.
Células cuboideas.
Su presencia o ausencia no tienen especiales implicaciones.
Macrófagos.
Su presencia es una muestra de esputo la hace representativa. Puede contener diversas partículas fagocitadas, recibiendo de acuerdo a ello diferentes denominaciones. Las cuales a su vez se relacionan estrechamente con determinadas patológias. Hemosiderófagos, se observan en entidades que se acompañan de hemorragia pulmonar como el síndrome de Good Pasteure, donde se observa más del 80% de estas células.
Macrófagos pardos, presentes en el tabaquismo y en inhaladores de bazuco. Lipófagos, así denominados los macrófagos cargados con grasa, evidentes al examinar un extendido en fresco con la coloración de Sudan y presentes en las neumonías lipoides endógenas. En las obstrucciones bronquiales o bronquiolares (bronquiectasias, BOOP, tumores) y en la inhalación de determinadas sustancias como vick vaporub.
Células cardíacas, son aquellos macrófagos cargados con pigmento de hemosiderina, como los observadores en la falla cardíaca; finalmente puede contener pigmento antracótico y/o sílice como en las neumoconiosis.
Los macrófagos pueden aumentar de tamaño y presentar multinucleación si que ello sea sinónimo de célula gigante multinucleada como las que acompañan a las enfermedades granulomatosas, además, pueden ser vistas en ausencia de enfermedad.
Laucocitos.
La presencia de neutrófilos en un esputo, no necesariamente indica infección o inflamación ya que en su mayoría proceden de la boca y de la nasofaringe. En general se puede sospechar infección cuando en un campo de 4x se observa más de 25 polimorfonucleares neutrófilos, abundantes bacterias y menos de 10 células escamosas.
Numerosos eosinófilos en un esputo deben guiar hacia la sospecha de enfermedades alérgicas, parasitarias o micóticas.
Un número aumentado de lifocitos, se observa en leucemia, linfomas, cáncer, tuberculosis y bronquitis crónica principalmente.
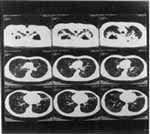 Estudio del esputo-Escanografía de alta resolución |
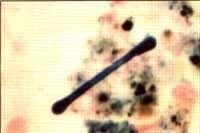 Esputo. Cuerpo ferruginoso |
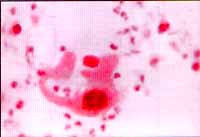 Esputo. Muestra de Célula escamosa |
 Esputo Macrófago multinucleado |
Microorganismos
En el diagnóstico de procesos infecciosos es donde el examen de esputo ofrece la mayor utilidad, presentando un alto rendimiento principal en tuberculosis, micosis, paragonimiasis y neumocistosis.
En tuberculosis, con la coloración de Ziehl Nielsen se visualizan los bacilos; en paragonimiasis, los huevos del parásito se observan agregando solución de lugol al extendido o simplemente polarizando, ya que son birrefringentes; en paracoccidioidimicosis, el agregar tinta azul a la coloración de hidróxido de potasio (KOH) permite visualizar la típica forma del hongo en timón de barco, siendo además de gra valor en muestras que contienen escasas estructuras micóticas.
Recordar que la cándida es un contaminante frecuente del esputo, debido excluirse contaminación antes de catalogar como agente causal del proceso; en presencia de N. Carini se logra un alto rendimiento diagnóstico tratando la muestra inicialmente con esputolisina, previo calentamiento en horno a 32°C, con posterior centrifugación y coloración con tinción de Grocott, lo cual permite visualizar el quiste; recordar que la visualización del trofozoito con coloración de Dic Quik presenta muchos falsos positivos.
Elementos NO Celulares
Los cristales de Charcot Leyden se observan en esputo con abundantes eosinöfilos y se cree que se forman de fragmentos cristalizados de la membrana de eosinöfilos degenerados; se observan fácilmente con azul de toluidina y se encuentran principalmente en asma.
Los espirales de Curschman corresponden a moco impactado en los bronquíolos, de los cuales adoptan su forma; deben examinarse con dete-nimiento ya que pueden presentar células neoplásicas adheridas, que en algún momento pudieron haber hecho parte de un tumor que obstruyera la luz bronquial. Se observan principalmente en Bronquitis crónica y, asma y neoplasias.
Los cuerpos de asbesto se visualizan mejor con coloración para hierro y su presencia indica grado de exposición, más no-enfermedad.
Otros elementos no celulares pueden corresponder a colorante precipitado, fibras vegetales, cuerpos amiláceos y a calcosferitas o cuerpos de psamoma, las cuales son formaciones con contenido mineral, principalmente calcio, que pueden observarse en tuberculosis, enfermedades crónicas, algunos tumores como adenocarcinomas y en microlitiasis alveolar.
Citologia
El esputo en el diagnóstico de cáncer pulmonar no es un método confiable desde el pinto de vista de búsqueda en grandes poblaciones, escrutinio, (tamizaje) ya que su rendimiento está relacionado con la localización del tumor, siendo mayor en los tumores centrales como sucede en el escamocelular y en el anaplásico de célula pequeña, que fácilmente descaman hacia la luz; es por el contrario, muy bajo en el adenocarcinoma, debido a su localización periférica y a su invasión submucosa inicial, la cual solo en casos solo avanzados, descama hacia la luz.
Es importante recalcar que la citología de esputo es solo una ayuda diagnóstica, sobre la cual no es aconsejable tomar una conducta, requiriendo siempre confirmación histológica, ya que ciertas alteraciones en la mucosa como aquellas provocadas por un cuerpo extraño, originan marcados cambios celulares que pueden equivocadamente ser informados como concluyentes de malignidad.
Otra equivocación la constituye las metaplasias escamosas atípicas exfoliadas, relacionada con la bronquitis crónica y las bronquiectasias. Por último, la presencia de un exudado inflamatorio, la sangre excesiva, la inexperiencia del citopatólogo, disminuyen marcadamente las probabilidades de detección del tumor.
AUTORES: Paulina Ojeda, MD *,
José G. Bustillo, MD**
* Jefe dpto de Patología Hospital Santa clara.
Bogotá- Profesora asistente Universidad El Bosque.
Bogotá. Patología Fundación Cardio Infantil.
** Coordinador Departamento de Medicina Interna
Hospital Juan N Corpas. Docente Universidades La Sabana,
Javeriana y El Bosque.
Bibliografía
- Wheeler TM, Jonson FH, Coughlin D, Greenberg SD. The sensitivity of asbestos bodies in sputa and bronchial washings. Acta Cytol, 1988;32(5):647-50
- Johnston WW, Frable WJ. Cytopathology of the respiratory tract: a revieww. Am J Pathol, 1976;84:371-424
- Plamenac P. Nikulin A. Atypia of the bronchial epithelium in wind instrument players and in singers: a cytopathologyc study, Acta Cytol (Baltimore), 1969;13:274-8
- Saccomano G. Saunders RP, Klein MG, Archer VE, Brennan L. Cytology of the lung i reference to irritant, individual sensitivity and healling. Acta Cytol, 1972;16:256-60
- Plamenac P, Nikulin A, Pikula B. Cytologic changes of the respiratory tract in young adults as a concequence of high levels of air pollution exposure. Acta Cytol (Baltimore), 1973;17:241-4
- Cortese DA. The pronostic value of sputum cytology. Chest 1992;102(5):1315-6
- Flehinger BJ. Kimmel M, Melamed MR, Screening for lung cancer. The Mayo lung project revisited. Cancer 1993;72(5):1573-80
- Fontana RS, Carr DT, Woolner LB, Miller FT, Value of induced sputum in cytolgic diagnosis of lung cancer. JAMA 1965;191:134-6
- Kirsch CM, Jensen WA, Kagawa FT, AZZI rl. Analysis of induce sputum for the diagnosis of recurrent Pneumocystis carini pneumonia. Chest 1992;102(4):1152-4
- Marsh BR, Frost JK, Erozan YS, Carter D. Occult bronchogenic carcinoma. Cancer 1972;30:1348-52
- Naib ZM, Stewart JA, Dowdle WR, Casey HL,Marine WM, Nahmias AJ, Cytologycal features of viral respiratory tract infections. Acta Cytol 1966;10:421-7
- Naylor B, Railey C,A pitfall in the cytodiagnosis of sputum of asthmatics, J Clin Path 1964;17:84-9
CLIC AQUÍ Y DÉJANOS TU COMENTARIO