Efectos Benéficos de los Beta 2 en EPOC
Diferentes a una Pobre Broncodilatación
Ricardo Durán A., MD*
a- neumólogo Jefe de Neumología, Hospital de San José. Bogotá, D.C.
Introducción
Dentro de las alternativas terapéuticas aceptadas mundialmente como parte del tratamiento de la Enfermedad Pulmonar Obstructiva Crónica (EPOC), se encuentran los B2 agonistas, que son medicamentos catalogados por excelencia como bronco-dilatadores, por su efecto sobre los receptores B2 del músculo liso bronquial, que dan como resultado un antagonismo funcional del músculo liso, esto es bloqueando la posibilidad de su contracción y favoreciendo por ende la dilatación que todos conocemos.
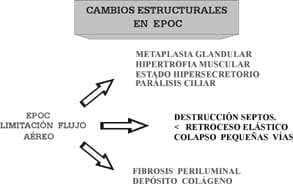
Por otra parte, la EPOC es un cuadro clínico, que se caracteriza funcionalmente por una obstrucción o limitación al flujo aéreo muy poco reversible, como resultado de una serie de eventos tales como la inflamación crónica, el estrechamiento de las vías aéreas, destrucción del parénquima pulmonar y disminución del retroceso elástico. Eventos que se acompañan de una serie de alteraciones que hacen parte del cuadro descrito, como metaplasia glandular, hipertrofia e hiperplasia muscular bronquial, alteraciones del aparato mucociliar, fibrosis periluminal, destrucción de los septos alveolares, y depósito de colágeno maduro, más la liberación de sustancias como radicales libres, proteasas otras enzimas y mediadores altamente tóxicos para el aparato respiratorio (Cuadro 1).
Las situaciones y definiciones arriba mencionadas, definitivamente hacen poco probable que sea la broncodilatación el beneficio obtenido por los agonistas Beta 2 en la EPOC, y probablemente el efecto y la mejoría percibida por los pacientes que requieren manejo crónico con estos medicamentos, obedece a la sumatoria de eventos, que se discutirán en este artículo como parte de una revisión bibliográfica realizada.
Efectos Benéficos (Diferentes a la Broncodilatacion)
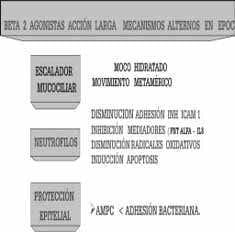
Sobre el escalador mucociliar
Una de las características de la EPOC, secundaria en parte a la metaplasia glandular, es el estado hipersecretorio, que resulta en la producción de un moco muy viscoso, difícil de expulsar por parte del tracto respiratorio, ya que además de la hiperviscosidad, se presenta una disminución dramática del movimiento metamérico ciliar (movimiento con batido unidireccional efectivo), y en la medida en que la enfermedad progresa este batido se desorganiza y con el tiempo llega a la parálisis ciliar, lo cual traduce una alteración significativa, del llamado escalador mucociliar, esto como resultado de un moco espeso adherido a la superficie celular, con cilias inmóviles, dificultándose dramáticamente la depuración del moco.
Se ha demostrado, que los beta 2 agonistas aun cuando favorecen la hipersecreción de moco, se trata de un moco hidratado, rico en fase sol, es decir en la fase acuosa, lo cual implica una secreción menos viscosa, y más fácilmente exspectorable por el paciente (3), por otro lado ante la existencia de receptores Beta en el sistema ciliar respiratorio, se ha observado que el estímulo de estos receptores, reorganiza y mejora significativamente el batido ciliar, que aunado a las características del moco hidratado se favorece la acción de todo el escalador y la depuración de secreciones (3-4) . Estudios utilizando Beta 2 agonistas de acción prolongada (formoterol – 5 almeterol) muestran cómo se llega a incrementar el transporte mucociliar hasta en un 60% de individuos sanos (1- 2) cuando se compara con los controles; por otra parte estudios en pacientes con EPOC utilizando formoterol se muestra un incremento cuantificado hasta en un 46% de la depuración mucociliar (6), efecto observado a partir del sexto día de tratamiento.
Sobre la inflamación neutrofílica
Es bien conocida la participación de los polimorfonucleares dentro de la patogenia de la EPOC, y los estragos que causan a nivel pulmonar al reclutarse en el tracto respiratorio, y liberar múltiples sustancias dentro de las cuales vale la pena mencionar las elastasas, mieloperoxidas, quimioatrayentes como la IL8, factor de necrosis tumoral alfa, liberación de radicales libres superóxido y otras sustancias, todas estas altamente lesivas para las vías aéreas y el parénquima pulmonar.
La gran mayoría de los efectos de los Beta 2 agonistas sobre los polimorfonucleares (PMN), obedece al incremento generado del Adenosin Monofosfato Cíclico (AMPC). Los fisiólogos han demostrado como este incremento, inhibe la expresión de moléculas de adhesión intercelular sobre la superficie de los PMN (MAC 1 Neutrofílica), situación que lleva a una disminución de la adhesión neutrofílica tanto endotelial como en el epitelio bronquial, evento demostrado experimentalmente en animales, utilizando tanto salmeterol como formoterol diariamente por lo menos tres semanas (9, 10).
Un concepto interesante, fue la demostración que los fármacos capaces de aumentar los niveles de AMPc al estimular los receptores Beta 2, promueven la regulación de la apoptosis neutrofílica (muerte celular programada), efecto todavía más importante cuando se asocia a la terapia los corticoides, los cuales tienden a inhibir la apoptosis neutrofílica celular, situación en cierta medida deletérea dentro de la fisiopatogenia de este grupo de enfermedades, efecto que pudiese contrarrestarse en cierta medida con el uso de los Beta 2 agonistas (2, 11).
Sobre la liberación de mediadores
Los mediadores químicos, son liberados por diferentes grupos de células dentro de las cuales en el caso de la patología que nos compete, se encuentran los PMN, las células del músculo liso bronquial, el epitelio respiratorio, los linfocitos CD8 y los macrófagos alveolares.
Se ha demostrado en estudios que utilizaron formoterol y salmeterol, que estos fármacos disminuyen la liberación de IL8 y el factor de Necrosis Tumoral Alfa (TNFa).
El primero de ellos mediador que se comporta como un potente quimotáctico y activador de PMN (9, 2); por otra parte algunos estudios sustentan cómo el formoterol causa una moderada inhibición de la liberación de radicales superóxido, conocidos como altamente tóxicos para el tracto respiratorio (12); además se ha comprobado que el formoterol tiene la capacidad de bloquear la producción de aniones superóxido y peróxido de hidrógeno por parte de los eosinófilos (2). Estos conceptos, son muy interesantes, ya que es muy probable que en la EPOC donde la participación de los PMN es definitiva, se pueda controlar en cierta medida las propiedades citotóxicas de estas células sobre el tracto respiratorio.
Sobre los receptores Beta
Un concepto muy interesante, que traduce en beneficio para aquellos pacientes que utilizan crónicamente beta 2 agonistas, es el hecho demostrado, que el estímulo sobre el receptor beta 2, lleva a activar a nivel nuclear, una serie de moléculas llamadas elementos respuesta ( CREB – CREM – CRE), que pueden modular por estímulo del Gen de receptores Beta 2, la acción del RNAm, favoreciendo la neosíntesis, y expresión de receptores Beta sobre la superficie celular, situación que incrementa el número de posibles receptores a responder a los Beta 2 agonistas (7); aun cuando este fenómeno podría verse disminuido por la regulación baja (Down Regulation) de los receptores por estímulo crónico de Beta 2 agonistas (que sólo se presenta en un 30% de pacientes), puede frenarse con el uso de corticoides, situación que justificaría en cierta medida el uso de estos medicamentos (corticoides inhalados) en la EPOC, y de esta forma “mantener” dispuestos sobre las superficies celulares, un buen número de receptores Beta, listos a recibir un estímulo farmacológico; efecto que sería sumatorio, ya que la síntesis de receptores Beta y su expresión sobre las células se vería favorecida por el uso de Beta 2 agonistas y de corticoides.
Sobre la adhesión bacteriana
Una de las situaciones claramente definidas en los pacientes con EPOC, es la colonización del tracto respiratorio, por bacterias tipo H influenza, neumococo y algunas Gram negativas, que con frecuencia son la encargadas de producir las infecciones durante las exacerbaciones agudas de la EPOC, exacerbaciones que se agravan con un moco viscoso e impactado y con un escalador alterado.
Los Beta 2 agonistas en estudios in vitro, han demostrado en la medida en que logran matener niveles elevados de AMPc, se puede ver disminuida en cierta medida la adhesión bacteriana a la mucosa bronquial (2, 13); estudios que además muestran cómo se logra una significativa disminución de lesiones ultraestructurales del epitelio respiratorio por infección con pseudomona y la liberación de sus toxinas, cuando se usan beta 2 agonistas de acción prolongada (13); por otra parte muy seguramente en la medida en que se favorece el movimiento ciliar y el desplazamiento del moco, con una mayor depuración del epitelio y la mucosa, menos oportunidad tendrán las bacterias para lograr la adherencia necesaria sobre el epitelio y la mucosa respiratoria . Estudios juiciosos, utilizando salmeterol y comparando con placebo en pacientes con EPOC, muestran una significativa disminución de colonización e infección del tracto respiratorio de estos pacientes a la semana 16, disminución de las infecciones que alcanza un 15% comparado con el placebo 8% (16); otros estudios similares muestran el mismo beneficio “protector” de los Beta 2 agonistas de acción prolongada en pacientes con EPOC, con incidencia del 1% de exacerbaciones de bronquitis aguda en pacientes recibiendo salmeterol, comparada con un 8% del grupo placebo (15).
Conclusiones
Después de los planteamientos que nos ofrecen algunas publicaciones de la literatura médica mundial , respaldados en la Fisiología, la Fisiopatología y la Farmacología, como los arriba mencionados, nos hace cuestionar el hecho de considerar la broncodilatación, como el efecto primordial de los Beta 2 en los pacientes con EPOC y que requieren el uso crónico de estos medicamentos.
Muy probablemente, sea la sumatoria de varios mecanismos y respuestas por parte del tracto respiratorio a estos fármacos, lo que explicaría los beneficios que experimentan los pacientes con EPOC cuando son manejados crónicamente con los Beta 2 agonistas.
Cuadro 1. Cambios estructurales que se presentan en la EPOC, sobre algunos
pueden actuar los beta 2 agonistas.
Resumen de los posibles efectos benéficos, de los Beta 2 Agonistas, en los diferentes elementos estructurales y bioquímicos de pacientes con EPOC.
Bibliografia
1. Chambers CB, Corrigan BW. Salmeterol speeds mucociliary transport in healthy subjects. Am J Respir Cell Mol Biol. 1999; 159:A636.
2. Johnson M, Rennard S. Alternative Mechanism for Long-Acting beta 2 – Adrenergic Agosnists in COPD. Chest July 2001; 120:1.
3. Wanner A, Salathe M, O´Riordan TG. Mucociliary clearance in the airways. Am J Respir Crit Care Med. 1996; 154:1868-1902.
4. Hasani A, Toms N, et al. The effect of Salmeterol xinafoate on lung mucociliary clearance in patients with Stable Asthma. Eur Respir J. 1998; 12 (suppl 128): 180S.
5. Pack RJ, Richardson PS, et al. The Functional significance of the sympathetic innervation of mucus glands in the bronchi of man. J Physiol 1998; 403:211-219.
6. Melloni B, Germouty J. The Influence of a new Beta agonist: Formoterol on Mucociliary function . Rev Mal Respir 1992; 9: 503-507 (Abstract).
7. Peter J Barnes. Third Generation Beta Agonists: Changing of the guard. J Allergy Clin Inmunol. 1999; 104:2.
8. Derian CK, Santulli RJ, et al. Inhibition of Chemotactic peptide induce neutrophil adhesion to vascular endothelium by camp modulators. J Inmunol 1995; 154:308-317.
9. Ottonello L, Morone P, et al. Inhibitory effect of Salmeterol on the respiratory burst of adherent human neutrophils. Clin Exp Inmunol 1996; 106:97-102.
10. Bowden JJ, Sulakvelidze. Inhibition of neutrophil and eosinophil adhesion to venules of rat trachea by Beta 2 adrenergic agonist , formoterol. J appl Physiol 1994; 77: 397 – 405 (Abstract).
11. Vaux DL, Haecker G , Strasser A. An evolutionary perspective on Apoptosis. Cell 1994; 76: 777-779.
12. Anderson R, Feldman C, et al. Anti – inflammatory, membrane –stabilizing interaction of salmeterol with human neutrophils in vitro. Br J Pharmacol 1996; 117: 1387-1394 (Abstract).
13. Dowling RB, Rayner CF, Rutman A. Effect of Salmeterol on Pseudomonas Aeruginosa infection of respiratory mucosa. Am J Respir Crit Care Med. 1997; 155:327-336.
14. James MH, Johnson M. Effect of Salmeterol on respiratory tract infections. Eur Respir J 1996; 23: 264 S.
15. Mahler DA, Donohue JF, Barbee RA, et al. Efficacy of Salmeterol Xionafoate in the treatment of COPD. Chest 1999; 115:957-965.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO