Fascitis Necrotizante del Periné (Gangrena de Fournier )
Juan R. Márquez ,Carlos E.Martínez, Jaime Escobar,
José A.Hormaza,William Sánchez
La gangrena de Fournier (GF)es una de las últimas etapas y la más grave de la llamada sepsis perineal; se define como una fascitis necrotizante sinérgica del área genital que produce trombosis de la microvasculatura subcutánea por una endarteritis obliterativa, secundaria a una diseminación bacteriana que conlleva a necrosis y gangrena del tejido subyacente.
La primera publicación de una gangrena del área perianal de causa no explicada fue hecha en 1883, por Jean-Alfred Fournier (1832-1914), uno de los pioneros en enfermedades venéreas y experto en sifilología (1).La describió en un hombre joven, cuya infección perianal sin causa aparente se desarrolló abruptamente, progresando rápidamente a gangrena y matándolo en muy corto tiempo.
Las infecciones necrotizantes de los tejidos blandos son entidades clínicas más que infecciones bacterianas específicas. Se caracterizan por necrosis tisular (celulitis, fascitis, y miositis), progresión rápida, extensión impredecible antes de cirugía, ausencia de supuración franca, severa toxicidad y signos clínicos perineales sutiles (eritema, edema, crepitación, bulas o puntos negros)(2).
Etiología en los casos de gangrena de Fournier (GF)
Aunque los primeros casos de gangrena de Fournier (GF) fueron descritos en patologías de origen urológico, en los últimos 20 años se ha visto que las de origen perineal son las más frecuentes (hasta en 50%)(2,3). Los abscesos perineales (submucosos, isquiorrectales, supraesfintéricos, interesfintéricos, etc.) asociados con una inadecuada o insuficiente técnica de drenaje o a estados de inmunosupresión, se han postulado como los factores anorrectales mas comúnmente asociados con la GF (4).
Desde el punto de vista urológico, la extravasación proximal de la orina, secundaria a estenosis uretrales, a divertículos uretrales y a ruptura traumática de la uretra, es la causa más frecuentemente asociada con el desarrollo de la GF (5). La gangrena de Fournier (GF) también se ha asociado con infecciones genitourinarias (hasta en el 35%)(2).
Otras causas de gangrena de Fournier (GF) son:
Los traumatismos tanto urológicos como proctológicos (heridas de recto, empalamiento, etc.),las biopsias rectales (8),las ligaduras de hemorroides con bandas (6), las dilataciones anales (7), los procedimientos quirúrgicos anorrectales y urológicos rutinarios, el absceso escrotal del diabético, las relaciones sexuales (8), los carcinomas, los quistes pilonidales, la diverticulitis y hasta la hemodiálisis (5,9).
En mujeres, se presenta como una infección necrotizante del periné o de la vulva, secundaria a abscesos de las glándulas de Bartolin, episiotomía, endometritis por aborto, histerectomía o bloqueos cervicales y pudendos (10).
Como se anotó anteriormente,aparte de un proceso infeccioso, en el 75%de los casos hay un estado de inmunosupresión,como diabetes mellitus (asociada en 30%y, generalmente, con cetoacidosis), malnutrición, terapia esteroidea,radioterapia o quimioterapia, senilidad, alcoholismo, falla renal, hemodiálisis, vasculitis, cirrosis, drogadicción, promiscuidad y SIDA.
Se logra identificar un foco primario en el 85% de los casos. Cuando no ha sido posible identificar claramente un factor epidemiológico, se ha implicado la infección de origen criptoglandular como el origen de la supuración (2,11).
(Lea También: Fascitis Necrotizante del Periné (Gangrena de Fournier ): Bacteriología)
Imagenología
Radiográficamente,se encuentra enfisema subcutáneo en 90%de las gangrena de Fournier (GF). Se ha utilizado la ecografía de tejidos blandos para delimitar la fascitis y aclarar el diagnóstico diferencial para otras causas de escroto agudo.
La tomografía computadorizada (TAC)y la resonancia magnética (RM)son útiles cuando se tiene la sospecha clínica de que la infección compromete el espacio supraelevador o retroperitoneal; aparte de delimitar la inflamación fascial,pueden detectar el foco infeccioso y si éste se encuentra intraabdominal o no.
Anatomía
Al hablar de gangrena de Fournier (GF), es fundamental entender que su presentación inicial es una fascitis y que como tal se extiende tanto lateralmente como en profundidad; su dirección está dada por unos planos fasciales. En el área genital,existen unas fascias, la fascia de Buck en el pene, la de Dartos en el escroto, y la de Colles en el periné,etc. Estos planos se fusionan en la región abdominal anterior con las capas de Camper y Scarpa (Figura 1).
Figura 1.Espacios y vías de diseminación de la infección en la gangrena de Fournier.
La pelvis esta dividida en dos triángulos, uno anterior y otro posterior. Las infecciones urogenitales afectan generalmente el triángulo anterior, el cual está compuesto por tejido areolar laxo; por allí, una infección se puede diseminar hacia los cuerpos esponjosos, penetrando la túnica albugínea y comunicándose con la fascia de Buck fácilmente sin causar mayor sintomatología, inicialmente; y, de aquí hacia adelante, hasta llegar a comprometer la pared abdominal anterior.
La extensa necrosis tisular en este triángulo puede ser secundaria al exudado alcalino (pH 8,52) característico. Lleva a una mayor diseminación infecciosa y a una endarteritis obliterativa que produce una extensa epidermólisis genital (5).
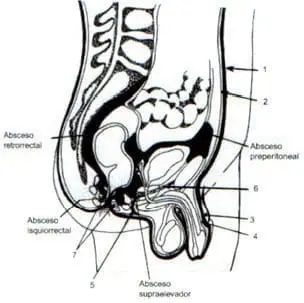
Las infecciones originadas en el triángulo pélvico posterior tienen como foco principal la región perianal. Éstas se vuelven rápidamente sintomáticas, a diferencia de las del triángulo anterior, porque la piel está firmemente anclada al tejido fibroconectivo subyacente, excepto lateralmente. La infección progresa anteriormente,penetrando la fascia de Colles y puede ascender a la pared abdominal anterior. Un absceso supraelevador puede comprometer el espacio rectovesical o el presacro y extenderse tanto extraperitoneal como retroperitonealmente (12).
Existe otra vía propuesta por Khan et al (5)de diseminación infecciosa alrededor del periné.
El cuerpo del periné es una masa de tejido conectivo firme que embriológicamente marca el sitio de fusión del septo urorrectal y la membrana cloacal. Los tractos gastrointestinal y genitourinario están separados por los músculos y las fascias fijas al cuerpo del periné. En un hombre adulto, tiene un diámetro transversal de 0,5-2 cm,longitudinal de 1-1,5 cm y vertical de 2-2,5 cm. El cuerpo perineal representa una zona de alto tráfico de fibras musculotendinosas con conexiones a la fosa isquiorrectal,al espacio perirrectal y a las fosas perineales superficiales. Está ubicado en la unión anorrectal y la uretra membranosa, por encima del músculo bulbocavernoso y debajo de la fascia de Denonvilliers y por detrás del esfínter externo.
Las estructuras conectadas en algún grado al cuerpo perineal son la fascia de Denonvilliers:
El elevador del ano, el músculo longitudinal del recto, los esfínteres anales, los músculos transversales perineales y el músculo bulbocavernoso. El cual está en estrecho contacto con el diafragma urogenital. En caso de infección en esta zona,y bajo un estado de inmunosupresión, la interconexión de todas estas estructuras y su continua actividad (defecación, micción, movimiento de miembros inferiores, tos e inspiración profunda) facilitan su diseminación desde el periné hacia los espacios pararrectales o paracólicos y viceversa.
La destrucción tisular puede estar limitada a un solo lado del anorrecto o puede cruzar la línea media como una forma avanzada de un absceso en herradura o hasta volverse circunferencial. En estos casos, el ano se queda sin soporte anatómico unilateral, bilateral o circunferencialmente. Esto da como resultado lo que se ha llamado un ano flotante (en 3%de todos los abscesos anorrectales)(5).
En casos de ligaduras hemorroidales con bandas o procedimientos anorrectales de baja complejidad. Se ha postulado que la patogénesis para el desarrollo de la gangrena se da porque, luego del procedimiento. Se establece una infección bacteriana de bajo grado en la submucosa, con extensión transmural por fallas inmunológicas o por virulencia o por sinergismo bacteriano, produciendo necrosis y posterior extensión fascial (6).
Autores
CLIC AQUÍ Y DÉJANOS TU COMENTARIO