Enfermedad por Reflujo Gastroesofágico
Visión Actual de su Manejo
LÁZAROA. ARANGOM. *, ALBERTOÁNGELPINZÓN**, MARIO SANTACOLOMAOSORIO***, VíCTORHENRYREYEs****, FERMÍNANTONIOCANAL*****, JORGEEDUARDOBURlTICÁVÉLEZ******
Resumen
El reflujo gastroesofágico (rge) es una de las entidades patológicas más frecuentes en la consulta médica general. Por lo tanto, el conocimiento de la entidad corresponde a todo aquel que tenga que ver con la profesión médica.
Clínicamente pueden distinguirse dos tipos de rge: fisiológico y patológico. La presente revisión pretende analizar el manejo que actualmente se propone para el rge de tipo patológico, haciendo énfasis en los métodos diagnósticos principales y en las alternativas quirúrgicas de manejo.
Introducción
La enfermedad por reflujo gastroesofágico (erge) es el desorden más común del esófago, con una incidencia alrededor del 40% en la población norteamericana1. Se define como los signos y síntomas producidos por el reflujo del contenido gástrico o duodenal hacia el esófago1.
Las principales causas del incremento en la exposición del esófago al jugo gástrico o duodenal son:
• Deficiencia mecánica del esfínter esofágico inferior (eei) (válvula);
• Aclaramiento esofágico inefectivo (bomba); y
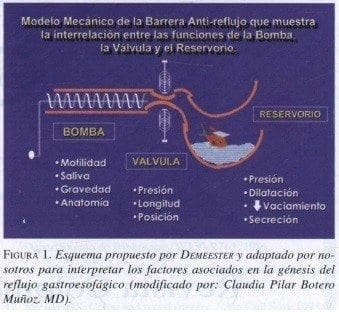
• Anormalidades del vaciamiento gástrico (reservorio), véase figura 12,6.
La disfunción del eei es la principal causa de erge1,3,5,7, el cual se considera disfuncional si presenta cualquiera de las siguientes características2:
• Presión de reposo < de 6 mm Hg.
• Tamaño total < de 2 cm.
• Longitud intraabdominal < de 1 cm.
El adecuado funcionamiento de la bomba esofágica, depende del peristaltismo esofágico, con sus ondas primarias y secundarias. Las ondas primarias, por el efecto de sincitio celular, producen contracción de arriba hacia abajo, llevando los alimentos hasta la parte media del órgano. Las ondas secundarias ayudan a finalizar el proceso de deglución, llevando lo ingerido hasta el estómago.
La importancia de un adecuado funcionamiento del esófago es demostrado por Isolauri y cols. quienes muestran que la esofagitis erosiva es una manifestación de bajo aclaramiento esofágico al ácido o álcali4.
Cuando existen cambios patológicos a este nivel del esófago (esclerosis múltiple, entre otras), se altera el peristaltismo normal y por ende la bomba esofágica, y se afecta el sistema de barrido que normalmente debe ejercer el esófago para defenderse de la agresión6,7. Por otro lado, la bomba esofágica depende de las variaciones en el pH que se generan dentro del órgano, en las que juega un importante papel defensivo la producción de saliva, que permite la alcalinización o neutralización del medio. En los procedimientos endoscópicos es frecuente ver cómo algunos pacientes con erge tienen tapizada toda su mucosa esofágica y gástrica por saliva como un mecanismo de defensa propio del enfermo, que usa su secreción salival como regulador de un pH ácido excesivo6,7.
El reflujo continuo de ácido o de álcali sobre la mucosa esofágica puede generar una disfunción permanente de cualquier segmento esofágico, incluyendo, en más del 50% de los casos, la aparición de erosiones o úlceras, las cuales pueden llevar a una alteración de la motilidad, así como a la aparición de un esófago corto disfuncional5.
La función gástrica influye también sobre la función de la bomba esofágica. Una función gástrica anormal lleva a mal vaciamiento del órgano y, por lo tanto, el ácido producido se retiene en el estómago, el cual al sobredistenderse por acumulación de líquido, cederá por la parte de menor presión, el esfínter esofágico inferior (eei), favoreciendo así el rge8.
En nuestro grupo vemos con frecuencia que uno de los factores más importantes de recurrencia de la erge luego de cirugía (cirugía fallida) es la no-realización de las pruebas prequirúrgicas que evalúen el vaciamiento gástrico (gamagrafía) y que permiten programar un procedimiento más acorde con las circunstancias particulares del enfermo, como por ejemplo, vagotomía, piloroplastia y un mecanismo antirreflujo.
El volumen de jugo gástrico y duodenal que refluye, es otro factor importante en la génesis de la erge, así como el pH que se genera en forma secundaria y la resistencia que ejerce la mucosa esofágica a dichos materiales (ácidos o alcalinos), lo cual se traduce en la aparición temprana o tardía de lesiones9.
Los jugos digestivos que causan lesión e inflamación son el ácido clorhídrico y las sales biliares, y la lesión se produce en relación directa con la cantidad, concentración y contenido de enzimas proteolíticas3,9. Se considera que más importante que el pH del material de reflujo es su composición, ya que se ha comprobado que la mayoría de los pacientes que desarrollan epitelio de Barrett y complicaciones como úlceras o estenosis, tienen una mayor exposición al reflujo ácido y alcalino, en comparación con los que tienen esofagitis, en quienes sólo hay exposición al ácido pero no al reflujo duodenal (reflujo alcalino)3,9,10.
Cuadro Clínico
La erge se manifiesta principalmente en la cuarta década de la vida, sobre todo en pacientes obesos y en pacientes que poseen ciertos hábitos como el tabaquismo. La ingesta de café y el consumo de alcohol también son factores desencadenantes de los síntomas característicos de la enfermedad1,3,11.
La sintomatología puede ser muy variable; los síntomas clásicamente se han dividido en típicos y atípicos2. Dentro de los síntomas típicos, la pirosis es el más común, y se manifiesta en 50% de los pacientes como una sensación de molestia o de dolor al nivel de la región medio esternal y subxifoidea, irradiado frecuentemente al epigastrio y muchas veces a la espalda. La regurgitación es el segundo síntoma en frecuencia, y es referido como la presencia de ácido o líquido amargo en el área retroesternal o en la boca. Este síntoma depende de la posición, y se agrava con el decúbito1,3,11.
Cuando se presenta la disfagia como síntoma de la enfermedad, debe pensarse en la presencia de una estenosis secundaria al proceso inflamatorio, o en la asociación del reflujo con otras entidades patológicas como la acalasia o las neoplasias del esófago1.
Otros síntomas que pueden estar o no presentes son la salivación excesiva y la odinofagia, los cuales son poco frecuentes y se relacionan con la presencia de una enfermedad severa1.
Algunos de los síntomas atípicos más frecuentes son: tos, rinorrea mucosa o purulenta, disnea, otalgia, odinofagia, halitosis y disfonía. Estos síntomas corresponden a consecuencias extra digestivas de la enfermedad y pueden presentarse por acción del reflujo a nivel otorrinolaringológico (faringitis, otitis, sinusitis, granulomas de las cuerdas vocales, estenosis subglótica, laringitis, cambios en la voz y tos), pulmonar (asma, fibrosis pulmonar idiopática, bronquitis crónica, neumonías a repetición) y de otros órganos (dolor torácico, apnea del sueño y erosiones dentales). La presencia sostenida de un síntoma atípico obliga a descartar el reflujo gastroesofágico patológico12,13.
En cuanto a la historia natural de la erge, se ha visto que el curso es crónico, encontrándose en algunas series, pacientes seguidos por periodos tan extensos como 20 años y que a pesar de múltiples tratamientos médicos persisten sintomáticos (72%), con evidencia de esofagitis hasta en un 66%1. La mayoría de los pacientes mejora sus síntomas con el tratamiento médico, pero en 80% de ellos los síntomas retornan entre 6 y 8 meses luego de suspendida la terapia1,14.
Todo lo anterior hace del manejo de los pacientes con erge un reto continuo. El manejo de estos pacientes debe estar basado en factores como la edad, la gravedad de la enfermedad y su forma de presentación. Esta patología puede ser controlada en la mayoría de los casos con medidas higiénico-dietéticas y manejo médico, dejando la cirugía como una herramienta útil que podría llevar a su control definitivo y, en un alto porcentaje, a curación de la enfermedad2.
Tratamiento Médico
La mayoría de pacientes con síntomas mínimos e intermitentes no progresa a erge complicada. El manejo médico busca cumplir tres objetivos básicos: eliminar los síntomas, sanar la mucosa esofágica lesionada, y por último, tratar y prevenir las complicaciones1,15.
La primera medida terapéutica consiste en cambiar el estilo de vida y modificar los hábitos alimentarios. Se debe elevar la cabecera de la cama entre 15 y 20 cm, evitar el exceso de grasas, picantes, ácidos, café o xantinas en la dieta, eliminar la ingesta de alcohol, y el consumo de cigarrillo. Además, se debe insistir en el consumo de alimentos con alto contenido proteico e indicar al paciente la importancia que tiene la reducción de peso15.
La selección de un régimen médico depende de la gravedad de la afección, la eficacia del tratamiento, el costo y la conveniencia del mismo, medida ésta en términos de curación, control y tiempo necesario para el logro de los objetivos planteados15.
Los antiácidos y los bloqueadores de los receptores H2 constituyen la primera línea de la terapia médica, con una eficacia en la disminución de los síntomas que está entre el 20% y el 60%, respectivamente1,15. La alta recurrencia de los síntomas al abandonar la terapia y sus efectos colaterales, han hecho que estas drogas de primera línea estén siendo remplazadas por los bloqueadores de bomba de protones o fármacos de tercera generación en el manejo de la enfermedad acidopéptica1,2,15.
Los inhibidores de la bomba de protones han cambiado el manejo del reflujo gastroesofágico y la enfermedad ácido péptica en los últimos 15 años. El omeprazol ha demostrado ser superior a los fármacos anti-H2, con un poder de cicatrización en la esofagitis entre 78% y 97% a las ocho semanas de tratamiento16,17; sin embargo, estudios prospectivos han demostrado una rata anual de falla de 11% a 33% en pacientes que reciben 20 mg/día18, con recurrencia de los síntomas al suspender la medicación1,18. Se ha encontrado que el uso continuo de este tipo de drogas lleva a la resistencia, debiéndose entonces usar dosis cada vez mayores para lograr los mismos resultados, lo que predispone a efectos colaterales mayores2.
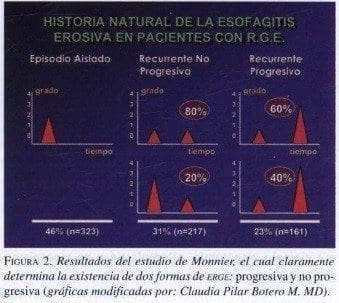
Es importante citar el trabajo realizado por Philippe Monnier en Lausanne (Suiza), en el cual dividió la esofagitis en no progresiva y progresiva. La primera corresponde a la mayoría de los pacientes de su estudio (77%), y es aquélla en la cual los enfermos no presentan nuevos síntomas luego de tratamiento médico y en la evaluación endoscópica aparece una esofagitis de igual o menor severidad que la encontrada en el episodio anterior. La segunda es la forma progresiva y corresponde al 23% de los pacientes de su estudio. En la evaluación endoscópica se observa progresión en el grado de la esofagitis y se registra una tasa de recaída y empeoramiento luego de tratamiento en 43% de los enfermos a los cinco años, siendo más notoria la aparición de complicaciones (40%) como úlceras, estenosis pépticas y acortamiento esofágico, lo cual indica que este grupo de pacientes debe ser candidato a cirugía en forma temprana18, figura 2.
La cisaprida ha demostrado ser el agente proquinético más efectivo en el manejo de la erge desde el punto de vista sintomático y en cuanto a cicatrización de la esofagitis. Su uso usualmente se hace en combinación con un bloqueador H2 o con un bloqueador de bomba de protones (omeprazol, lansoprazol, pantoprazol o rabeprazol), siendo sus dosis cada 8 horas y preferiblemente antes de las comidas. Los resultados con esta terapia combinada son excelentes y se observan en forma rápida. Las principales contraindicaciones de la cisaprida son falla cardíaca congestiva, bradicardia clínicamente significativa, historia de arritmias ventriculares, segmentos qt prolongados, enfermedad cardíaca isquémica, enfermedad cardíaca valvular, cardiomiopatía, disfunción del nódulo sinusal, bloqueo av de 2º o 3er grado, falla renal, falla respiratoria, desórdenes electrolíticos no corregidos, desórdenes del apetito y administración de diuréticos ahorradores de potasio15,19. Lo anterior debe ser tenido muy en cuenta, pues por sus efectos colaterales la droga fue retirada del vademécum de la Federal Drug Administration (fda) y su uso debe estar siempre sustentado en claras indicaciones y ausencia de las entidades mencionadas.
En el momento actual el uso de agentes que promueven la motilidad, asociado a los inhibidores de la bomba de protones representa la terapia médica más agresiva disponible.
Tratamiento Quirúrgico
El tratamiento quirúrgico ha evolucionado notoriamente desde 1946, cuando Rudolf Nissen (1896–1981) se enfrentó con la necesidad de operar a un paciente con una hernia paraesofágica gigante sangrante. Nissen movilizó y redujo el estómago hacia el abdomen, por debajo del diafragma, a través de una laparotomía y luego suturó el estómago a la pared abdominal anterior. El paciente se recuperó sin complicaciones. La cirugía fue denominada gastropexia. En 1952 Nissen utilizó esta técnica no sólo para hernias paraesofágicas, sino también para hernias por deslizamiento con reflujo gastroesofágico, adicionando una funduplicatura20,21.
En la evolución del manejo quirúrgico, es importante mencionar la participación de Rossetti, Donahue, Hill y Toupet entre otros, cuyas técnicas son mencionadas más adelante, hasta llegar a nuestros días, cuando se realizan procedimientos endoscópicos y laparoscópicos.
La terapia quirúrgica para erge ha tenido dramáticos cambios en la última década como resultado del sustancial progreso en el entendimiento de los mecanismos que controlan la competencia del cardias, llevando a que los procedimientos quirúrgicos sean más efectivos y con menos efectos secundarios. Así, las cirugías antirreflujo, relativamente raras hace cinco años, son hoy cada vez más frecuentes alrededor del mundo21.
Actualmente es aceptado que la terapia quirúrgica no es un método de última elección en aquellos pacientes en quienes haya fallado el tratamiento médico, sino que es una alternativa primaria razonable para pacientes con erge moderada o severa22.
*Lázaro A. Arango M.,*Lázaro A Arango M. Coordinador rotación gastroquirúrgica, Facultad de Ciencias para la Salud Universidad de Caldas, Manizales – Colombia.
**Alberto Ángel Pinzón,** Alberto Ángel Pinzón. Jefe Programa de Medicina, Facultad de Ciencias para la Salud, Universidad de Caldas, Manizales – Colombia.***Mario Santacoloma Osorio,
*** Mario Santacoloma Osorio. Coordinador posgrado de Gastroenterología Clínica y director del servicio de gastroenterología, Facultad de Ciencias para la Salud, Universidad de Caldas, Manizales – Colombia.
****Víctor Henry Reyes,
**** Víctor Henry Reyes. Residente de IV año de Cirugía General, Facultad de Ciencias para la Salud, Universidad de Caldas, Manizales – Colombia.****Fermín Antonio Canal,
***** Fermín Antonio Canal. Residente de IV año de Cirugía, Universidad Sur Colombiana, Neiva – Colombia.
******Jorge Eduardo Buriticá Vélez
****** Jorge Eduardo Buriticá Vélez. Residente de IV año de Cirugía General, Facultad de Ciencias para la Salud, Universidad de Caldas, Manizales – Colombia.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO