Terapias Alternativas
*Gloria Stella Penagos V.; MD. Gineco-Obstetra. Educadora Sexual.
Profesora Facultad de Medicina Universidad de Antioquia. Titular Sociedad
Colombiana de Sexología. IV Congreso Nacional de Menopausia.
Simposio Sexualidad y Menopausia, Cartagena Abril 4 de 2001
Resumen
Uno de los problemas de salud más frecuentes en los seres humanos, es la disfunción sexual; sin embargo, no se le ha dado la importancia que requiere, ya que no genera rubros adicionales para la inversión en salud, por desconocimiento de las implicaciones en la calidad de vida de las personas. Probablemente por la misma razón no existen estudios de disfunciones sexuales en grandes poblaciones sino, muestras representativas de algunos países, calificando la situación como un problema grave de la calidad de vida en las mujeres.
Palabras clave: Disfunciones Sexuales Femeninas. Calidad de Vida
Summary
Sexual dysfunctions are one of the most frequent health problems of human beings. However, because they do not provide additional gains for health investments, no special attention has been given to them, neglecting the very important implications on women´s quality of life.
Maybe for the same reason, there are no large population studies on sexual dysfunctions, but scarce representative studies of some countries, like the one by Lauman in USA, published in 1992, on 1410 men and 1749 women, 18-59 years old, in which, sexual dysfunctions were found in 38% of men and in 43% of the women studied.
Berman and Goldstein, from the University Medical Center in Boston, based on the National Health and Social Life Survey, in 1999, found that 43% of 1749 women had some type of sexual dysfunction and that, according to the population census, 9.7 million women 50-74 years of age, have different dysfunctions, defining the situation as being an enormous problem, in terms of women´s quality of life.
Key words: Sexual Disfunctions, Quality of Life.
Estado actual de las disfunciones Sexuales Femeninas:
Uno de los problemas de salud más frecuente en los seres humanos, es la disfunción sexual, sin embargo no se le hadado la importancia que requiere, ya que no genera rubros adicionales para la inversión en salud, por desconocimiento de las implicaciones en la calidad de vida de las personas.
Probablemente por la misma razón no existen estudios de disfunciones sexuales en grandes poblaciones sino, muestras representativas de algunos países, entre ellos el realizado por Laumann y colaboradores en Estados Unidos en 1992, en 1410 hombres y 1749 mujeres de 18 a 59 años1 el cual reportó una frecuencia de disfunciones en 43% de las mujeres y en 38% de los hombres de igual edad.
Berman y Goldstein, del Centro Médico Universitario de Boston, en Massachusetts, basados en la Encuesta Nacional de salud y vida social, en 1999, encontraron que entre 1749 mujeres, el 43% tenía algún tipo de disfunción sexual, y que según el censo de población, 9.7 millones de mujeres entre los 50 y 74 años de edad, presentan varias disfunciones, calificando la situación como un problema grave de la calidad de vida en las mujeres 2.
En la Universidad de Boston, Irwin Goldstein, profesor de Urología, y padre de la Viagra, junto con otros profesionales, buscan conseguir la mejor de las metodologías científicas y farmacológicas que exploren los problemas sexuales y ayuden a buscar soluciones para ellos; en el mismo grupo, Jennifer Berman2, investiga en voluntarias sanas, los cambios fisiológicos que provoca la excitación sexual.
Goldstein lideró en Boston en 1999, una actividad con asistencia de 450 especialistas, entre sexólogos, psicólogos urólogos, ginecólogos, médicos de familia, psiquia tras, neurólogos y sociólogos, para discutir y conocer los trabajos e interrogantes alrededor de las disfunciones sexuales en las mujeres3.
Lea También: Trastornos de la Excitación
Feministas de prestigio en EEUU:
Publicaron en los Angeles Times y en el Boston Globe, artículos muy duros denunciando que lo que Goldstein y los laboratorios que lo apoyan quieren hacer, es “medicalizar la sexualidad de las mujeres”, ya que cualquier medicamento que trate adecuadamente las disfunciones, será un hito para la industria farmacéutica; además anotaron que en su grupo de trabajo, faltan la antropología médica, la historia de la medicina y los estudios étnicos, que apoyen a los médicos.
En el mismo evento, John Bancroft, director del Instituto Kinsey para la investigación del sexo y la reproducción, en la Universidad de Indiana, llamó la atención sobre la necesidad de entender las formas de vivir hombres y mujeres su sexualidad, como un elemento básico de todas las investigaciones.
Entre nosotros, sabemos que las características aprendidas por un buen número de mujeres, las ha llevado a tolerar o aceptar determinadas condiciones, que limitan su gratificación personal, bien sea por dificultades propias, por las de su compañero sexual, por la relación misma de pareja, o por su propia naturaleza, pues las dificultades sexuales de las mujeres, no están centradas, como pasa en los varones, en la fisiología y, consecuentemente, en los problemas del tejido eréctil o del orgasmo; las mujeres pretenden disfrutar del sexo de una manera diferente y buscan mejorar aspectos subjetivos de la relación sexual y no sólo la fisiología de la misma.
Es por eso que muchas mujeres que se quejan de falta de respuesta genital de sus compañeros, lo hacen además de la ausencia de pasión, de amor, de romance y en general, de placer sensual y ninguna de estas condiciones, se obtiene con medicamentos.
En el laboratorio:
Que dirige la doctora Jennifer Berman4, se trabaja con casos de realidad virtual y un video de gran calidad que induce un estímulo sexual y sus reacciones, entre las cuales, se miden las de la vagina y el clítoris de las participantes, con una especie de pene que contiene un eco-doppler, para detectar los cambios vasculares en el clítoris, comprobando hasta dónde la excitación sexual eleva el flujo de este órgano tan sensible de las mujeres. Un cuestionario adicional, permite reducir la subjetividad de la valoración clínica.
Su estudio en 60 mujeres que se quejaban de alteración de la función sexual, mostró incrementos significativos en la respuesta a la excitación en todas las mujeres, y en especial una respuesta en menor grado en las mayores de 55 años, que no recibían terapia de reemplazo hormonal, entre las investigadas, 67% tenía pobre respuesta excitatoria, 92% trastornos del orgasmo y 67% dolor con la actividad sexual. Por lo que concluyen que aún faltan herramientas diagnósticas adecuadas y objetivas para la medición de las disfunciones en las mujeres.
Respuesta sexual femenina
Para hablar de disfunciones, es necesario conocer la biología de la respuesta sexual femenina, y poder así ubicar el momento en el cual se presentan alteraciones.
últiples estudios sobre el comportamiento sexual de hombres y mujeres entre 50 y 100 años de edad, han demostrado que las personas sanas a los 70 años, en el 70% de los casos, están sexualmente activas y tienen relaciones sexuales en forma regular una ó más veces por semana, como lo mostraron en sus trabajos, Kinsey en 1948, Master y Johnson entre 1966 y 1991, Duke entre 1953 y 1991, y Starr- Weiner en 19815-6.
Variaciones en los cambios orgánicos ocurridos durante la menopausia en la respuesta sexual en las mujeres
De la misma manera que la excitación sexual en los varones conduce a la erección, en las mujeres, el deseo y la estimulación llevan a cambios en su fisiología genital, como lo demostraron Master y Johnson5 y lo explicó Roy Levin, del Departamento de Ciencias Médicas de la Universidad de Sheffield, del Reino Unido, en el evento de Goldstein3: los labios mayores, los menores, el clítoris, la uretra, el punto G, quizás el cuello del útero, y el músculo pubococcígeo son algunos de los muchos puntos erógenos que tiene una mujer.
El solo deseo, la atracción y, por supuesto, la estimulación de algunos de estos puntos activan las abundantes terminaciones nerviosas que hay en esos niveles y el cerebro se inunda de señales sexuales. Como respuesta a estos estímulos excitatorios, el sistema nervioso induce respuestas en los órganos sexuales aumentando su sensibilidad y preparando los genitales para una penetración fácil que culmine al final en reacciones muy placenteras o en orgasmo.
El corazón aumenta sus latidos hasta 140, la tensión arterial, se eleva hasta 160/100 milímetros de mercurio y la sangre congestiona la vagina, el útero y el clítoris, dando la sensación de que toda la pelvis se llena, por la congestión cuando se dilatan las arterias, que probablemente constriñen las venas y provoca un trasudado que aumenta la lubricación de la vagina y facilita el desplazamiento del pene en su interior.
El proceso arterioesclerótico asociado a la edad, disminuye este trasudado, y el tiempo requerido para la lubricación, que en la mujer joven se produce 10 a 30 segundos pos estímulo efectivo, en mujeres las mayores de 60 años, se demora 1 a 3 minutos.
Además el pH de la vagina en la postmenopausia pasa de 3,5 a 4,5, a 5,0 a 7,0, lo que favorece las infecciones urinarias, y la cistitis, sobre todo en los casos de trastornos de la lubricación.
Durante el coito, suceden cambios vaginales y uterinos para facilitar la acomodación del pene o un objeto introducido, tal como: el alargamiento de la longitud vaginal y el aumento de espacio en el fondo de saco vaginal.
Durante la menopausia, el alargamiento de la longitud vaginal, cambia, al pasar de 14 cm en la edad adulta a 7 a 8 cm, y la amplitud, pasa 5 a 6 de ancho a 1 a 1.5 cm; el levantamiento en tienda de campaña del útero y cérvix, que además facilita el ascenso de los espermatozoides hacia el interior del útero, por un mecanismo de succión cervical, también desaparece a los 5 años postmenopausia5.
Usualmente, cuanto mayor es la estimulación física y mental, mayor es la vasocongestión genital y más aumenta el deseo de su resolución a través del orgasmo; sin embargo, algunos de estos cambios disminuyen en intensidad al llegar a la menopausia, pero en buena medida, mejoran en mujeres que reciben terapias de sustitución con estrógenos.
El orgasmo como tal no cambia en ninguna de las etapas vitales, aunque su intensidad y duración son menores y algunas mujeres refieren dolor tipo calambre durante él, en el período menopáusico8.
Mediadores neurogénicos en la respuesta sexual femenina.
Los mecanismos neurogénicos que modulan el tono y la relajación del músculo liso vaginal y clitoridiano, permanecen indeterminados.
Estudios preliminares sugieren que el péptido intestinal vasoactivo,(VIP), y el óxido nítrico, (NO), están involucrados en la modulación de la relajación vaginal y en su proceso secretorio. El óxido nítrico se ha encontrado en el músculo liso del cuerpo cavernoso del clítoris, y más recientemente, se identificó allí mismo, la fosfodiesterasa tipo V, enzima responsable de la degradación de la guanosina monofosfato cíclica,(GMPc), que es inhibida por el sildenafil.
Estos hallazgos sugieren un papel potencial del óxido nítrico como mediador de la relajación del músculo liso de la pared vaginal y del cuerpo cavernoso del clítoris; sin embargo la identificación exacta de los neurotransmisores no adrenérgicos – no colinérgicos, (NANC), aún no está clara. El VIP es un neurotransmisor NANC que juega un papel similar al NO, en el aumento del flujo vaginal, en su lubricación y secreción9.
Papel de las hormonas en la respuesta sexual femenina.
Las hormonas juegan un papel muy importante en la función sexual femenina. Experimentos en animales muestran como al suministrarles estradiol se produce una expansión de la acción de los receptores táctiles a todo lo largo de la distribución del nervio pudendo, sugiriendo que los estrógenos afectan el umbral sensorial10.
También los estrógenos tienen efecto vasoprotector y vasodilatador, con aumento en el flujo arterial vaginal, clitoridiano y uretral, lo cual resulta en mantenimiento de la respuesta sexual y en prevención del compromiso arterioesclerótico de las arterias y arteriolas pélvicas.10,11
Los estrógenos regulan la óxido nítrico sintetasa, enzima responsable de la producción del NO, la cual disminuye en los años siguientes, en la postmenopausia, cuando ya los niveles de estrógenos son muy bajos, y proceden exclusivamente de las glándulas suprarrenales, o de transformación en la grasa periférica11.
Igualmente, en las mujeres sometidas a ooforectomía bilateral, o a irradiaciones pélvicas que dañan la función ovárica, sufren cambios que en la vagina se reflejan no sólo en fibrosis, sino en muerte de las células11
Los niveles de estradiol por debajo de 50 pg/ml, especialmente de 35 pg/ml o menos, se relacionan con varias quejas sexuales, las cuales mejoran notablemente con la terapia de reemplazo hormonal, THS12 La disminución de la testosterona, se asocia a disminución del deseo, excitación y secundariamente de orgasmos13, lo cual se mejora con tratamientos con dosis de100 mg, aunque todavía hay trabajos controversiales.
Para enfrentar las posibilidades terapéuticas de las disfunciones femeninas, es necesario clasificarlas, e identificar los diferentes factores que contribuyen en mayor o menor medida a su presentación.
Hoy se reconoce que la sexualidad femenina tiene mucho más que ver con el contexto sociocultural que la sexualidad masculina y buscar determinantes causales sin conocer a fondo los problemas interpersonales, puede conducir a interpretaciones erróneas.
Veamos la clasificación actual de las disfunciones, basada en la clasificación americana de enfermedades mentales, DSM IV (Tabla 1).14
Tabla 1. Clasificación y definición de las disfunciones sexuales en las mujeres
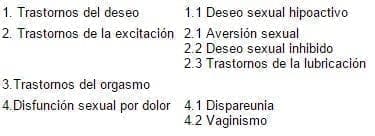
1. Trastornos del Deseo
1.1 Deseo sexual Hipoactivo:
Es la deficiencia persistente o recurrente, o la ausencia de fantasías sexuales o del deseo de actividad sexual, que causa distress personal.
Su etiología, radica en factores sicológicos o problemas fisiológicos tales como la deficiencia hormonal dada por la menopausia natural o quirúrgica, por terapias médicas, o por trastornos endocrinos.
Durante la menopausia o la perimenopausia, un tercio de la población femenina experimenta disminución del deseo sexual, según un estudio de la Dra. Barbrach Lonnie15.
Sin embargo, uno de los puntos difíciles de esta problemática, es la disparidad entre los niveles de interés sexual de la pareja, y su frecuencia de deseo, que los hombres interpretan como ausencia de deseo, y las mujeres como falta de amor