Antídotos Específicos en Urgencias Toxicológicas
Myriam Gutiérrez de Salazar M.D.
Médica Magíster en Toxicología
Coordinadora Centro de Información y Asesoría Toxicológica CIATOX
Convenio Consejo Colombiano de Seguridad – Ministerio de la Protección Social – Universidad Nacional de Colombia – Docente
Universidad Nacional de Colombia
Ubier Eduardo Gómez Calzada M.D.
Médico Especialista en Toxicología Clínica
Profesor de Farmacología y Toxicología Universidad de Antioquía
Para realizar el manejo del paciente intoxicado debemos hacer un acercamiento diagnóstico sindromático, que nos permita encaminarnos hacia las medidas que impidan la absorción del tóxico, favorezcan la eliminación y la utilización del tratamiento antidotal específico. La mayoría de las intoxicaciones requerirán un manejo sintomático, pero hay algunas en las cuales, de no ser utilizado el antídoto, el éxito final en la recuperación del paciente se verá afectado.
Es prioritario entonces disponer de antídotos según el grado de complejidad en el manejo de algunas intoxicaciones y de la capacidad operativa de cada institución. De acuerdo a lo anterior, a continuación se presentan los distintos antídotos recomendados para cada nivel de atención.
Antídotos Primer Nivel de Atención:
Ácido Fólico
Vitamina del complejo B que aumenta la conversión de ácido fórmico en agua y dióxido de carbono por lo que se utiliza en las intoxicaciones por metanol, etilenglicol e isopropanol. Presentación: Amp 5-10 mg/ml en 10 ml La dosis es de 50 mg VO o IV cada 4 horas y para niños 1 mg/kg cada 4 horas.
Atropina
Su acción es parasimpaticolítica, es un antagonista competitivo de la acetilcolina en los receptores muscarínicos. Mejora los síntomas muscarínicos de la intoxicación por organofosforados y carbamatos, aumenta y mejora el automatismo cardiaco, la conducción auriculoventricular en intoxicaciones por calcio antagonistas, betabloqueadores, digital, etc. Presentación: Sulfato de Atropina®: amp. 1mg/ ml.
Dosis: 2-5 mg inicialmente, continuar 1mg cada 5 min. hasta atropinizar.
Niños: 0.02 mg/kg inicialmente, continuar 0.01mg/kg cada 5 min. hasta atropinizar. Criterios de atropinización como piel seca, ausencia de secreciones y FC mayor de 80 por minuto, se ajusta la dosis según respuesta clínica cada 5 minutos.
Carbón Activado:
El carbón activado se obtiene por combustión de madera, residuos orgánicos o algunos desechos industriales, al vapor (a 600 a 900°C) y acidificados, adquiriendo un área de superficie de unión de 900 a 1.500 m²/g, cuya función es adsorber o unir fuertemente sustancias orgánicas, desde preparaciones farmacológicas hasta toxinas biológicas. Por tal motivo ni el carbón común ni el pan quemado tienen utilidad adsortiva.
Estudios demuestran que administrar CA es tan efectivo o más que emesis o lavado gástrico para el tratamiento de intoxicaciones por sustancias afines a él. Es probablemente más útil en el caso de ingestión de sustancias en presentación “retard” o con circulación enterohepática, ej: anticonvulsivantes, digitálicos, antidepresivos, AINEs, teofilina, antiarrítmicos, dapsona, metotrexate, ciclosporina y propoxifeno.
En estos casos es recomendable utilizar el carbón activado en dosis repetidas, cada 4 a 6 horas, durante 24 horas; así se logra aumentar la eliminación de algunas drogas desde la sangre, teniendo la precaución de garantizar una buena catarsis para no propiciar un cuadro de obstrucción intestinal. Sin utilizar catártico con cada dosis de carbón activado se puede administrar una pequeña dosis de catártico después de cada segunda o tercera dosis de este adsorbente.
No tiene utilidad en intoxicaciones por sustancias poco adsorbidas por el carbón, como alcoholes, hierro, litio, ácido bórico, iones inorgánicos, metales pesados, sustancias oleosas, cianuro, álcalis, sales inorgánicas, ácidos minerales, potasio.
El uso del carbón está contraindicado en pacientes con íleo u obstrucción intestinal, así como aquellos inconscientes sin protección de la vía aérea, intoxicados por hidrocarburos (por el riesgo de neumonitis química) y corrosivos ya que dificulta la correcta evaluación del compromiso durante la endoscopia.
Dentro de los efectos adversos del carbón activado se encuentra la constipación (siempre se debe coadministrar catártico), alteración hidroelectrolítica, distensión gástrica con riesgo de broncoaspiración, obstrucción intestinal, estreñimiento, apendicitis y gastritis, se une a antídotos como la N-Acetylcisteína o ipecacuana, tinte oscuro de mucosas y heces.
El carbón activado se utiliza en dosis de 1 gr/kg diluidos al 25% en solución salina o agua por sonda orogástrica o nasogástrica. Para calcular el volumen de solución a emplear como solvente, se debe multiplicar por 4 los gramos totales de carbón.
Difenhidramina:
Es un antihistamínico con propiedades anticolinérgicas, antitusivas y antieméticas. Tiene afinidad por los receptores colinérgicos nicotínicos, por lo cual es útil en las intoxicaciones por inhibidores de la enzima acetilcolinesterasa (organofosforados y carbamatos) con el fin de controlar las fasciculaciones, mialgias y calambres producidos por estos tóxicos.
También se usa para controlar síntomas extrapiramidales por sobredosis de medicamentos neurolépticos que los inducen, como antihistamínico en caso de reacción a picaduras leves de animales o como pretratamiento antes de colocar sueros antivenenos.
Pertenece a la categoría B según la FDA al ser usada en pacientes embarazadas.
Presentación: Benadryl® elixir 12.5 mg/5ml. Tab-caps. por 25-50 mg.
La dosis recomendada es de 25-50 mg (0.5 – 1 mg/ kg de peso en niños, máximo 50 mg) vía oral cada 8 horas en adultos y cada 12 horas en niños. Elixir: 20 ml cada 8 horas vía oral. No es fácil conseguir la presentación en ampollas, pero si se dispone de estas la dósis es de 50 mg.
Etanol o alcohol etílico:
Sustrato competitivo de la enzima alcohol deshidrogenasa; evita la formación de metabolitos tóxicos en las intoxicaciones por metanol, etilenglicol y fluoracetato de sodio; se administra hasta que la determinación sérica de estas sustancias sea negativa.
Las ampollas de etanol vienen al 96% de 2ml, 5ml y 10ml. 1 ml de etanol absoluto contiene 790 mg de etanol.
El régimen sugerido es el esquema del Manual Clínico de San Francisco (USA):
Dosis de Carga: 1ml/kg de etanol absoluto (750 790 mg/kg) diluido al 10% en SSN o DAD5% IV.
Dosis de Mantenimiento: 0.16 ml/kg/h de alcohol absoluto (o 100-150mg/kg/h) diluido al 10% en SSN o DAD 5% IV.
Es necesario que durante la etiloterapia se cuantifiquen las concentraciones de etanol en sangre, las cuales deben ser mayores de 100mg/dl. Si no se dispone de alcohol absoluto se puede utilizar una cantidad equivalente de cualquier bebida alcohólica por vía oral realizando la equivalencia de la dosis según la concentración de alcohol en la bebida utilizada.
Además el alcohol etílico es un donador de hidrogeniones que ingresan a la cadena respiratoria contrarrestando la toxicidad por fluoracetato de sodio.
En la intoxicación por fluoracetato de sodio se da por 24 horas en pacientes asintomáticos y durante 36 horas en pacientes sintomáticos así: 50 cc de alcohol al 96% en 450cc de DAD al 5% pasar 0.8cc-1cc/kg/h por vía intravenosa o alcohol al 30% (aguardiente) 0.3cc/kg/h por vía oral.
Fitomenadiona (Vitamina K1):
Cofactor en la síntesis hepática de los factores de la coagulación II, VII, IX, X; se utiliza en la excesiva anticoagulación producida por cumarínicos, en la intoxicación por raticidas tipo indandionas que cursan con TP prolongado e hipoprotombinemia producida en la intoxicación por salicilatos.
Presentación: Konakion® Amp 2 mg/0.2 ml o 10 mg/1 ml. Grageas por 5 mg.
Adultos: leve: 10 mg SC, moderado: 10-25 mg SC. Niños 0,6 mg/kg hasta 12 años. Severo: 20 mg en 50 ml de SSN o dextrosa IV lento no exceda de 1 mg/minuto o el 5% del total de la dosis por minuto. La administración intravenosa es raramente usada por el riesgo de reacción anafiláctica; por lo tanto se prefiere la vía subcutánea.
Nota: La vitamina K3 (menadiona) no es efectiva para revertir la anticoagulación por cumarínicos.
Tiamina (Vitamina B1):
Vitamina del complejo B, cofactor de la vía de las pentosas, se utiliza en el tratamiento y prevención del síndrome de Wernicke-Korsakoff y en la intoxicación por etanol y metanol. La tiamina también actúa en el metabolismo del ácido glicoxílico producido en la intoxicación por etilenglicol; por lo tanto es muy útil en esta.
Presentación: Amp. 100 mg/ml, 1, 2, 10 y 30 ml.
Dosis: Adultos: 100 mg administrados intravenosos lentamente (mayor de 5 minutos) diluidos o IM cada 8 horas, VO si el paciente tolera esta vía, de 300-1200 mg/día.
Niños: 50 mg lentos IV o IM dosis única.
Tierra de Fuller:
Polvo para suspensión en frasco unidosis, el frasco debe estar herméticamente cerrado.Consiste principalmente en montmorrillonita, un silicato de aluminio hidratado nativo, con el cual podría estar asociada la calcita (carbonato de calcio) en una forma muy fina. Además la tierra de Fuller se ha esterilizado.
Está indicado como adsorbente en la ingestión de Paraquat.
Presentación: Frasco por 60 g.
Dosis: Adulto: suspensión al 15% (diluir el contenido de cada tarro en 400 cc de agua) y dar por vía oral. En adultos administrar 1litro de la sus pensión y en niños administrar 15cc/kg de peso.
Este adsorbente está disponible en los Centros Reguladores de Urgencias (CRU) que cuentan con antidotario del Ministerio de la Protección Social.
Niños: 2 g/kg VO de una preparación al 15%.
Antídotos Segundo Nivel de Atención:
Estos incluyen los mismos del primer nivel de atención y, ademas:
Hidroxicobalamina (Vitamina B12)
Forma sintética de la vitamina B12; se transforma en cianocobalamina en presencia de cianuro, se utiliza como profilaxis durante la infusión de nitroprusiato de sodio y en el tratamiento en la intoxicación por cianuro.
5 gramos neutralizan aproximadamente 40 mcmol/L de cianuro en sangre (1.04mg/L).
Para profilaxis durante infusión de nitroprusiato se debe administrar 25 mg/h IV en infusión continua.
Dosis: adultos: 5 g IV diluidos en infusión durante 30 minutos.
Niños: 70 mg/kg IV en infusión por 30 minutos.
N-acetilcisteína [NAC]
Mucolítico, donador de grupos sulfhídrilos; se une a metabolitos altamente reactivos impidiendo su toxicidad; es el antídoto de la intoxicación por acetaminofén, tetracloruro de carbono y cloroformo.
Debe administrarse con antiemético. La administración intravenosa rápida causa reacción anafiláctica e hipotensión; entonces debe administrarse lentamente y con control de la tensión.
El carbón activado interfiere con la absorción sistémica cuando es administrado simultáneamente; por lo tanto se debe esperar 2 horas después de administrar carbón activado para administrar el antídoto.
Presentación: Fluimucil® sobres x 100, 200, 600mg; Jarabe 20 mg/ml, Amp. 3 ml con 300 mg.
Dosis Vía oral: 140 mg/kg diluido (carga) y continuar a 70mg/kg cada 4 horas x 17 dosis.
Intravenoso: 150 mg/kg en 200ml de DAD 5% pasar en 15 min, seguido de 50mg/kg en 500ml DAD 5% en 4 horas y continuar luego con 100mg/kg en 1000ml DAD 5% en las siguientes 16 horas.
Si las pruebas de función hepática persisten alteradas se debe continuar el tratamiento con la última dosis aplicada y con el mismo intervalo, hasta que se normalicen.
Naloxona
Antagonista puro de todos los receptores opioides; se utiliza en la depresión respiratoria e hipotensión desencadenada por la intoxicación por opioides. Algunos reportes sugieren que altas dosis de naloxona pueden revertir la depresión del Sistema Nervioso Central y respiratoria causada por sobredosis de clonidina, etanol, benzodiazepinas o ácido valproico.
Presentación: Narcan® Amp 0.4mg/ml y amp pediátrica de 0.04 mg/2 ml
Dosis: 0.4-2 mg IV cada 2-3min. Según respuesta clínica hasta 10 mg IV.
Infusión en SSN o DAD 5%: Adultos: 0.4-0.8 mg/hora. Niños 0.04-0.16 mg/kg/hora
No se deben colocar más de 10 mg.
Piridoxina (Vitamina B6)
Se utiliza en las convulsiones desencadenadas por sobredosis de isoniazida, ya que esta última interfiere con la utilización de piridoxina en el SNC. Además se usa en la intoxicación por etilenglicol al aumentar la conversión del metabolito tóxico ácido glicoxílico al producto no tóxico glicina.
Presentación: Amp. 100mg/ml, 10 y 30 ml.
Dosis: 1g IV por cada gramo de isoniacida ingerido, diluido en 50ml SSN en 5 min.
Si la cantidad es desconocida se administra 4-5 g IV.
Antídotos Tercer y Cuarto Nivel de Atención
Todos los anteriores y además:
Anticuerpos específicos para digoxina
Son producidos en ovejas inmunizadas y tienen alta afinidad de unión a la digoxina, digitoxina y otros glucósidos cardiacos. Los fragmentos Fab son utilizados en el tratamiento de la intoxicación por estos glucósidos cardiacos, ya que se unen a la digoxina libre, formando complejos digoxina-Fab, el cual no es farmacológicamente activo. Este complejo entra a la circulación, es eliminado por vía renal y aclarado por el sistema reticuloendotelial. Tiene una vida media de 14-20 horas. La reversión de los signos de la intoxicación por digitálicos ocurre en 30-60 minutos después de la administración.
Sus indicaciones son:
_ Inestabilidad hemodinámica o arritmias que ponen en peligro la vida o paro cardiaco inminente, choque.
_ Hiperkalemia (mayor de 5 mEq /L). _ Progresión rápida de síntomas (obnibulación, defectos de conducción).
_ Determinar niveles séricos de digoxina 6-8 horas postingesta. Si son mayores de 10 ng/ mL en adultos o mayor de 0.5 ng/mL en niños está indicado su uso. _ Ingestión de más de 10 mg (40 tabletas de 0.25-mg) en adultos o 4 mg (16 tabletas de 0.25 mg o >0.3 mg/kg) en niños.
_ Bradicardia, bloqueo auriculoventricular de tercer grado, sin respuesta a atropina. No hay contraindicaciones conocidas; se debe tener precaución en pacientes con sensibilidad conocida a los productos ovinos, a la papaina o extractos de papaya.
Efectos adversos:
Reacciones de hipersensibilidad, falla renal, exacerbación de falla cardiaca preexistente. Con la remoción del efecto digitálico, los pacientes con fibrilación auricular previa pueden desarrollar respuesta ventricular acelerada, alteraciones electrolíticas por reactivación de la bomba sodio-potasio ATPasa (hipocalemia). En embarazo se considera como categoría C (indeterminado).
Presentación: un vial contiene 38 mg de anticuerpos específicos para digoxina (Digibind), cada vial se une a 0.5 mg de digoxina.
Para su administración se puede calcular su dosis por 2 formas:
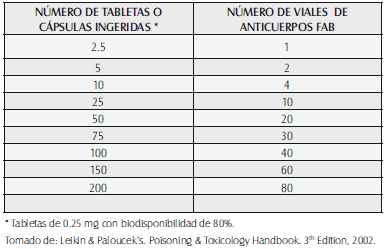
1. Número de viales: [(Nivel sérico de digoxina en ng/ml) x peso corporal (kg)] / 100
2. Dosis aproximada de anticuerpos específicos Fab para digoxina según número de tabletas o cápsulas ingeridas:
Tabla 64. Relación Número de Tabletas Vs. Número de viales de Antídoto
Azul de metileno:
Agente reductor que convierte la metahemoglobina en hemoglobina; se utiliza para el tratamiento de metahemoglobinemias sintomáticas con niveles del 30% o más.
Está contraindicado en pacientes con deficiencia de Glucosa 6-fosfato-deshidrogenasa ya que puede causar hemólisis; en pacientes con falla renal no se debe usar para revertir la metahemoglobinemia inducida por nitritos en la intoxicación por cianuro.
Presentación: Amp. 10 mg/ml x 1 y 5 ml (al 1%)
Dosis de 1-2 mg/kg (0.1 – 0.2 ml/ kg de la solución al 1%) IV lenta, durante más de 5 minuto, para revertir metahemoglobinemia. Puede repetirse a los 30 – 60 minutos si se requiere. La extravasación durante la aplicación puede producir necrosis local tisular.
No repetir si no responde después de la segunda dosis.
Nota: a 7 mg/kg IV puede producir metahemoglobinemia por oxidación directa de la hemoglobina, lo cual puede ser útil en intoxicación por cianuro en dosis única si no hay disponibilidad de nitritos.
Cámara Hiperbárica:
Consiste en un recinto cerrado donde se administra oxígeno al 100% (por mascarilla, casco o tubo endotraqueal) a un individuo al que se ha sometido a una presión ambiental superior a las 1,3 atmósferas absolutas. Las sesiones pueden ser colectivas o individuales, dependiendo de la enfermedad, de las condiciones del paciente y del tamaño de la cámara. Sin embargo, el trasporte a larga distancia de un paciente inestable para tratamiento con cámara hiperbárica puede ser riesgoso.
La terapia con oxígeno hiperbático parece ser el tratamiento de elección para pacientes con exposiciones significativas a monóxido de carbono.La hemoglobina tiene una afinidad unas 240 veces superior por el monóxido de carbono que por el oxígeno. La vida media de la carboxihemoglobina cuando se respira aire (FiO2 21%) es de 5 horas 35 minutos y cuando se respira oxígeno al 100% disminuye a 2 horas.
Sin embargo, cuando se respira oxígeno al 100% a 2-3 atmósferas absolutas en cámara hiperbárica, la vida media de la carboxihemoglobina se reduce a 20-30 minutos, con lo que disminuye considerablemente el tiempo de hipoxia o de anoxia. Sigue la Ley de Acción de Masas: crea un marcado aumento en la Presión Parcial de Oxígeno en la circulación arterial (paO2), pero poca alteración en la Presión Parcial de Oxígeno de la circulación venosa (pvO2)
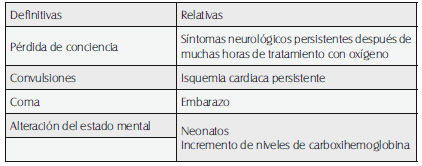
Tabla 65. Indicaciones de tratamiento con oxígeno hiperbárico en intoxicación por monóxido de carbono.
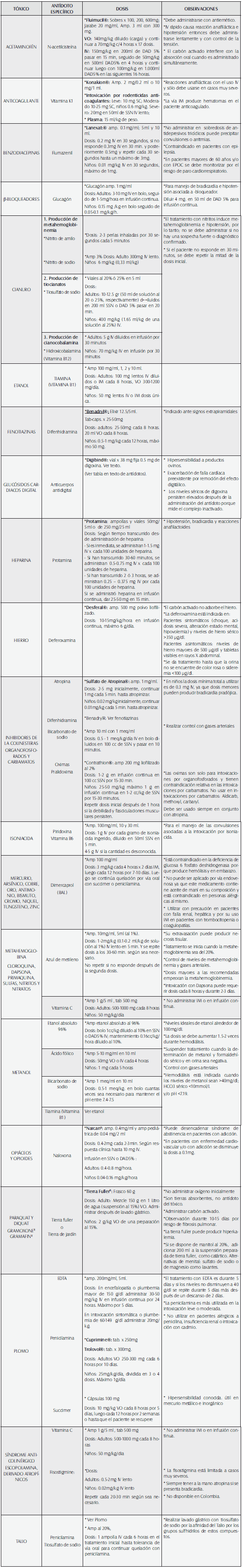
Listado General de Antídotos Tercer y Cuarto Nivel de Atención
Otras indicaciones:
- Enfermedad descompresiva: se presenta en los buceadores y los trabajadores en ambientes hiperbáricos por producción de émbolos de nitrógeno que pueden dar manifestaciones cutáneas, osteomusculares o neurológica medular y central.
- Síndrome de sobrepresión pulmonar y aeroembolismos: en buceadores por ascenso brusco desde la profundidad marítima y se caracteriza por la rotura del parénquima pulmonar y/o de la pleura visceral con el consiguiente neumotórax y/o neumomediastino, enfisema subcutáneo y embolismo gaseoso, que puede acompañarse de sintomatología neurológica, generalmente central.
- Otras: sordera súbita, embolismo gaseoso, oclusión de la arteria central de la retina, gangrena gaseosa e infecciones necrotizantes de partes blandas, osteomielitis y osteoradionecrosis, injertos de difícil viabilidad y reimplantación de miembros, pie diabético y retardos de cicatrización.
No existen estudios que demuestren que más de una sesión con oxígeno hiperbárico sea útil en la intoxicación con monóxido de carbono; sin embargo, aún se utiliza en pacientes con síntomas persistentes, particularmente en coma, después del tratamiento inicial. Llamar al Centro de Información toxicológica para su ubicación.
Dimercaprol (BAL- British anti-Lewsite):
Quelante ditiol utilizado en las intoxicaciones por mercurio, plomo (nunca como monoterapia), arsénico, cromo, cobre, bismuto, oro, antimonio, zinc, tungsteno, níquel.
Está contraindicado en pacientes con deficiencia de Glucosa 6-fosfato-deshidrogenasa ya que puede causarles hemólisis. No puede ser aplicado por vía endovenosa ya que este medicamento contiene aceite de maní en su composición y está contraindicado en personas alérgicas a este.
Utilizar con precaución en pacientes con falla renal, hepática y por su uso IM en pacientes con trombocitopenia o coagulopatías.
Presentación: Amp 100 mg/ml Dosis de 3 mg/kg cada 4 horas por 2 días IM, luego cada 12 horas por 7-10 días IM. Luego se continúa quelación por vía oral con succimer o penicilamina.
Deferoxamina:
Quelante utilizado solo para la intoxicación por hierro. (Ver ampliación en Intoxicación por Hierro). El carbón activado no adsorbe el hierro. Está indicada en:
_ Pacientes sintomáticos (choque, acidosis severa, alteración estado mental, hipovolemia) y niveles de hierro sérico >350 μg/dl.
_ Pacientes asintomáticos: niveles de hierro mayores de 500 μg/dl y tabletas visibles en rayos X abdominal.
Presentación: Amp. 500 mg polvo liofilizado.
Dosis de 15 mg/kg/h en infusión continúa por 24 horas, sin exceder los 6 gr/día.
Se da tratamiento hasta que la orina no se encuentre de color rosa o sideremia
Efectos Adversos:
Pueden presentar hipotensión, reacción tipo anafilactoide; esto puede ocurrir con la administración de bolos muy rápidos. Dolor local, induración y formación de abscesos esteriles en los sitios de inyección intramuscular. Promueve el crecimiento de algunas bacterias como yersinia enterocolítica y puede predisponer a sepsis por yersinia. Infusiones que sobrepasen las 24 horas han sido asociadas a complicaciones pulmonares como el síndrome de dificultad respiratoria aguda.
Durante el embarazo la FDA incluye este medicamento en categoría C (indeterminado).
EDTA Cálcico (Edetato Cálcico Disódico – Varsenato
Cálcico Disódico):
Agente quelante utilizado en la intoxicación por plomo, cobre, manganeso, zinc y en radioisótopos pesados. Antes de iniciar el tratamiento se debe dar una adecuada hidratación y garantizar flujo urinario normal. El control de función renal se debe realizar a través de determinaciones de BUN y creatinina diarias dura nte los días de tra tamiento y luego al segundo y quinto días posttratamiento.
En pacientes en anuria o con insuficiencia renal se debe usar con hemodiálisis o hemofiltración.
Su uso puede causar hipocalcemia por lo cual se debe hacer las correcciones correspondientes. Presentación: Amp. por 200 mg/ml, 5ml.
Dosis: en encefalopatía o plumbemia mayor de 150 g/dl administrar 30-50 mg/kg IV en infusión contínua por 24 horas. Máximo por 5 días. En intoxicación sintomática o plumbemia de 60- 149 g/dl administrar 20mg/kg. El tratamiento con EDTA es durante 5 días y si los niveles no disminuyen a 40 g/dl se repite durante 5 días más después de un descanso de 2 días.
Fisostigmina
Inhibidor reversible de colinesterasas; se utiliza en el manejo de las convulsiones, arritmias y agitación extrema desencadenada en la intoxicación por anticolinérgicos. No disponible en Colombia.
Dosis: de 0.5-2 mg IV lento, niños 0,02 mg/kg IV lento; siempre tener a la mano atropina por si se presenta bradicardia. Se puede repetir la dosis a necesidad cada 20-30 minutos.
Flumazenil:
Inhibidor competitivo del receptor de benzodiazepinas (GABA); está indicado en la depresión respiratoria y en el coma desencadenado por benzodiazepinas, principalmente cuando hay intoxicación asociada con otro depresor que no sea un antidepresivo tricíclico donde está contraindicado porque puede desencadenar convulsiones o arritmias cardiacas.
Presentación: Lanexat® amp. de 0.5 mg/5ml y 10 ml.
Dosis: Adultos: 0.2 mg IV en 30 segundos, si no hay respuesta dar 0.3mg IV; si aún no hay respuesta dar 0.5 mg y repetir cada 30 segundos si se necesita, hasta un máximo de 3mg. Niños: 0.01mg/kg IV en 30 segundos y repetir hasta máximo de 1mg.
Fomepizole (4-methylpyrazole):
Es un potente inhibidor competitivo de la enzima alcohol deshidrogenasa. Puede prevenir la formación de metabolitos tóxicos después de la ingestión de metanol o etilenglicol. Aprobado por la FDA para el tratamiento del metanol. Sus indicaciones son intoxicación sospechosa o confirmada de metanol o etilenglicol, con uno o más de los siguientes:
_ Historia de ingesta de tóxico pero no disponibilidad de niveles sanguíneos.
_ Acidosis metabólica y gap osmolar elevado inexplicablemente.
_ Concentraciones séricas de metanol o etilenglicol mayores o iguales 20mg/dl.
_ Otras sustancias metabolizadas por alcohol deshidrogenasa (propilenglicol, dietilenglicol, trielilenglicol, eter de glicoles, 1,4-butanediol) con producción de metabolitos tóxicos.
_ Riesgo o confirmada reacción disulfiram.
Contraindicaciones: historia de alergia a la droga o a otros pirazoles.
Presentación: Antizol® 1 g/ml. Viales de 1.5 ml. Empaque por 4 viales.
Dosis de carga:
15mg/kg I.V diluido al menos en 100 ml de SSN o DAD 5% en 30 minutos.
Mantenimiento:
10mg/kg cada 12 horas administrado en bolos. Después de 48 horas se debe aumentar a 15mg/kg cada 12 horas por inducción de su metabolismo. Se debe continuar hasta que los niveles de metanol sean menores de 20mg/dl. Ha sido utilizado de manera eficaz en niños.
Efectos adversos: irritación venosa, fleboesclerosis, cefalea, náuseas. Menos comunes: vómito, taquicardia, hipotensión, rash, fiebre, eosinofilia. Según FDA en embarazo pertenece a la categoría C (indeterminado).
Glucagón:
Es una hormona polipeptida que estimula la formación de adenilciclasa, la cual a su vez incrementa la concentración de AMPc cuyo resultado se traduce en aumento de la glucogenolisis, aumento de la concentración sérica de glucosa y en efecto inotrópico, cronotrópico, dromotrópico positivo por lo cual se utiliza en hipotensión, bradicardia y trastornos de la conducción desencadenados por calcioantagonistas, betabloqueadores, antiarrítmicos del grupo Ia como la quinidina, procainamida, disopiramida y Ic como el flecainida, propafenona, así como en hipoglicemia severa de origen no alcohólico.
Presentación: Amp 1 mg/ml.
Dosis: Adultos 3-10 mg IV en bolo, seguido por infusión de 1-5 mg/h;
Niños: 0.15 mg/Kg en bolo, seguido de infusión de 0,05-0,1 mg/kg/h.
Nota: el glucagón no se considera de primera elección para el tratamiento de hipoglicemia por su lenta respuesta y por la disponibilidad de Dextrosa para el aporte de glucosa.
Nitrito de amilo y nitrito de sodio:
Oxidan la hemoglobina a metahemoglobina, aumentando la captación de cianuro libre para su posterior destoxificación a tiocianatos; se utilizan por ende en la intoxicación por cianuro.
El nitrito de amilo es inhalado, produce un 3% de metahemoglobinemia por ampolla inhalada.
Dosis: 2-3 perlas inhaladas por 30 segundos cada 5 minutos
El nitrito de sodio amp 3%, la dosis es de 300 mg IV para adultos lento y 6 mg/kg (0,33 ml/kg) para niños, produce un 7% de metahemoglobinemia por dosis. Para lograr el tratamiento ideal se debe alcanzar una metahemoglobinemia del 20%. Si el paciente no responde en 20 minutos se debe repetir la mitad de la dosis inicial.
Penicilamina:
Quelante derivado de la penicilina, sin actividad antimicrobiana. Se usa como coadyuvante en el tratamiento de intoxicación por algunos metales pesados como plomo, mercurio, cobre, arsénico después del tratamiento con EDTA o BAL.
Está contraindicada en personas con antecedente alérgico a la penicilina, en insuficiencia renal y en intoxicación por cadmio porque puede potenciar la nefrotoxicidad causada por este elemento.
La penicilamina es más utilizada en la intoxicación leve o moderada.
Presentación: Cuprimine® tab. x 250mg TrolovolR: tab. x 300mg.
Dosis: Adultos VO 250-300 mg cada 6 horas por 10 días.
Niños: 25mg/kg/día, dividida en 3 ó 4 dosis, máximo 1g/día.
Hacer controles de función hepática, renal y hematológica.
Descansar una semana y repetir el tratamiento 10 días más si persisten niveles altos. Tratamientos hasta de 3 meses han sido tolerados.
Pralidoxima (2-PAM):
Reactivador de colinesterasas, coadyuvante en la intoxicación por fosforados orgánicos.
Su acción es reactivar la enzima fosforilada; la acción reactivadora de las oximas está en relación directa con la precocidad de su administración (primeras 24 horas), pues el “envejecimiento” de la fosforilización aumenta la estabilidad del complejo enzima-fosforado. Durante su administración el paciente debe estar bajo monitoreo en una Unidad de Cuidados Intensivos.
Contraindicado su uso en pacientes con miastenia gravis porque puede precipitar una crisis miasténica y debe ser usada con precaución en pacientes con insuficiencia renal.
Presentación; Contrathion® amp 200 mg liofilizado al 2%
Dosis: 1-2 g en infusión continua en 100 cc SSN por 15-30 min.
Niños: 25-50 mg/kg, máximo 1 g, en infusión continua en 1-2 cc/kg de SSN por 15-30 minutos.
Repetir dosis inicial después de 1 hora si la debilidad y fasciculaciones musculares persisten.
Debido a la vida media corta de la pralidoxima y a la gran duración de muchos compuestos organofosforados, la toxicidad frecuentemente recurre, requiriendo dosis repetidas.
Dosis de Mantenimiento: infusión de pralidoxima al 1% (1gr de pralidoxima en 100ml de SSN) pasar en infusión a 200-500mg/hora (niños 5-10mg/kg/ hora) hasta obtener una respuesta clínica.
Protamina:
Proteína catiónica que une y capta la heparina; se utiliza para revertir el efecto anticoagulante de la heparina.
Presentación: Ampollas y viales 50mg/5ml o de 250 mg/25 ml
La dosis depende del tiempo transcurrido desde la aplicación de la heparina así:
• 1 – 1.5 mg de protamina IV por cada 100 unidadesde heparina colocada inmediatamente
• 0,5 – 0,75 mg de protamina IV por cada 100 unidades de heparina si han transcurrido 30
– 60 minutos
• 0,25 – 0,375 mg de protamina IV por cada 100 unidades de heparina si han pasado 2 o 3 horas.
Si la heparina fue administrada por infusión continua, dar 25 – 50 mg de protamina durante 15 minutos mínimo.
Después de 4 horas de aplicada la dosis se asume que la heparina se ha metabolizado y el paciente no se beneficia de la aplicación de protamina.
Succimer (DMSA o Meso-2,3-Acido Dimercapto- Succinico)
Agente quelante utilizado en la intoxicación por plomo, mercurio metálico e inorgánico y arsénico.
Presentación: cápsulas por 100 mg.
Dosis: de 10 mg/kg VO cada 8 horas por 5 días, luego cada 12 horas por 2 semanas o hasta que el paciente se recupere.
Tiosulfato de Sodio
Donador de grupos sulfhidrilos que promueven la conversión de cianuro a compuestos menos tóxicos como son los tiocianatos. Se utiliza después de la aplicación de nitritos en la intoxicación por cianuro. El tiosulfato es no tóxico y puede ser dado empíricamente ante la sospecha de intoxicación por cianuro.
Presentación: Viales al 20% o 25% en 5 ml.
Dosis: de 10 – 12.5 gr para los adultos (50 ml de una solución al 20% o 25% respectivamente) diluidos en 200 ml de SSN o DAD5% pasar en 20 minutos.
Niños: 400 mg/kg (1.65 ml/kg de una solución al 25%) IV.
Si el paciente no responde en 30 minutos se debe repetir la mitad de la dosis inicial. Se prueba la efectividad o se comprueba la intoxicación por cianuro haciendo determinación de tiocianatos en orina en el laboratorio de toxicología.
Lecturas recomendadas:
1. Goldfrank´s, Toxicologic Emergencies. Ed McGraw-Hill. 8th Edition. 2006.
2. Olson, K. R. Poisoning & Drug Overdose. 5th Edition. USA. 2007-05-29.
3. Leikin & Palouceks. Poisoning & Toxicology Handbook. Apha. 3rd Edition. 2002.
4. González, Marco y col. Manual de terapéutica, 2002. 10ª Edición. 2002.
5. Tintinalli, Judith E., y col. Medicina de urgencias Vol. II. Ed McGraw-Hill. Interamericana. Cuarta edición, 1997, 941-943.
6. Haddad, Shannon, Winchester. Clinical Management of poisoning and Drug overdose, W.B. Saunders Company. Third Edition, 1998,491-495.
7. Ellenhorn, Matthew J. Diagnosis and treatment of human poisoning, Ed. Williams and Wilkins, Second Edition, 1997, 1149-1151.
8. Gómez Calzada, Ubier Eduardo M.D. Guías de manejo de pacientes intoxicados. Profesor de Farmacología y Toxicología Universidad de Antioquia. Hospital Universitario San Vicente de Paúl.
9. Comisión fichas técnicas de medicamentos. Versión CFT 53200. Tierra de Fuller.
10. Centro Clínico Hiperbárico. Caracas – Venezuela. En línea: hppt: chbo@reacciun.ve
Tabla 66. Listado General de Antídotos
CLIC AQUÍ Y DÉJANOS TU COMENTARIO