¿Qué hace la Diferencia?
Martha Cecilia Mora Lozano*
* Enfermera especialista en Neurología.
Coordinadora de cirugía y servicios de Hospitalización Fundación Santa Fe de Bogotá.
moralozano@yahoo.com
El accidente cerebrovascular (ACV) es una patología encefálica que constituye un problema de salud pública a nivel mundial por diversas razones. Entre ellas se encuentran la elevada incidencia y secuelas discapacitantes de la misma, además de ser una enfermedad cuyos factores de riesgo son en su mayoría prevenibles o modificables.(1)
Existen muchos términos para describir las lesiones vasculares súbitas de las cuales este artículo se centrará en las cerebrales.
El ACV es una patología neurológica relevante en el adulto. Afecta principalmente a la población entre 45 y 65 años y la adulta mayor (mayores de 65 años) y es una de las primeras cinco causas de muerte en América Latina. Se presenta con un cuadro clínico agudo y con una incidencia de mortalidad, en el primer episodio de 20-30%.(2) Aquellos pacientes que lo sobreviven tienen un alto porcentaje de quedar con algún tipo de discapacidad. A nivel mundial su incidencia es de 10 casos por cada 1000 habitantes en menores de 60 años, de 3 a 6 por cada 1000 habitantes y sobre los 65 años se eleva a 50 por 1000 habitantes. En general, la mortalidad es de 100 por cada 100.000 habitantes. En la mayoría de los países corresponde alrededor de un 20-30% de todas las causas de muerte. (3)
¿Qué es un Accidente Cerebrovascular (ACV)?
Es una enfermedad vascular en el parenquima cerebral, que afecta a los vasos sanguíneos que suministran sangre al cerebro, a esta patología también se le conoce como ictus, apoplejía, infarto cerebral, ataque cerebral, embolia o trombosis cerebral. Los dos últimos términos, se refieren a distintas causas del ictus.(4)
Esta enfermedad ocurre cuando los vasos sanguíneos que conducen oxígeno y nutrientes al cerebro se rompen o se ocluyen por una embolia sanguínea o una trombosis. (Figura 1)

Figura 1. Lesiones hemorrágicas y trombóticas
A consecuencia de esta ruptura o bloqueo en la circulación de sangre, parte del cerebro no recibe flujo; se priva de oxígeno y las células cerebrales afectadas no pueden funcionar y mueren en minutosa causa de la Hipoxia. Cuando estas células mueren, la parte del cuerpo controlada por ellas dejan de funcionar. Los efectos devastadores del ACV son generalmente permanentes porque mueren las células cerebrales las cuales no pueden ser reemplazadas por otras.
Fisiopatología
Para cumplir con sus funciones el cerebro requiere que el flujo sanguíneo cerebral (FSC) sea constante y permanente. El FSC es aproximadamente de 65 ml/min/100 gr de tejido pero puede modificarse dependiendo de la rapidez y el grado de obstrucción que sufra el vaso. Si el FSC cae por debajo de 25 ml/m/100 g de tejido cerebral y la circulación se establece a corto plazo, las funciones cerebrales se recuperan; si por el contrario el FSC cae por debajo de 10-12 ml/min/100 g, independientemente del tiempo de duración, se desencadenan los procesos irreversibles del infarto cerebral. En el infarto se producen básicamente dos fenómenos fisiopatológicos, uno de ellos es la hipoxia tisular debido a la obstrucción vascular y el otro son las alteraciones metabólicas de las neuronas debido a la abolición de los procesos enzimáticos. Estas alteraciones metabólicas lesionan la membrana celular permitiendo la brusca entrada de Na+ a la célula, seguido del ingreso de Ca++ y la salida en forma rápida del K+ al medio extracelular.(5) El resultado final es el edema celular irreversible. Los factores que interfieren en la producción del infarto cerebral y en su extensión, modificando el tiempo de aparición de la isquemia son:
1. La rapidez con que se produce la obstrucción (si es gradual da tiempo para que se abran las colaterales).
La ruptura de un vaso sanguineo cerebral produce una EVC hemorrágica.
La trombósis se produce cuando un cuágulo bloquea una arteria cerebral.
2. La hipotensión arterial la cual actúa negativamente para que se abran las colaterales
3. La hipoxia e hipercapnia que tienen efectos dañinos
4. Las anomalías anatómicas en la circulación cerebral
5. Las obstrucciones vasculares previas y las alteraciones en la osmolaridad de la sangre.(5)
Tipos de accidentes cerebrovasculares
Hay cuatro tipos de ACV: dos causados por oclusiones y dos por sangrado o hemorragias. La trombosis y el embolismo cerebral son los más comunes, ocurren en 70-80 % de todos los ACV. Estos son causados por coágulos o partículas que ocluyen una arteria. La hemorragia cerebral subaracnoidea es causada por la ruptura de vasos sanguíneos. Estos eventos tienen un alto porcentaje de fatalidad, más que aquellos generados por oclusiones.
La trombosis cerebral: es el tipo más común de ACV, ocurre cuando el coágulo de sangre, (trombo) bloquea el flujo sanguíneo en una arteria que irriga al cerebro. El coágulo se genera habitualmente en arterias que presentan arterioesclerosis.
Una característica de los ACV trombóticos es que habitualmente ocurren en la noche o primeras horas de la ma-ñana. Otros que a menudo son precedidos por Ataques Isquémicos Transitorios (AIT).
La embolia cerebral se produce cuando un coágulo (émbolo) u otras partículas que circulan por las arterias, generalmente provenientes del corazón, impactan en el cerebro bloqueando el flujo sanguíneo.
La causa más común de embolia es la presencia de coágulos que migran desde el corazón. Estos se forman durante la fibrilación auricular, una arritmia que se genera en las cámaras pequeñas del corazón, las aurículas, que “tiemblan” en vez de contraerse efectivamente, evitando que la sangre sea bombeada totalmente fuera de ellas, provocando estasis o estancamiento de la circulación en esa zona del corazón. El ACV ocurre cuando los coágulos generados por este mecanismo ingresan a la circulación y migran hacia el cerebro, impactando y ocluyendo a las pequeñas arterias de esa región. (6)
El ACV hemorrágico, llamado comúnmente derrame o hemorragia cerebral, se produce cuando una arteria en el cerebro se rompe dejando salir la sangre hacia el intersticio (hemorragia subaracnoidea). Generalmente se debe a la presencia de un vaso sanguíneo lesionado, debilitado o defectuoso o a un traumatismo craneano.
Otro tipo de ACV ocurre cuando una arteria defectuosa se rompe en el cerebro inundando el tejido con sangre. Esto es una hemorragia dentro del tejido cerebral en sí y se denomina intraparenquimatosa (dentro del parénquima o tejido cerebral).
La hemorragia (pérdida de sangre) en el cerebro puede ser causada por un traumatismo en la cabeza, una ruptura de un aneurisma, que es una arteria con dilataciones similares a bolsas llenas de sangre con paredes débiles a menudo causadas o erosionadas por la hipertensión arterial. Los aneurismas son siempre peligrosos pues si se rompen en el cerebro se produce un ACV hemorrágico o malformaciones arteriovenosas.
Cuando ocurre una hemorragia subaracnoidea la pérdida de sangre en forma constante perjudica la función de las células cerebrales. Además, la sangre acumulada perdida por la arteria puede comprimir y aumentar la presión del tejido cerebral interfiriendo así en sus funciones. Síntomas leves o severos pueden resultar de acuerdo con la cantidad de presión generada.
La cantidad de sangrado determina la severidad de la hemorragia cerebral. En muchos casos el paciente con hemorragia cerebral muere por aumento de presión de las células cerebrales. Los que sobreviven a la hemorragia cerebral, sin embargo, tienden a recuperar más que aquellos que tienen ACV isquémico. La razón de esto es que cuando se ocluye un vaso, parte del cerebro muere. Pero cuando se rompe un vaso la presión de la sangre comprime el cerebro, si el paciente sobrevive, la presión gradualmente se normaliza y el cerebro puede recuperar sus funciones.
Sintomatología
El ACV se define como un síndrome clínico caracterizado por signos y síntomas neurológicos que bien pueden ser focales (como ocurre en la mayoría de los casos) o difusos (como sucede por ejemplo en la hemorragia subaracnoidea donde lo único que hay es un compromiso de conciencia). Lo característico es la afectación de un área determinada, que puede conllevar desde afasias hasta un déficit motor o sensitivo. El compromiso vascular puede ser causado por obstrucción o disminución del flujo sanguíneo resultando desde una isquemia hasta el infarto cerebral, o bien, por ruptura de la arteria dando origen a una hemorragia.(7)
Todos los síntomas del accidente cerebrovascular aparecen repentinamente y a menudo hay más de un síntoma al mismo tiempo. Por lo tanto, el accidente cerebrovascular puede distinguirse de otras causas de mareos o dolores de cabeza. Los siguientes síntomas pueden indicar que ha ocurrido un accidente cerebrovascular y que se necesita inmediata atención médica:
• Alteración del estado de conciencia: estupor, coma, confusión, agitación, convulsiones
• Falta de sensación o debilidad repentina en la cara, el brazo, o la pierna, especialmente en un lado del cuerpo, sensación de adormecimiento, incoordinación facial o asimetría, debilidad, parálisis o perdida sensorial
• Confusión repentina, o problema al hablar o comprender lo que se habla, afasia, disartria o otras alteraciones cognitivas
• Problema repentino en ver por uno o por ambos ojos, pérdida parcial de la visión de campos visuales
• Problema repentino al caminar, mareos, pérdida de equilibrio o de coordinación
• Dolor de cabeza severo repentino sin causa conocida
• En situaciones más severas existe la pérdida de control de esfínteres
• Vértigo, diplopía (visión doble), hipoacusia (disminución de la audición), náuseas, vómito, pérdida del equilibrio, foto y fonofobia.
Factores de Riesgo
Muchos de los factores identificados no pueden controlarse como son la edad avanzada, antecedentes familiares, ACV previo, raza y sexo, pero otros pueden modificarse, tratarse o controlarse.(8)
Estos factores se clasifican de acuerdo con su susceptibilidad o posibilidad de ser modificados de acuerdo con los programas de prevención que el equipo de salud haya planeado realizar.
1. Factores de riesgo modificables, (tabla 1) donde la intervención oportuna puede hacer que el mismo desaparezca o disminuya mejorando el pronóstico de riesgo del paciente.
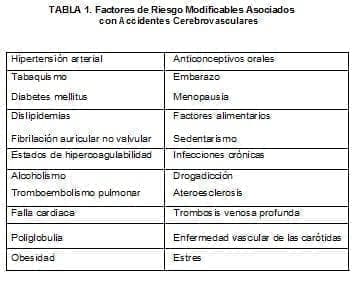 <
<
2. Factores de riesgo no modificables, (tabla2 ) los cuales no son susceptibles de intervención alguna.

Factores no modificables
1. Edad avanzada: el riesgo de tener un ACV se incrementa a más del doble por cada década de vida después de los 55 años.
2. Sexo: la incidencia y prevalencia son iguales en hombres y mujeres, más de la mitad de muertes por ACV ocurre en mujeres.
3. Herencia (historia familiar) y raza: el riesgo de sufrir un ACV es mayor en personas que tienen historia familiar de ACV. Los afroamericanos tienen mayor riesgo de muerte e incapacidad generada por ACV que los blancos, en parte porque tienen mayor incidencia de hipertensión arterial y diabetes. Los asiáticos y los hispanos también tienen mayor riesgo.
4. ACV previo: El riesgo de repetir un ACV es mayor que en aquellas personas que no lo han padecido.
Factores modificables
1. Hipertensión arterial (HTA): se considera HTA en adultos cuando la presión sistólica es de 140 mm Hg o mayor y/o presión diastólica de 90 mm Hg o mayor, mantenida durante un período de tiempo. Este es el factor de riesgo más importante para ACV. Muchos pacientes han alcanzado y mantenido un tratamiento antihipertensivo efectivo, esta es la razón de la disminución acelerada en el porcentaje de muertes por ACV.
2 Tabaquismo: en años recientes los estudios han demostrado que fumar es un importante factor de riesgo de sufrir un ACV. La nicotina y el monóxido de carbono del cigarrillo daña el sistema cardiovascular de muchas maneras.
3. Diabetes mellitus: es un factor de riesgo independiente de sufrir un ACV y se correlaciona fuertemente con la HTA. Aún con un tratamiento adecuado de la diabetes, los pacientes tienen mayor riesgo de sufrir un ACV. Los pacientes diabéticos a menudo tienen altos niveles de colesterol y sobrepeso, incrementando este riesgo aún más.
4. Enfermedad vascular de las carótidas: la enfermedad vascular periférica es el estrechamiento de las arterias que repercute sobre los músculos de los brazos o las piernas y es causada también por arterioesclerosis. Las arterias carotídeas en el cuello aportan la sangre que llega al cerebro. El daño de una arteria carotídea puede generar un soplo que es escuchado con el estetoscopio. Las personas con enfermedad vascular periférica tiene alto riesgo de padecer enfermedad carotídea que aumenta el riesgo de ACV.
5. Enfermedad cardíaca: las personas con patologías cardíacas tienen más de dos veces el riesgo de tener un ACV. La fibrilación auricular (la rápida e irregular contracción de las cámaras auriculares) aumenta en particular el riesgo de ACV. El ataque cardíaco es también la mayor causa de muerte en pacientes que sobreviven de un ACV.
6. Accidente Isquémico Transitorio (AIT): son “mini ACV” que generan síntomas transitorios de ACV pero no dejan daño. Estos son fuertes predictores de ACV. Las personas que tienen uno o más AIT tienen casi 10 veces más posibilidades de sufrir un ACV que las personas del mismo sexo y edad que no lo sufren.
7. Poliglobulia: un moderado o marcado incremento en la concentración de glóbulos rojos es un factor de riesgo para presentar un ACV. La razón es que la mayor cantidad de células sanguíneas aumentan la viscosidad de la sangre y hacen más probable la embolia.
Otros factores de riesgo de ACV
• Factores socioeconómicos: hay evidencia que las personas con bajos ingresos y niveles de educación tienen un alto riesgo de sufrir un ACV.
• Excesiva ingesta de alcohol: la excesiva ingesta de alcohol hasta la embriaguez pueden derivar en ACV al igual que puede incrementar la presión arterial, contribuir a la obesidad, elevación de triglicéridos, cáncer y otras enfermedades y causa de insuficiencia cardíaca.
• Ciertas drogas: el abuso de ciertas drogas endovenosas puede derivar en un ACV por embolia. La cocaína endovenosa ha sido directamente relacionada con el ACV, ataques cardíacos y una amplia variedad de otras complicaciones. Muchos de estos eventos son fatales, aún en las primeras instancias del consumo de cocaína.
Otros factores incrementan el riesgo de enfermedad cardíaca e indirectamente el riesgo de ACV:
• Hipertensión arterial, Hiperlipidemias: un nivel elevado de colesterol total en sangre (240mg/dl o más) es un factor de riesgo mayor para enfermedad cardíaca y aumenta el riesgo de ACV. Recientes estudios demostraron que personas con enfermedad coronaria previa, reciente ACV o AIT, altos niveles (más de 100 mg/dl) de colesterol LDL (malo), incrementan directamente el riesgo de ACV. Altos niveles (35 mg/dl) de colesterol HDL (bueno), baja el riesgo de tener una enfermedad cardíaca o ACV. El individuo con bajo nivel de colesterol HDL (menos de 35 mg/dl) tiene mayor riesgo de un ACV o enfermedad coronaria.
• Inactividad física: la inactividad física incrementa el riesgo de enfermedad cardíaca, que a su vez aumenta el riesgo de ACV. La actividad física regular ayuda a reducir el riesgo de enfermedad cardíaca o ACV. Se pueden lograr beneficios realizando actividad física moderada durante 30 minutos, 4 veces a la semana
• Obesidad o sobrepeso: la grasa se encuentra acumulada especialmente en la cintura, tiene alto riesgo de problemas cardíacos. Esto incluye hipertensión arterial, altos niveles de colesterol y triglicéridos, diabetes, enfermedad cardíaca y ACV. Una cintura de alto riesgo es definida como más de 35 pulgadas en la mujer y 40 pulgadas en el hombre. El sobrepeso es definido como un Índice de Masa Corporal (IMC) igual o mayor de 25. La obesidad es definida como un IMC igual o mayor de 30. Existen tablas que conjugan su peso y su altura y arrojan su IMC. La obesidad y el peso corporal guardan gran relación con los niveles de presión sanguínea, especialmente en las edades tempranas, de tal forma que aún siendo de la tercera edad, un aumento del peso supone un aumento de la TA. La pérdida de peso es más eficaz que el ejercicio físico regular sobre la hipertensión de los obesos. (9)
• Infecciones: recientes infecciones virales y bacterianas pueden actuar con otros factores de riesgo añadiendo un pequeño riesgo de accidente cerebrovascular. El sistema inmunológico responde a la infección aumentando la respuesta inmunológica, aumenta el número de factores de coagulación en la sangre, lo que conduce a un riesgo mayor de accidente cerebro-vascular embólico-isquémico.(10)
• Factores de riesgo genéticos: aunque puede no haber un factor genético único, asociado con los ACV , los genes sí desempeñan un papel importante en la expresión de los factores de riesgo, tales como la hipertensión, la enfermedad cardíaca, la diabetes y las malformaciones vasculares. También es posible que un riesgo mayor de ACV, dentro de una familia se deba a factores ambientales, tales como un estilo de vida sedentario, malos hábitos de alimentación, en vez de deberse a factores hereditarios.
Las malformaciones vasculares que ocasionan un ACV pueden ser el vínculo genético más fuerte de todos los factores de riesgo. Una malformación vascular es un vaso sanguíneo anormalmente formado o un grupo de vasos sanguíneos malformados. Una enfermedad vascular genética llamada CADASIL, que significa “cerebral autosomal dominant arteriopathy”, o en español, arteriopatía cerebral dominante autosomal, con infartos subcorticales y leucoencefalopatía.(11)
Técnicas diagnósticas
Los médicos tienen varias técnicas diagnósticas y herramientas de imágenes para ayudar a diagnosticar la causa de un accidente cerebrovascular con rapidez y exactitud. El primer paso en el diagnóstico es un breve examen neurológico. Cuando un paciente llega a un hospital presentando síntomas de un posible accidente cerebrovascular, un profesional de la salud, usualmente un médico o una enfermera, preguntará al paciente o a un acompañante qué ocurrió, qué observó, y cuándo comenzaron los síntomas. Generalmente, se realizarán pruebas de sangre, un electrocardiograma y exploraciones de tomografía axial computarizada (TAC). En casos más evidentes de causa cardiaca se solicita un ecocardiograma transtorácico.
Una prueba que ayuda a los médicos a juzgar la gravedad de un accidente cerebrovascular es la Escala de Accidente Cerebrovascular de NIH Normalizada, (NIH Stroke Scale), formulada por el Instituto Nacional de Trastornos Neurológicos y Accidente Vasculares (National Institute of Neurological Disorders and Stroke – NINDS). Los profesionales de la salud utilizan dicha escala para medir los déficits neurológicos del paciente pidiéndole que responda a preguntas y realice varias pruebas físicas y mentales. Otras escalas incluyen la Escala de Coma de Glasgow, la Escala de Hunt y Hess, la Escala de Rankin Modificada y el Índice de Barthel. (11)
Diagnosticar la enfermedad cerebrovascular y pronosticar el riesgo de accidente cerebrovascular, llevan a utilizar otros medios diagnósticos como son la angiografía de resonancia magnética y las imágenes de resonancia magnética funcional. Los neurocirujanos utilizan la angiografía de resonancia magnética para detectar la estenosis o bloqueo de las arterias cerebrales dentro del cráneo, trazando un mapa de la sangre que fluye al cerebro. El ultrasonido Doppler Dúplex y la arteriografía son dos técnicas de imágenes diagnósticas utilizadas para decidir si una persona se beneficiaría de un procedimiento quirúrgico llamado endarterectomía carótida. Esta cirugía se utiliza para eliminar depósitos grasos de las arterias carótidas y puede ayudar a evitar un accidente cerebrovascular. El ultrasonido Doppler es una prueba no invasiva, en la que se envían al cuello ondas sonoras por encima de la gama que permite escuchar al oído humano. Los ecos rebotan de la sangre en movimiento y del tejido en la arteria y pueden convertirse en una imagen. El ultrasonido es rápido, no produce dolor, libre de riesgo y relativamente poco costoso en comparación con la angiografía de resonancia magnética y la arteriografía. Pero el ultrasonido no se considera tan exacto como la arteriografía, aun cuando este último tiene su propio riesgo de ocasionar un accidente cerebrovascular. Los beneficios de la arteriografía, en comparación con las técnicas de resonancia magnética y el ultrasonido, son la confiabilidad y la posibilidad de medir la estenosis de las arterias carótidas. Aún así, cada día se están haciendo avances significativos relacionados con las técnicas de imágenes no invasivas.
Programas de Prevención
La constitución Colombiana de 1991 y la Ley 100 de 1993 determinan las bases para definir el sistema integral de seguridad social en salud, orientado a contribuir al mejoramiento de las condiciones de vida de la población mediante la promoción de la salud y la prevención de la enfermedad. La promoción de la salud busca la transformación de los procesos del individuo, en la toma de decisiones para tratar que ellos sean favorables a la calidad de vida y a las posibilidades de salud y busca las decisiones colectivas que incidan en la sociedad. La promoción de la salud es cualquier actividad orientada a alterar herencia genética, la conducta o el ambiente en una dirección positiva, tendiente a mantener la salud o modificar el estilo de vida de las personas para obtener una salud óptima. La prevención de la enfermedad, que es complementaria a lo anterior y se circunscribe a los factores de riesgo que se quieren controlar, para evitar la presencia de contingencias de salud, es decir, reducir la probabilidad de la aparición de una enfermedad específica en un individuo (prevención I); el descubrimiento y tratamiento precoz de los estados sintomáticos leves cuando las interacciones tempranas son más efectivas para disminuir o interrumpir el curso de la enfermedad (prevención II); comprende el diagnóstico precoz, el tratamiento oportuno, el plan educativo, el plan de seguimiento, la rehabilitación de la enfermedad que previene mayores daños, secuelas y muertes evitables (prevención III).(14)
La terapia para prevenir un primer accidente cerebrovascular o evitar accidentes cerebrovasculares recurrentes se basa en el tratamiento de los factores de riesgo subyacentes, tales como la hipertensión, la fibrilación atrial y la diabetes, o prevenir la formación generalizada de coágulos de sangre que pueden ocasionar accidentes cerebrovasculares isquémicos en cada persona, independiente de la presencia de factores de riesgo.
Con la práctica regular de ejercicio físico, ya sea en forma independiente o en programa de gimnasia dirigida (figura 2) las personas con factores de riesgo como dislipidemias, hipertensión, diabetes mellitus, obesidad, estrés y sedentarismo, y la generación de hábitos alimentarios más saludables que pueden incidir sobre el incremento del HDL, se puede obtener un impacto importante sobre los factores de riesgo modificables.

Figura 2. Programa de Gimnasia Terapéutica. Fundación Santa Fe de Bogotá
Para prevenir el accidente cerebro vascular es primordial actuar sobre los cinco factores de riesgo mayores:
1 El tabaco
2 El estrés
3 La actividad física
4 El alcohol
5 La alimentación.
Estos factores pueden ser desencadenantes de las causas principales de ACV, como es la Hipertensión Arterial (HTA) y la Hipercolesterolemia.
Entre los factores ligados al modo de vida se destaca el tabaquismo, debido a que los fumadores tienen tres veces más posibilidades de tener un ACV que los no fumadores y los grandes fumadores 4 a 5 veces más la posibilidad de tener un ACV que los pequeños fumadores.
El consumo de alcohol ligero o moderado (uno o dos vasos diarios de vino tinto con las comidas) puede tener un efecto benéfico sobre el riesgo de ACV, por la acción antioxidante de los flavonoides. Un consumo mayor de alcohol debe evitarse porque puede tener un efecto inverso y originar otros problemas de salud.
Los programas de prevención deben ser desarrollados por un grupo interdisciplinario y ejecutados por personal comprometido, el profesional de enfermería debe velar por que el programa cumpla con los objetivos formulados en la creación de estos grupos de trabajo. La organización de clínicas para manejo y control de factores de riesgo en patologías crónicas van a disminuir en gran porcentaje las discapacidades ocasionadas por un ACV; entre las acciones que la enfermera debe dirigir en un programa de prevención de accidentes cerebro vasculares se encuentran:
• Actividad física: el ejercicio regular reduce el riesgo de accidente vascular cerebral, si bien debe ser moderado y de acuerdo a la edad, sexo, y capacidades del paciente, no es el efecto protector, es probablemente debido a los efectos benéficos del ejercicio sobre la hipertensión arterial, diabetes mellitus, metabolismo de los ácidos grasos, y la obesidad entre otras acciones. Es recomendable efectuar una actividad de intensidad moderada, una pequeña marcha por ejemplo, durante treinta minutos o menos, cinco días por semana, esta regularidad es mejor que un ejercicio violento esporádico.(11)
• Alimentación: los factores nutricionales pueden jugar un rol en el riesgo de ACV. Por ejemplo, el consumo de sodio está asociado con la hipertensión arterial. La carencia de ácido fólico, de vitaminas B6 y B12 puede acompañar un riesgo acrecentado de ACV. Las frutas y legumbres pueden, gracias a su efecto antioxidante y a su contenido de potasio, tener un efecto favorable. Por contribuir a la prevención de ACV y de otros problemas vasculares, es recomen-dable limitar los aportes de lípidos en los alimentos, sobre todo las grasas saturadas, a menos de 30% de los aportes energéticos totales y con el colesterol a menos de 10% de estos aportes, por lo que se recomienda consumir frutas y legumbres al menos cinco veces por día.
La hipertensión arterial es un factor de riesgo de ACV con la prevalencia más elevada y que es el más fácil de modificar. Todas las personas con HTA deben ser tratadas por médicos e instaurarse un programa de prevención y seguimiento. En los pacientes adultos mayores la hipertensión aislada limitada, es aquella en que solamente el valor superior está un poco elevado, debe ser tratada para evitar el ACV o accidentes cardiovasculares. Deben ser controlados por nutrición, realizar programas educativos de acuerdo a las capacidades del individuo. Realizar consulta de enfermería verificando la adherencia a las recomendaciones y al tratamiento.
• Control del tabaquismo: se estima que en el 2020 será el principal factor de muertes globales a nivel mundial,
• El control de la tensión arterial:en el paciente hipertenso, disminuye la incidencia de ACV. El control de la administración de medicamentos antihipertensivos, seguimiento controlado, medición de la adherencia al tratamiento
• Disminuir los niveles de colesterol: con dietas bajas en grasa, y favorecer el consumo de ácidos grasos omega3
• Limitar la ingesta de alcohol.
Los factores de riesgo que inciden en el ACV pueden ser modificados por el personal de enfermería, y son un llamado de atención para cambiar de actitud con respecto al paciente, haciendo énfasis en los programas de prevención.
El éxito del tratamiento depende de:
• El compromiso del personal de salud, cumplir y hacer cumplir los programas de prevención y control de factores de riesgo
• La administración de medicamentos como:
Terapia antiplaquetaria diariamente A.S.A, Copidrogel, Ticlopidina
– El uso de heparina como terapia antitrombótica en pacientes que han tenido AIT
– En pacientes con terapia a largo plazo se prefiere el uso de Warfarinab manejando el I.N.R < 3,0
• La magnitud del daño que haya producido el ACV
• La destreza del equipo de rehabilitación para involucrar a la familia, al individuo, y al cuidador con el plan de cuidados
• El estado de ánimo del paciente para desarrollar mecanismos para lograr la adherencia al programa de prevención de factores de riesgo
• El apoyo que reciba de familiares, amigos y control del entorno social donde se desarrolla el individuo.
• Dar a conocer los avances de los pacientes, de los grupos, las clínicas y organizaciones que trabajan en beneficio del control de los factores de riesgo.
• Promover la investigación en este campo, para que se formulen nuevas hipótesis y se ponga en práctica el control de estos factores de riesgo y de igual forma mejorar las condiciones de vida de los individuos que padecen lesiones discapacitantes por un ACV.
• Quiero terminar esta revisión no con una frase de cajón si no con una gran reflexión “QUERER ES PODER, PREVENGAMOS”.
Referencias Bibliográficas
1. www.cardiorosario.org.ar/publico.index. Qué debe saber usted acerca del accidente cerebrovascular.
2. National Institute of Neurological Disorders and Stroke. Accidente cerebrovascular: Esperanza en la Investigación. www.ninds.nih.gov/health.and.medical. Revisado sep 16, 2002.
3. Arauz-Góngora A. Prevención de eventos embólicos cerebrales en pacientes con fibrilación auricular no valvular. Arch Neurocien (Mex) 3 (3):135-139, 1998.
4. Bagilet D, Lujan S, Diab M, Biancardi H. Factores de riesgo en pacientes con accidentes cerebrovasculares. www.sati.org.ar/revista/14/v14na-1html
5. National Institutu of Neurological Disordersh and Stroke.Accidende cerebrovascular: Esperanza en la Investigación.
6. National Institute of Neurological Disorders and Stroke – Previniendo la Apoplejía (Preventing Stroke) -U.S. Department of Health and Human Services -Public Health Service-2001.
7. Bayona H, Toro J. Enfermedad cerebro vascular. Guías de manejo Basadas en la evidencia. Fundación Santa Fe de Bogotá. 2001.
8. Preventing Ischemic Stroke in patients with prior stroke and transiet Ischemic Attack. Stroke 30, 1999.
9. Alcantara P, Sánchez M. Estimación del Riesgo de Accidente cardiovascular de los asistentes a un programa regular de acti- vidad física para ancianos. Revista Digital, Buenos Aires A.8 Nº 51 Agosto 2002.
10. Albers Gw, Hart RG, Lutsep HL. A Supple- ment to the guidelines for the manage- ment of transiet Ischemic Attacks. Stroke 1999; 30:2502- 2511.
11. Preventing ischemic stroke en patients with prior stroke an transiet ischemic attack. Stroke 1999; 30:1991- 1994
12. Circulation. Hipercolesterolemia y riesgo de accidente cerebrovascular 185-188. 216-223. 1999.
13. Castillo C, De Olivera P, Hernández A, León J. Factores de riesgo asociados al accidente cerebro vascular. Venezuela 1999-2000
14. Tejada E, Herrera J, Moreno C. Identifica- ción temprana del riesgo cardiovascular por pruebas con filtro de labora torio. Universidad del Valle, Cali, Colombia. Revista Colombia Médica 2000; 31(3).
15. Rodríguez AR. Rehabilitación del acciden- te cerebrovascular. Servicio de rehabilitacion y medicina física. Hospital montece- lo, Pontevedra. Marzo 31, 2000.

