Manejo Inicial del Trauma
Adriana Cordero Suárez*
* Enfermera del Departamento de Urgencias.
Fundación Santa Fe de Bogotá Correspondencia:
enfermeria@fsfb.org.co
Aspectos Generales
Es una función realizada por un equipo multidisciplinario y desarrollada en un ambiente sistemático y definido. Toda persona que ingresa a un Servicio de Urgencias se debe considerar portadora potencial de enfermedades transmisibles, por lo que es perentorio practicar medidas de protección y de bioseguridad como son:(1)
• Uso obligatorio de guantes, mascarilla, gorro, anteojos y ropa impermeable.
• Manejo cuidadoso de elementos cortopunzantes.
• Manipulación adecuada de secreciones, líquidos y lesiones.
• Lavado de manos antes y después del contacto con pacientes.
• Seguridad física: uso de barandas en las camillas, especialmente con pacientes inconscientes o agitados.
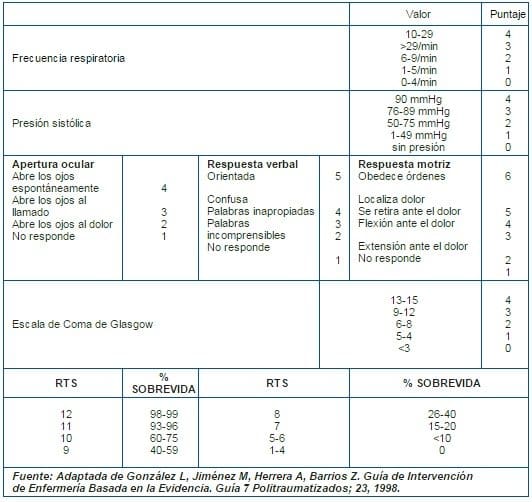
Para determinar la severidad del trauma y definir el tratamiento y asignación de recursos se usa la Escala Revisada de Trauma (RTS), la cual utiliza parámetros fisiológicos para la evaluación del estado del paciente. (Tabla 1)
Tabla 1. Escala Revisada de Trauma (RTS)
La atención de enfermería va orientada al cuidado rápido y apropiado durante la resucitación inicial y estabilización del paciente politraumatizado, para ello se han utilizado los diagnósticos aprobados por la NANDA(2 ) los cuales proporcionan la base para seleccionar las acciones de enfermería que se ajusten a las necesidades requeridas para su recuperación y prevención de las complicaciones.(3-4 )
Valoración del Paciente
Para determinar la atención de enfermería encaminada al manejo inicial del paciente politraumatizado es necesario realizar una valoración en forma rápida y ordenada que incluya la revisión primaria y secundaria establecida por el Comité de Trauma del Colegio Americano de Cirujanos.(5 )
Revisión Primaria
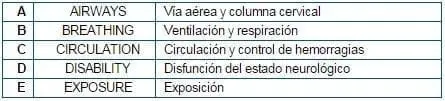
El objetivo de la revisión primaria es identificar las situaciones que amenazan la vida e iniciar su tratamiento de acuerdo con el ABC del Trauma.
Idealmente se debe realizar en los primeros 3 – 5 minutos de la llegada del paciente.
Vía Aérea y Columna Cervical
Cualquier compromiso del estado de conciencia debe atribuirse a hipoxemia por compromiso de la vía aérea.
Evaluación: si hay obstrucción de la vía aérea superior parcial el paciente presenta tos, estridor, sibilancias, retracciones musculares intercostales, aleteo nasal, respiración con ronquidos. Si hay obstrucción total de la vía aérea superior, presenta ansiedad, pánico, ausencia de murmullo vesicular, incapacidad para hablar o toser, diaforesis, taquicardia, cianosis.
Atención de enfermería
Diagnósticos de Enfermería:
• Alteración de la función respiratoria
• Alteración de la permeabilidad de la vía aérea.
Relacionados con:
• Disminución del oxígeno en el aire inspirado
• Afección neuromuscular o posición inadecuada
• Presencia de cuerpo extraño
• Compresión externa
• Trauma.
Acciones de enfermería: van encaminadas a despejar la vía aérea disminuyendo el riesgo de sufrir daño cerebral irreversible y la protección del cuello.
• Levantar el mentón con tracción de la mandíbula sin hiperextender el cuello, revisar la boca y extraer cuerpos extraños
• Colocar la cánula orofaríngea
• Colocar el collar de Philadelphia
• Aspirar secreciones
• Administrar oxígeno al 100%.
• Si el paciente continúa apneico o hipóxico: intubación oro o nasotraqueal. Verificar la posición del tubo auscultando los campos pulmonares y observando la expansión torácica. Fijar el tubo
• En caso de que no se pueda intubar: punción cricotiroidea (aguja 14 o 16)
• Cricotiroidotomía.
Ventilación y Respiración
Cualquier compromiso del estado de conciencia debe atribuirse a hipercapnia por compromiso ventilatorio.
Evaluación:
• Una vez asegurada la vía aérea se debe confirmar que la persona esté en condiciones de ventilar adecuadamente, para ello ausculte la presencia del murmullo vesicular en ambos campos pulmonares, observe cualquier síntoma de inestabilidad respiratoria (dificultad respiratoria, respiración ruidosa, estridor, taquipnea, cianosis y disminución de la movilidad torácica).
• Signos de neumotórax a tensión: ausencia de murmullo vesicular del lado afectado, hiper resonancia, dificultad respiratoria, agitación psicomotriz, cianosis, aleteo nasal, taquicardia, hipotensión, sudoración, ingurgitación de venas yugulares y desviación de la tráquea del lado no afectado.
• Signos de neumotórax abierto: observe si hay herida abierta en el pecho con salida de burbujas de sangre alrededor del sitio de la lesión. Verificar si hay disnea, dolor y ansiedad.
• Signos de tórax inestable: asimetría y movimiento no coordinado durante la respiración (respiración paradójica), dolor severo, disnea, disminución de la expansibilidad pulmonar, respiración rápida y superficial, cianosis.
Atención de enfermería
Diagnósticos de Enfermería:
• Alteración del intercambio gaseoso
• Alteración de la ventilación: hipoventilación alveolar
Relacionados con:
• Obstrucción mecánica
• Estructura anatómica alterada (lesión de médula cervical, hemo-neumotórax, tórax inestable, contusión pulmonar).
Diagnóstico de Enfermería:
• Déficit de la oxigenación tisular.
Relacionado con:
• Aumento de la demanda de oxígeno y disminución de aportes.
Acciones de enfermería:
• Descubrir el tórax de la persona (respetando su intimidad): controlar la frecuencia respiratoria. Observar la presencia de tiraje y simetría en la expansibilidad torácica
• Verificar la permeabilidad de la vía aérea
• Si no hay respiración espontánea iniciar reanimación básica y avanzada
• Administrar oxígeno si hay respiración espontánea
• Colocar al paciente en posición cómoda (para disminuir el dolor si lo tiene)
• Detectar cualquier signo de neumotórax a tensión, neumotórax abierto o tórax inestable.
• Si observa signos de neumotórax a tensión, preparar al paciente para que se le realice punción pleural en el segundo espacio intercostal con línea media clavicular
• En presencia de heridas, valorarlas y cubrirlas inicialmente con apósitos estériles.
Circulación y Control de la Hemorragia
Al disminuir agudamente el volumen sanguíneo, se disminuye la perfusión de los órganos comprometiendo su vitalidad. En este momento cualquier compromiso del estado de conciencia debe atribuirse a la mala perfusión cerebral por shock.
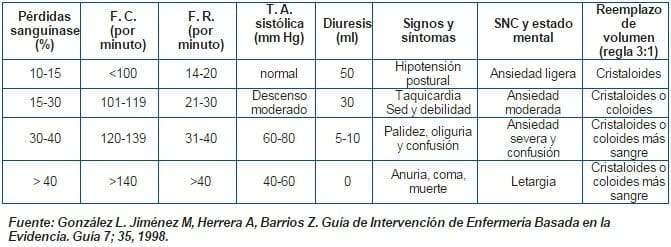
En situaciones no complicadas hay una respuesta gradual a la hemorragia que permite clasificar a las personas politraumatizadas en cuatro grupos diferentes, teniendo en cuenta las pérdidas sanguíneas, signos vitales, diuresis, síntomas generales y el estado mental del paciente. De acuerdo con ello, se debe iniciar el reemplazo del volumen perdido utilizando la regla de 3:1 (300 ml de líquidos endovenosos por cada 100 ml de pérdida de sangre). (Tabla 2)
Tabla 2. Estimación de las Pérdidas Sanguíneas de Acuerdo con la Presentación Inicial de la Persona Afectada.
Además de producirse shock por causa hemorrágica se debe buscar la etiología cardiaca en traumatismos torácicos o sospechar patología neurogénica en caso de lesiones medulares extensas.
En la valoración del estado circulatorio se deben tener en cuenta cuatro aspectos:
• Estado de conciencia
• Control de pulso y presión arterial
• Llenado capilar
• Coloración de la piel.
Atención de enfermería
Diagnóstico de Enfermería:
• Alteración de la perfusión tisular cerebral, cardíaco pulmonar y renal.
Relacionado con:
• Traumatismo o compresión de vasos sanguíneos
• Hipotensión
• Respuesta simpática por estrés ( vasoespasmo ) o vasoconstricción.
Diagnóstico de Enfermería:
• Riesgo de disminución del gasto cardíaco.
Relacionado con:
• Disminución en la precarga secundaria a sangrado.
Acciones de enfermería:
• Valorar el estado de conciencia (puede verse afectada por disminución de volumen sanguíneo cerebral, por lo cual disminuye su perfusión tisular)
• Control del pulso y tensión arterial
• Valorar el llenado capilar
• Valorar la coloración de la piel y la temperatura (control de temperatura y evitar hipotermia: colocación de cobija, evitar zonas de exposición por tiempo prolongado, administrar líquidos endovenosos tibios, evitar que el paciente permanezca mucho tiempo húmedo)
• Reponer la volemia: canalizar dos venas periféricas con catéteres cortos y gruesos (calibre 14 o 16 Ga)
• Tomar muestras de sangre para hematocrito, hemoglobina, hemoclasificación, y reservar sangre. Si se requiere transfusión sanguínea debe pedirse autorización al paciente (si su estado de conciencia lo permite) o al familiar, respetando sus decisiones y creencias religiosas.
• Administrar lactato de Ringer o solución salina normal. El lactato es una excelente solución cristaloide por que es isotónica y posee igual composición que el líquido extracelular. La dosis inicial en bolo para cualquier adulto (no anciano) es de 2000 ml y de 20 – 40 ml/kg para niños.
• En caso de hemorragia externa presionar directamente sobre el sitio sangrante con una compresa, apósito estéril o vendaje compresivo.
• Monitorizar al paciente
• Detectar e informar las alteraciones ácido-básicas: una perfusión inadecuada da origen a alcalosis respiratoria que progresivamente evoluciona a acidosis metabólica
• Colocar sonda vesical y controlar estrictamente el balance de líquidos administrados y eliminados.
Disfunción del estado neurológico
Debe ser un examen rápido y preciso con el fin de establecer el estado de conciencia, tamaño y reacción pupilar que permita valorar el compromiso neurológico de la persona.
Un buen método para describir el nivel de conciencia es utilizar la siguiente nemotecnia:
A Estado de Alerta
V Responde a estímulos Verbales
D Responde a estímulos Dolorosos
I Inconsciente.
En este momento cualquier compromiso del estado de conciencia debe atribuirse a algún tipo de lesión intracraneana. Se enfatiza que la reanimación óptima de la “D” está dada por una reanimación óptima del “A-B-C” ya que esto garantiza oxigenación y perfusión adecuada del cerebro lesionado.
Atención de enfermería
Diagnóstico de Enfermería:
• Alteración del estado de conciencia.
Relacionado con:
• Disminución de la perfusión tisular cerebral secundaria a sangrado, vasoespasmo o vasoconstricción.
Diagnóstico de Enfermería:
• Alteración del patrón cognoscitivo y percepción sensorial.
Relacionado con:
• Aumento de la presión intracraneana secundario a trauma cráneo encefálico, trauma cervical o medular.
Acciones de enfermería:
• Valorar el estado de conciencia. En caso de lesión cefálica comprobada o sospechosa se busca minuciosamente el cambio de la respuesta conductual, así como de los reflejos del tallo cerebral y espinales.
• Observar el diámetro pupilar y la presencia o no de anisocoria: esto orienta el diagnóstico y localización del daño cerebral.
• Evaluar el reflejo fotomotor: su ausencia se asocia con gran daño y compromiso del núcleo de Edinger Westphal que inerva el músculo esfínter de la pupila.
• Valorar otros signos que hacen sospechar diferentes daños cerebrales:
• Signo de Battle: equimosis detrás de la oreja en caso de fractura del cráneo
• Presencia de convulsiones en caso de contusiones, hemorragia epidural o intracraneana
• Hemorragia ótica: fractura de base de cráneo, ruptura de la membrana del tímpano, lesiones vitales del encéfalo
• Signos de hipertensión intracraneana: hipertensión arterial, bradicardia, bradipnea progresiva, anisocoria, inquietud, cefalea acompañada de alteraciones de la conciencia.
• Hipertermia: lesión del hipotálamo o del tallo cerebral.
• Cuidados del paciente con hipertensión intracraneana:
• Control del estado de conciencia.
• Evitar actividades que aumenten la presión intracraneana (maniobras de Valsalba, tos, esfuerzo, etc.)
• Mantener cabecera a 30º, paciente en decúbito dorsal
• Vigilar gases arteriales (la hiperventilación conlleva alcalosis respiratoria, produce vasoconstricción cerebral y disminuye el riego sanguíneo).
• Evitar la sobrehidratación.
• Preparar el paciente para cirugía.
Exposición y Protección Contra la Hipotermia
Desvestir al paciente para facilitar el examen y su completa valoración, pero una vez terminado el procedimiento es importante cubrirlo para evitar la pérdida de calor corporal.
El paciente hipotérmico puede presentar depresión de todas sus funciones al extremo de parecer muerto e irrecuperable.
Algunos de estos pacientes pueden recuperarse reanimándolos de manera continua mientras se “recalienta”, de manera que: ningún paciente frío y “muerto” está muerto hasta cuando se caliente y siga muerto.
Atención de enfermería
Diagnóstico de Enfermería:
• Riesgo de alteración de la temperatura corporal.
Relacionado con:
• Exposición prolongada al medio ambiente.
Acciones de enfermería:
• Desvestir por completo el paciente.
En general es preferible retirar la ropa cortándola para minimizar los movimientos del paciente. No exponer innecesariamente a la persona, para ello cubrir cada área valorada.
• Se examina por completo por la cara anterior y posterior. Movilizar a la persona en bloque, especialmente cuando se sospeche o haya lesión en columna.
• Administrar líquidos endovenosos tibios.
• Evitar mantener al paciente húmedo (con sangre o algún tipo de secreción).
Para ello, cambiar de sábanas y/o de camilla cuantas veces sea necesario.
Revisión Secundaria
En esta fase se deben detectar y manejar todos los problemas adicionales del paciente.
Monitoria
Se emplean los recursos disponibles para vigilar y controlar las funciones vitales del paciente: tensión aretrial, función cardíaca, ritmo cardíaco, pulsoximetría, frecuencia respiratoria (en algunos casos).
Anamnesis
Se averiguan datos sobre el mecanismo del trauma, tiempo de evolución, cantidad de sangrado en la escena del trauma y durante el traslado, auxilio recibido antes de llegar al departamento de urgencias.
Se averiguan los antecedentes de importancia, de acuerdo con la nemotecnia
AMPUE:
A Alergias (a medicamentos)
M Medicamentos (que ha recibido y que toma de rutina)
P Patológicos (enfermedades que pueden comprometer o complicar el estado del paciente)
U Última ingesta (en caso de requerir cirugía)
E Eventos intervensionistas (algunos pacientes sufren accidentes luego de presentar otros eventos como, cirugías, diálisis, etc.)
Examen físico detallado de cabeza a extremidades
Se examina de manera sistémica y minuciosa todo el paciente en busca de lesiones adicionales a las detectadas durante la revisión primaria.
Se corrigen los problemas detectados incluyendo alineación e inmovilización de las extremidades, limpieza y cobertura de heridas abiertas, etc. No olvide el control del dolor.
Estudios diagnósticos adicionales
Tomar radiografía de columna cervical, tórax y pelvis, determinar la necesidad de TAC de cráneo, otras radiografías (extremidades), ecografía o TAC de tórax o abdomen según el caso.
Atención de enfermería
Diagnóstico de Enfermería:
• Alteración de la integridad de la piel.
Relacionado con:
• Heridas
• Quemaduras.
Acciones de Enfermería:
• Realizar evaluación de la herida (evolución y signos de infección)
• Mantener la piel limpia y seca
• Proporcionar tratamiento de la herida (curación y cambio de apósitos)
• Realizar masajes y cambios de posición.
Diagnóstico de Enfermería:
• Alteración del patrón de actividad
–ejercicio.
Relacionado con:
• Dolor o molestia
• Trastorno neuromuscular
• Trastorno musculoesquelético (fracturas).
Acciones de Enfermería:
• Proporcionar reposo y soporte de las articulaciones con afección aguda para estabilizar y reducir el estrés sobre la articulación y ayudar a la relajación muscular
• Enseñar al paciente el manejo y los cuidados de las inmovilizaciones (férulas de yeso)
• Enseñar al paciente la forma de usar la relajación progresiva (respiración profunda) como un complemento de los analgésicos
• Administrar analgésicos
• Colaborarle al paciente para su propia movilización y hacerlo partícipe de ello.
Diagnóstico de Enfermería:
• Riesgo de infección.
Relacionado con:
• Múltiples heridas
• Procedimientos invasivos.
Acciones de Enfermería:
• Utilizar las normas de bioseguridad
• Uso de técnica aséptica en todos los procedimientos.
• Administrar la vacuna antitetánica y antibióticos.
• Cuidados con las heridas (curación, mantenerlas limpias y secas, etc.)
• Vigilar signos de infección: taquicardia, hipertermia, cambios locales, control de cuadro hemático.
Diagnóstico de Enfermería:
• Alteración del patrón cognoscitivo
– perceptual.
Relacionado con:
• Dolor.
Acciones de Enfermería:
• Administrar analgésicos.
• Evaluar e informar al médico la efectividad de los medicamentos
• Proporcionar información (al paciente y al familiar) sobre diversas estrategias para aumentar el alivio del dolor (relajación, etc.).
Referencias Bibliográficas
1. González L, Jiménez M, Herrera A, Barrios Z. Guía de Intervención en Enfermería Basada en la Evidencia Científica. Guía 7 Politraumatizados. 1a. Ed. Bogotá. Instituto de Seguros Sociales y ACOFAEN; 1998.
2. Kim M, McFarland G, McLane A. Diagnóstico en enfermería. 1a Ed. España; 1994.
3. Strange J. Shock Trauma Care Plans. Pennsylvania. Springhouse Corporation; 1987.
4. Jiménez M. Principales problemas del paciente politraumatizado. Congreso de Trauma. Hospital Militar Central; 1999.
5. Comité de Trauma. Colegio Americano de Cirujanos. Manual del Curso Avanzado de Apoyo Vital en Trauma. 5a Ed. Chicago; 1994.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO