Introducción – Pacientes con arritmias cardíacas
Una arritmia es una alteración en el ritmo normal de los latidos cardiacos(1), que puede tener una repercusión hemodinámica y poner en peligro la vida del paciente, lo cual exige que se implementen diversas estrategias terapéuticas rápidas que encaminadas a su control y prevención de posibles complicaciones.(2)
Esta revisión pretende proporcionar una guía en el cuidado de enfermería para pacientes que presenten algún tipo de arritmias cardiacas tales como taquicardias, bradicardias, arresto sinusal y asistolia.
Se basa en los algoritmos propuestos por la American Heart Association, para el Soporte Avanzado Cardiovascular de Adultos (ACLS).(3) El cuidado de enfermería está enfocado en la detección de signos y síntomas, en la intervención oportuna en las diferentes modalidades terapéuticas que se utilicen ya sea con la administración de fármacos antiarrítmicos, inserción del marcapaso cardiaco, cardioversión y desfibrilación eléctrica y en el soporte emocional que se brinde al paciente durante estos procedimientos.
Objetivo – Pacientes con arritmias cardíacas
Establecer intervenciones de enfermería específicas para el paciente con alteraciones en el ritmo cardiaco con el fin de contribuir a la solución rápida de la situación del paciente.
Bradicardia sinusal
La bradicardia sinusal es un ritmo sinusal con una frecuencia de descarga menor de 60 por minuto,(4) (Figura 1) otros tipos de bradicardias son los bloqueos aurículo ventriculares y los ritmos de escape.(5) Según la American Heart Association existen dos tipos de bradicardia según la frecuencia, la bradicardia absoluta y la bradicardia relativa. Le puede interesar: Los residentes médicos en Colombia tienen un gran descuento para la compra de su carro.
La bradicardia absoluta hace referencia a las frecuencias menores de 60 latidos por minuto y la bradicardia relativa hace referencia a frecuencias de 60 latidos por minuto o mayores que implican una presión arterial sistólica menos de 90 mmHg con pulso débil y presencia de diaforesis.(6)
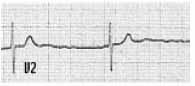
Figura 1. Bradicardia
Las bradicardias pueden ser producidas por diversos factores tales como: cardiopatía, dosis de medicación inadecuada, estimulación vasovagal, arteriopatía coronaria, infarto del miocardio, degeneración del sistema de conducción, hipotiroidismo, aumento de la presión intracraneal, hipotermia, entre otros.(4-6)
Cuidados de enfermería en pacientes con arritmias cardíacas
Los cuidados de enfermería se realizan de acuerdo con los pasos propuestos en el algoritmo de bradicardia del ACLS de 2000. (Anexo 1)
Algoritmo de bradicardia del ACLS de 2000
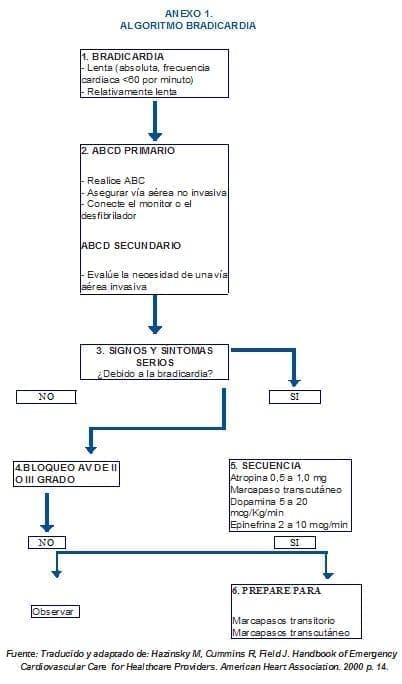
Monitoría del paciente para identificar la presencia de bradicardia absoluta o bradicardia relativa. Valoración de la frecuencia cardiaca, tensión arterial, perfusión, estado de conciencia y diaforesis.
Inspección primaria ABCD:
- Verifique el estado de conciencia
- Active el sistema de emergencia
- Solicite el desfibrilador
Inicie el ABCD primario:
A. Abra la vía aérea
B. Respiración: suministre dos ventilaciones en 1-1,5 seg.
C. Circulación: realice compresiones torácicas si no encuentra pulso
D. Desfibrilación: desfibrile en caso de fibrilación ventricular (FV), o taquicardia ventricular sin pulso.
Aliste los elementos no invasivos para asegurar vía aérea, tales como cánula de oxígeno, máscara ventury o máscara de reinhalación, humedificadores, conexiones de oxígeno y rácores.
Aliste el monitor y desfibrilador, con sus respectivos electrodos, gel conductor y conexiones eléctricas respectivas.
Inspección Secundaria ABCD
- Inicie el ABCD secundario
A. Vía aérea asegure la vía aérea a través de técnicas invasivas (tubo oro traqueal, u otras maniobras avanzadas)
B. Confirme la adecuada inserción del tubo, fijarlo, confirmar la oxigenación y ventilación efectivas por medio de la auscultación.
C. Circulación: establezca una vía venosa, identifique el ritmo del paciente, monitorice o tome un electrocardiograma de 12 derivaciones, administre medicamentos apropiados a cada ritmo identificado.
D. Diagnóstico diferencial: busque posibles causas tratables.
Aliste fuente de oxígeno, instale un acceso venoso de gran calibre con catéter periférico No. 18 ó 20, con infusión de SSN con un equipo de macro goteo si es posible.
Conecte el paciente a un monitor para obtener el trazado electrocardiográfico, presión arterial, oximetría, frecuencia respiratoria.
Tome un electrocardiograma (EKG) de 12 derivaciones y una radiografía de tórax.
Valore al paciente en busca de los siguientes síntomas y signos:
- dolor en el pecho
- disnea
- diaforesis
- alteración del estado conciencia
- disminución de la presión arterial
- shock
- congestión pulmonar
- signos de falla cardiaca. Si no hay presencia de signos y síntomas, valorar el EKG en busca de bloqueo AV de II o III grado. Si no hay presencia de estos bloqueos observar al paciente.
Si hay signos y síntomas serios instaurar la siguiente secuencia:
- Administración de bolos de atropina a una dosis de 0,5 a 1,0 mg, repitiendo la dosis con un intervalo de 3 a 5 minutos, para un total de 0,03 a 0,04 mg/Kg.
- Tener en cuenta que uno de los efectos adversos de la atropina a dosis menores de 0,5 mg es la estimulación del parasimpático, disminuyendo la frecuencia cardiaca
- Tener disponible un marcapaso trans cutáneo
- Instalar una infusión de dopamina a una dosis de 5 a 20 mcg/Kg/min., de acuerdo con las cifras tensionales y del compromiso hemodinámico del paciente.
Antes de instalar la infusión, asegurarse de corregir la hipovolemia con expansores de volumen si es el caso, administrar la infusión por una vía central o una vena periférica de gran calibre, valorar los signos tempranos de flebitis y extravasación.
- Si el paciente desarrolla síntomas graves de bajo gasto, instale directamente una infusión de epinefrina a una dosis de 2 a 10 mcg/min prepare la mezcla con cinco ampollas disueltas en 100 cc de SSN para obtener una concentración de 50 mcg/ml, infundir por una vía central y por bomba de infusión.
- Si se infunde por una vía periférica valore signos tempranos de flebitis y extravasación.
- Si hay presencia de bloqueo AV de II o III grado prepare los elementos para marcapaso transvenoso.
- Si hay desarrollo rápido de síntomas use marcapaso transcutáneo.
Taquicardia
La taquicardia se define como la frecuencia cardiaca mayor de 100 latidos por minuto. (Figura 2)
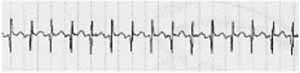
Figura 2. Taquicardia Cuidados de enfermería
Cuidados de enfermería en personas con taquicardia
Los cuidados de enfermería se realizan de acuerdo con los pasos propuestos en el algoritmo de taquicardia del ACLS del 2000. (Anexo 2)
Algoritmo de taquicardia del ACLS del 2000

Monitoria del paciente para identificar la presencia de taquiarritmias cardiacas.
Valore la frecuencia cardiaca, tensión arterial, perfusión distal, nivel de conciencia y dificultad respiratoria.
Inspección Primaria ABCD:
Inicie ABCD
- Aliste los elementos no invasivos pa ra asegurar la vía aérea, tales como cánula de oxígeno, máscara ventury o máscara de reinhalación, humedificadores, conexiones de oxígeno y rácores
- Aliste el monitor y desfibrilador, con sus respectivos electrodos, gel conductor y conexiones eléctricas respectivas
- Tome un EKG de 12 derivaciones
- Solicite la toma de un radiografía de tórax.
- Valore al paciente, si se encuentra inestable determine si los signos y síntomas se deben al aumento de la frecuencia cardiaca
Prepare los elementos y medicamentos para cardioversión eléctrica. Si no hay presencia de signos y síntomas serios, valorar el EKG e identifique el tipo de taquicardia.
Fibrilación Auricular o Flutter Auricular
La fibrilación auricular se debe a impulsos cardiacos que penetran dentro de la masa auricular estimulando primero una porción del músculo auricular, luego otra, y eventualmente retroalimentándose por una vía de reentrada hacia las mismas partes del músculo auricular una y otra vez sin detenerse. Una causa muy común de fibrilación auricular es la dilatación de las aurículas, debido a lesiones de las válvulas cardiacas. (Figura 3)
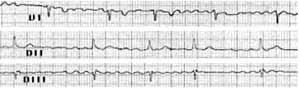
Figura 3. Fibrilación Auricular
Cuidados de enfermería en pacientes con fibrilación auricular
Los cuidados de enfermería se realizan de acuerdo en pasos propuestos en el algoritmo de fibrilación auricular del ACLS del 2000. (Anexo 3)
Algoritmo de fibrilación auricular del ACLS del 2000.
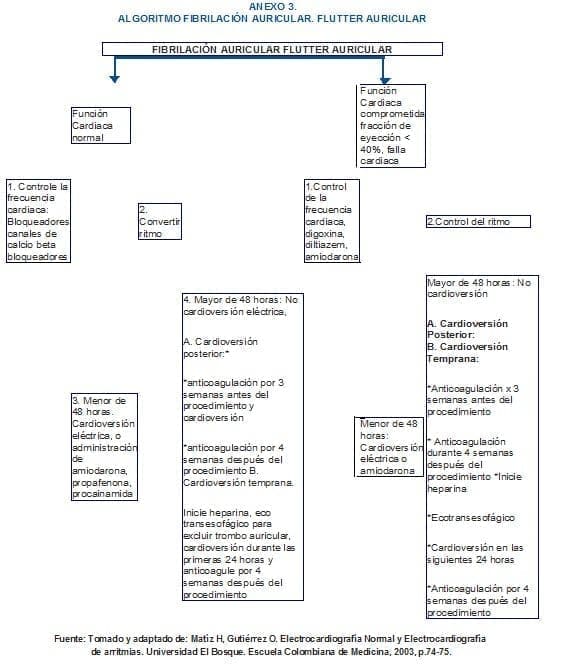
- Valore la frecuencia cardiaca, si en normal, se debe controlar con la administración de bloqueadores de calcio (Verapamilo®, Diltiazem®) y Beta-bloqueadores.
- Si hay signos y síntomas en un tiempo menor de 48 horas instaure la siguiente secuencia:
-
- Prepare los elementos y medicamentos para cardioversión eléctrica.
- Administre antiarrítmicos como amiodarona, propafenona, procainamida.
La infusión de amiodarona debe ser administrada por una vía central o una vena periférica de gran calibre, utilice una bomba de infusión. Si se infunde por una vena periférica valorar signos tempranos de flebitis y extravasación. La amiodarona puede causar quemadura.
Si los signos y síntomas son mayores de 48 horas, instaure la siguiente secuencia:
Valore el estado clínico del paciente, administre antiarrítmicos, inicie anticoagulación valorando signos de sangrado, control de tiempos de coagulación, prepare al paciente para ecocardiograma transesofágico y cardioversión eléctrica dentro de 24 horas.
Taquicardia de Complejos Estrechos
La taquicardia de complejos estrechos comprende los siguientes ritmos: taquicardia funcional, taquicardia supraventricular, taquicardia multifocal o ec – tópica.
Cuidados de enfermería en pacientes con taquicardia de complejos estrechos
Los cuidados de enfermería se realizan de acuerdo con los pasos propuestos en el algoritmo de taquicardia de complejos estrechos del ACLS del 2000. (Anexo 4)
Algoritmo de taquicardia de complejos estrechos del ACLS del 2000
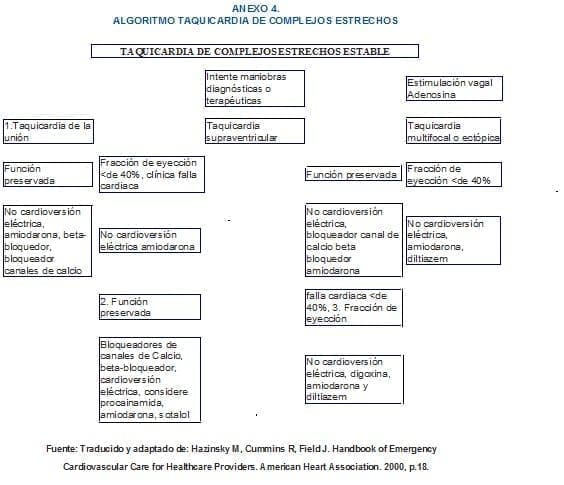
Monitorice al paciente, valore el estado clínico, si la función está preservada, ad ministre amiodarona, beta-bloqueadores, bloqueadores de los canales de calcio.
Si hay signos y síntomas de falla cardiaca, fracción de eyección menor de 40%, administre amiodarona. La infusión de amiodarona debe ser administrada por una vía central o una vena periférica de gran calibre, utilice una bomba de infusión. Si se infunde por una vena periférica valore signos tempranos de flebitis y extravasación.
Si no hay presencia de signos y síntomas administre bloqueadores de calcio, beta-bloqueador, digitalico, tenga en cuenta los efectos tóxicos colaterales de los digitálicos, arritmias, defectos de conducción, trastornos gastrointestinales, visuales, cefalea, fatiga e in quietud.
Para prevenir la toxicidad, se disminuye la dosis en pacientes con función hepática disminuida, hipocalemia, hopomagnesemia, hipocalcemia, alcalosis o hipoxia.
Si el ritmo supraventricular es muy rápido puede administrarse adenosina, 6 mg IV, inyectada en 3 segundos o menos, seguida de una dosis de 12 mg, 1 a 2 minutos después. Prepare para cardio versión eléctrica.
Si hay signos y síntomas de falla cardiaca, fracción de eyección menor del 40%, administrar digitálico y amiodarona.
Autores: Magda Lucía Flórez Flórez*, Claudia Higuera González **, Diana Mireya Mongüi González ***
* Enfermera Magíster en Enfermería en Salud Cardiovascular. Universidad Nacional de Colombia.
Profesor Asisten te Facultad de Enfermeria Universidad
Nacional.mlflorezf@unal.edu.co
** Enfermera Especialista Cuidado Crítico. Pontifi cia Universidad Javeriana.
Enfermera Unidad de Cuidado Intensivo Médico F.S.F.B claudia_higuera@yahoo.com.co
*** Enfermera especialista en Cardio Respiratorio Universidad Nacional de Colombia.
Enfermera Unidad de Cuidado Intensivo Médico. FS.F.B
Recibido: Marzo 2004
Aceptado para publicación: Junio 2004
Pacientes con Arritmias Cardíacas
Cuidados de enfermería para arritmia cardiaca en ancianos
La arritmia cardíaca en ancianos es un trastorno común que requiere atención médica especializada y cuidados de enfermería específicos. La población de adultos mayores es más propensa a desarrollar arritmias debido al envejecimiento natural del sistema cardiovascular.
Evaluación y monitorización continua
La enfermera debe realizar una evaluación exhaustiva del historial clínico del paciente, teniendo en cuenta factores de riesgo cardiovascular y medicamentos actuales.
La monitorización continua del ritmo cardíaco a través de electrocardiogramas (ECG) y otros dispositivos de monitoreo es esencial para detectar y registrar cualquier arritmia.
Educación del paciente
Proporcionar información detallada sobre la enfermedad, sus síntomas y la importancia de seguir el plan de tratamiento.
Instruir al paciente y a los cuidadores sobre cómo reconocer los signos de empeoramiento de la arritmia y cuándo buscar atención médica.
Gestión de medicamentos
Administrar medicamentos antiarrítmicos según la prescripción médica.
Monitorear los efectos secundarios de los medicamentos y ajustar las dosis según sea necesario.
Control de la presión arterial y factores de riesgo cardiovascular
Realizar un seguimiento regular de la presión arterial y otros factores de riesgo cardiovascular, como la diabetes y la hiperlipidemia.
Fomentar hábitos de vida saludables, como una dieta equilibrada y la actividad física adecuada.
Apoyo emocional y psicosocial
Brindar apoyo emocional al paciente y a los familiares, ya que la arritmia puede tener un impacto significativo en la calidad de vida.
Facilitar la participación en grupos de apoyo y educación para pacientes con arritmias.
Coordinación del cuidado interdisciplinario
Colaborar estrechamente con otros profesionales de la salud, como cardiólogos y especialistas en rehabilitación cardíaca, para garantizar una atención integral.
Participar en la coordinación de planes de cuidado individualizados y en la transición del paciente entre diferentes niveles de atención.
En el abordaje de la arritmia cardíaca en ancianos, la atención de enfermería juega un papel crucial para mejorar la calidad de vida del paciente y prevenir complicaciones. Es fundamental que los cuidados estén respaldados por evidencia científica y se ajusten a las necesidades específicas de cada individuo.
Fuentes:
Heart Rhythm Society. (2015). 2015 HRS/EHRA/APHRS/SOLAECE expert consensus statement on optimal implantable cardioverter-defibrillator programming and testing. Heart Rhythm, 12(2), e50-e86.
McCabe, P. J., & Rhudy, L. M. (2017). The role of self-efficacy in the care of individuals with atrial fibrillation. Journal of Cardiovascular Nursing, 32(2), 185-193.




Buenas tardes desde Cuba muy completa tu información se las recomendaré a mis estudiantes.
¿Cómo puedo obtener este material en formato pdf? Está completo.
Buenas tardes.desde argentina,acabo de leer casi todo y es interesante pero me quedo algo de duda.los cuidados a un paciente con arritmia cardiaca!!.tambien tengo un parcial la semana del 21…
Hector buen día, el artículo continua en la siguiente página: https://encolombia.com/medicina/revistas-medicas/enfermeria/ve-73/enfermeria7304-cuidados1/
me encanto la informacion, debo decir que es muy completa. Justo tengo un parcial el lunes y esto me va a servir mucho. Gracias a quien se tomo el tiempo de subirlo a la web
Buenos días Ana, muchas gracias por visitarnos y esccribirnos.
Esperamos que puedas encontrar mucho más contenido de tu interés.
Feliz viernes.