Semiología Endoscópica del Tracto Digestivo Superior: Importancia para el Cirujano
Tracto Digestivo Superior
ARANGO L.A., MD, SCC; ANGEL a., md, SCC.
Palabras clave: Endoscopia, Semiología, Esofagitis, Cáncer, Ulcera gastroduodenal, Gastritis, Pólipos.
En este artículo de revisión se plasma nuestra experiencia de grupo en las características semiológicas más importantes de las lesiones del tracto digestivo superior. Con esto se pretende introducir al cirujano en la terminología endoscópica y en la implicación e importancia de la misma.
La lectura de una endoscopia es tan importante para quien realiza el procedimiento como para quien la recibe y debe ejecutar un manejo de acuerdo con esa interpretación.
Semiología Endoscópica del Tracto Digestivo Alto
El esófago es un órgano tubular que endoscópicamente se visualiza desde el cricofaríngeo hasta la unión esófago gástrica.
Como punto importante de reparo endoscópico se tiene la arcada dentaria y las descripciones endoscópicas se realizarán midiendo la distancia de lo descrito con relación al cardias. Por ejemplo, el cricofaríngeo se localiza a 20 cm de la arcada dentaria, y el cardias entre 38 y 40 cm. Por lo general estas medidas tienen mucho que ver con la contextura del individuo, siendo mayor la distancia en pacientes de gran estatura. El sexo parece no tener ninguna relación con lo anterior (1).
El esófago también posee unos estrechamientos clásicamente descritos (cricofaríngeo, aortobronquial y diafragmático). En el paciente joven, estos estrechamientos son claramante visibles y le dan al esófago unos cambios de dirección que son tomados como ejes esofágicos. Los cambios en la forma de estos estrechamientos, así como los cambios en los ejes pueden hacer pensar en patología extraesofágica (tumores pulmonares o bronquiales, aneurismas de la aorta, tumores del órgano con invasión extra esofágica, etc.), que pueda ejercer alguna compresión de la luz esofágica. Este tipo de variaciones son mejor investigadas por medio de la radiología (1).
La mucosa del esófago es rosado pálida y termina en la línea Z, en donde existe una transición epitelial, convirtiéndose a un color rojo salmón propio de la mucosa gástrica. La semiología de la línea Z es de vital importancia y se discutirá en lo referente al reflujo gastroesofágico.
El esófago al ser examinado puede:
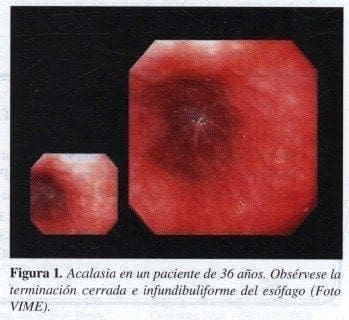
Mostrar ondas peristálticas que son generalmente progresivas y que van en dirección de proximal a distal. La dilatación del órgano y la disminución del peristaltismo, así como su terminación infundibuliforme nos hacen pensar en una acalasia. Necesariamente la comprobación de la misma se hace por medio de una manometría esofágica, siendo exámenes alternos la gamagrafía y el esofagograma. “Los exámenes no reemplazan la clínica del paciente” (Figura 1) (2,3).
Es difícil realizar por endoscopia el diagnóstico de otros trastornos motores del esófago, pero en casos como la escleroderma, la imagen de un esófago poco contráctil y de aspecto tubular, hace pensar en la misma (4).
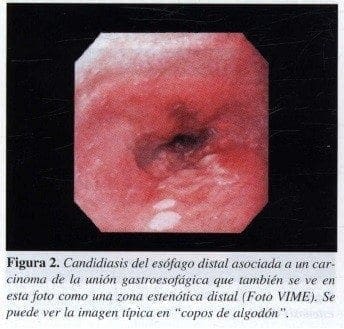
De vital importancia en la actualidad hablar del capítulo de las esofagitis infecciosas, ya que cualquier proceso que lleve a inmunosupresión puede causar afección del esófago. Es el caso de la candidiasis esofágica, que se presenta como copos de algodón, distribuida por lo general a lo largo del órgano. El color blanco intenso es característico, lo que la diferencia de la acantosis glucogénica ( depósitos de glicógeno por debajo de la mucosa), ya que en ésta el aspecto es nodular, pero el color se asemeja mucho al de la mucosa normal. Este último proceso es de poca importancia, mientras que el hallazgo de candidiasis nos hace ir un poco más allá e investigar procesos tumorales o infecciosos que alteren la inmunidad del individuo, como es el caso de los pacientes HIV positivos, diabéticos, presencia de procesos tumorales o la aplicación de drogas como los esteroides ( Figura 2) (5).
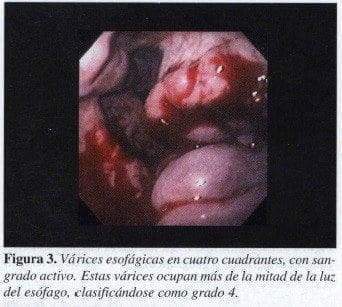
En el esófago también podemos ver las várices esofágicas que se clasifican en 4 grados de acuerdo con su protrusión hacia la luz y el compromiso de los cuadrantes (Figura 3).
En el esófago también se observa la hernia hiatal:
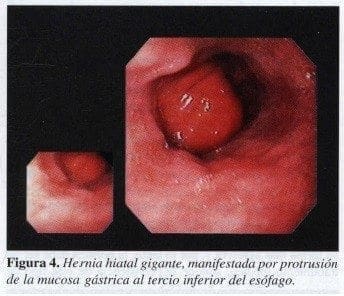
La cual es de frecuente diagnóstico, pero de difícil clasificación. Se dice que normalmente la distancia entre la línea Z y el cardias no debe ser mayor de 2 cm, incluso esta es la distancia permitida en la inspiración profunda. Las hernias se clasifican como leves o pequeñas cuando son < 3 cm, medianas de 3 a 5 cm y grandes o gigantes > 5 cm ( Figura 4 ).
La patología más importante dentro del esófago es la esofagitis. Existen tres etiologías fundamentales: la dada por el ácido, por el álcali y la mixta. Las formas dependientes del ácido son por lo general de aspecto menos agresivo como se ha documentado en la literatura, mientras que las dadas por la bilis o por reflujo mixto son las más agresivas destruyendo por lo tanto más tejido ocasionando verdaderas ulceraciones, estenosis y sangrado que terminan muchas veces en esófago de Barret (1-6-7).
Muchas clasificaciones se han usado para las esofagitis. Nosotros empleamos la de Savary – Miller (8) modificada, que semiológicamente es la siguiente:
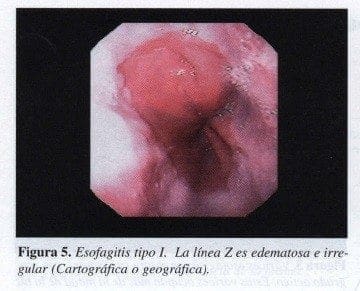
Esofagitis I:
Línea Z irregular, llamada por muchos geográfica o cartográfica, que puede o no estar edematosa y presentar pequeñas erosiones aisladas (Figura 5).
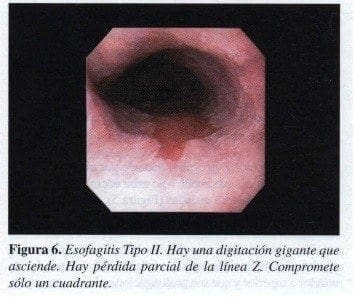
Esofagitis II:
Presencia de irregularidad en la línea Z con erosiones que toman uno o dos cuadrantes. Acá empiezan a aparecer las digitaciones que desde la línea Z se extienden de inferior a superior y que son prolongaciones de mucosa rojiza, dando el aspecto de mucosa que empieza a ganarle espacio al esófago, cambiando como parte de un proceso de posible transformación metaplásica, de adaptación hacia el reflujo (Figura 6).
Esofagitis III:
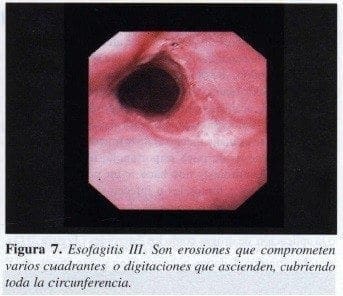
Es igual que la anterior, pero las digitaciones o erosiones toman los cuatro cuadrantes (Figura 7).
Esofagitis IV:
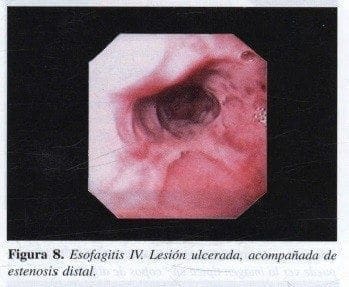
En esta etapa ya se presenta una de las complicaciones de la esofagitis: ulceración, sangrado o estenosis (Figura 8).
La importancia endoscópica de determinar el grado de la esofagitis está en definir la política de manejo más adecuada. Es obvio que en las esofagitis I y II la enfermedad no está en su forma más agresiva y, por lo tanto, la política debe ser de tratamiento médico, aunque la persistencia de este tipo de esofagitis clínica y endoscópica, a pesar de unas medidas de tratamiento adecuadas, nos hace pensar en que la enfermedad sólo mejorará con tratamiento quirúrgico.
Los grados avanzados de esofagitis endoscópica, ya hablan en cierta forma de alteración del órgano blanco, aunque en sus períodos iniciales debe intentarse el tratamiento médico con seguimiento juicioso clínico y endoscópico, tomando rápidamente la decisión de operar cuando la esofagitis no mejora. Es importante recordar que esta enfermedad es crónica e incurable y que cada período termina con mayor cicatrización y por lo tanto con acortamiento esofágico y pérdida de la fisiología normal (9 ).
El esófago de Barret ha sido clasificado como Esofagitis grado V, pero es de diagnóstico por anatomía patológica. Esta entidad que habla de la presencia de metaplasia intestinal especializada en el esófago, puede ocurrir en cualquiera de las esofagitis y tiene la importancia de determinar un estado de premalignidad.
Cada día vemos con más frecuencia cómo pacientes tratados por esofagitis severa y Barret, terminan desarrollando un carcinoma de esófago. Lo anterior obliga a realizar un procedimiento quirúrgico, aclarando que lo único que mejoramos es el evitar que el material refluido continúe haciendo daño, ya que cuando existe Barret este no regresa a pesar del tratamiento médico o quirúrgico y por lo tanto el riesgo de carcinoma continúa por toda la vida (10).
Para hacer el diagnóstico de Barret no es necesario que exista úlcera o estenosis; una lengüeta pequeña por sí sola puede ser un Barret, siempre y cuando la anatomía patológica demuestre metaplasia intestinal especializada (10).
El diagnóstico del cáncer en esófago, estómago y duodeno tiene las mismas reglas endoscópicas marcadas por las clasificaciones japonesas que han encontrado inmensa correlación en cuanto a características entre ellas y la anatomía patológica.
Un punto importante es hacer la endoscopia basados en los criterios diagnósticos japoneses con el llamado sistema de seguridad, según el cual toda lesión debe ser fotografiada, coloreada, biopsiada y seguida. De ahí la importancia de implementar en lo posible los equipos de video que le dan un mayor aumento a la anatomía encontrada y permiten un seguimiento (11).
De todo este proceso la SJDE (Sociedad Japonesa de Endoscopia Digestiva) propuso ya hace algunos años, dos clasificaciones para los cánceres gástricos, esofágicos y duodenales (pudiendo ser implementada en cualquier carcinoma del tracto digestivo): temprano y avanzado y acuñó para el primero la de Murakami y para el segundo la de Bormann (12-13).
Para establecer este tipo de clasificaciones y hacer el seguimiento de las lesiones es básico realizar las coloraciones o cromatografía con azul de metileno, índigo carmín o rojo congo. En nuestro medio utilizamos azul de metileno al 0.5 %. Con la cromatografía se define la profundidad endoscópica y los bordes, así como las depresiones o erosiones dentro de grandes o pequeñas elevaciones.
Por definición, un cáncer temprano gástrico y duodenal es aquel que compromete la mucosa y / o la submucosa con o sin metástasis ganglionares. Lo anterior nos indica que el principal factor pronóstico en el cáncer es la profundidad (13).
El cáncer gástrico temprano según Murakami se clasifica así:
Tipo I o protruido:
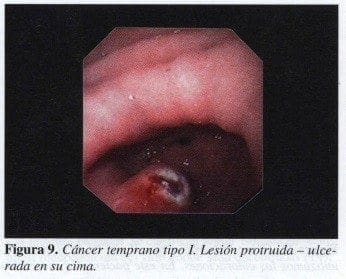
Es una protrusión pequeña que sobresale en forma irregular de la mucosa, que por lo general encuentra su punta erosionada o que sangra fácilmente al rociarla con agua o colorante ( Figura 9).
Tipo II o superficial,
puede ser:
II a) o elevado:
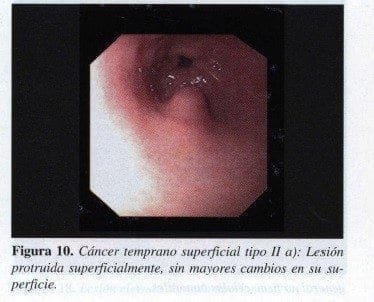
No tan alto como un protruido, se asemeja a un pólipo adenomatoso y es de superficie irregular, muchas veces de aspecto moraliforme ( Figura 10).
II b) o plano:
Es una superficie que cambia y se hace más roja o más blanca. En nuestro grupo no tenemos este tipo de lesiones; por lo tanto, no mostramos figura de él.
II c) o deprimido:
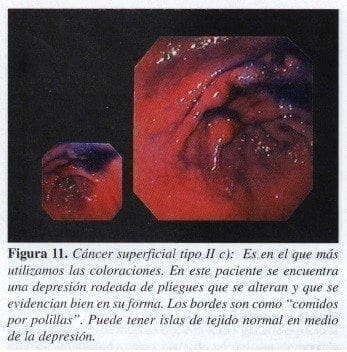
Es la forma más frecuente; se caracteriza por la presencia de una depresión superficial, de bordes irregulares, con pliegues que llegan a ella y se alteran en la punta, siendo confluentes, apalillados o aguzados (Figura 11).
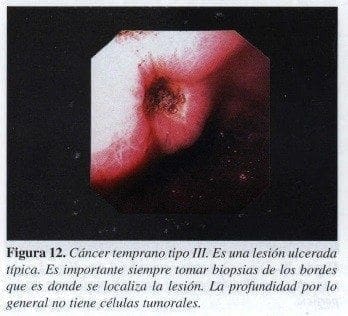
Tipo III o ulcerado:
De toda úlcera debe tomarse biopsia porque allí puede existir un cáncer. El concepto de que una úlcera se maligniza es falso y se puede decir mejor que una úlcera puede ser la manifestación de un carcinoma (Figura 12).
Formas mixtas:
Son frecuentes y se clasifican de acuerdo con la predominancia de uno u otro factor.
El cáncer avanzado es aquel que compromete más allá de la muscular; cuando llega a la muscular solamente se llama intermedio y es de mejor pronóstico. Bormann los clasifica así (12):
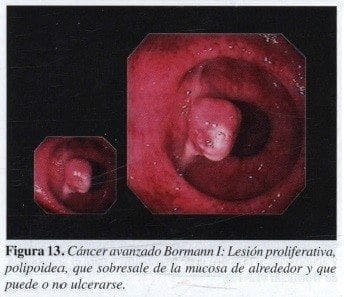
Bormann I:
Lesión muy protruida con base de aspecto no infiltrativo (Figura 13).
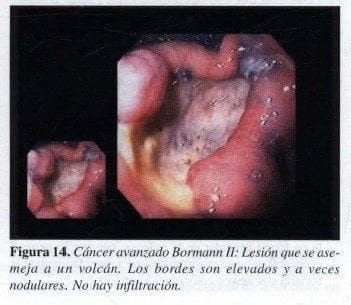
Bormann II:
Lesón tipo volcán, con bordes elevados, sin infiltración alrededor. Es una úlcera ( Figura 14).
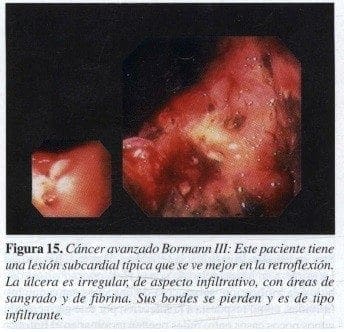
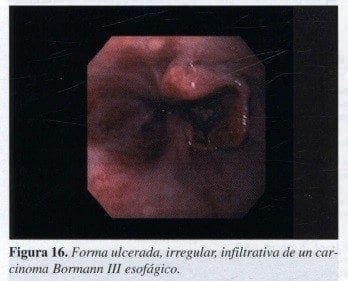
Bormann III:
Es una lesión úlcerada pero con infiltración alrededor, los bordes son irregulares y muchas veces uno de ellos se pierde. Es la forma más común (Figura 15,16).
 |
 |
Bormann IV:
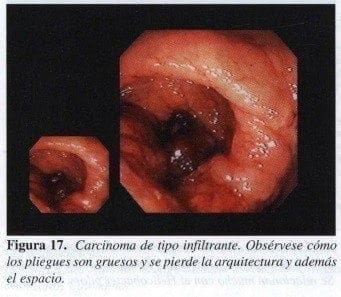
Es la mal llamada por muchos linitis plástica. Es el estómago rígido, por compromiso infiltrativo, a veces úlcerado de todo el estómago. Este es rígido y no se distiende a pesar de insuflarlo con aire (Figura 17).
Bormann V:
Es la combinación de varias de las formas anteriores. Es el llamado no clasificable.
Por lo general y aunque no es la regla, las formas polipoideas o protruidas son de tipo diferenciado según la clasificación de Nakamura o intestinales de la clasificación de Lauren, entrando también en este grupo las úlceras no infiltrativas y las formas infiltrativas son indiferenciadas o difusas (12 ).
El pronóstico es reservado en los estadios avanzados, pero tiende a ser mejor en los diferenciados que ocurren en gente de mayor edad, mientras que las formas infiltrativas son de peor pronóstico y ocurren la mayoría de las veces en gente joven (12).
Las lesiones elevadas se clasifican según Yamada en cuatro tipos, independiente del sitio donde sean encontradas (14):
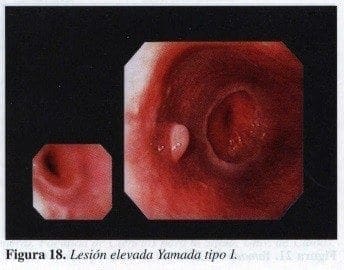
Yamada I:
Ligeramente elevada. A esta categoría corresponden por lo general las lesiones submucosas (Figura 18). Son generalmente de aspecto benigno. Corresponden la mayoría de las veces a lesiones musculares, tipo miomas.
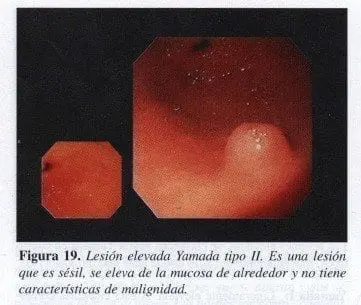
Yamada II:
Son lesiones sésiles. Su característica mayor es que no tienen pedículo, el mejor ejemplo de ellas es la gastritis verrucosa que es benigna (Figura 19).
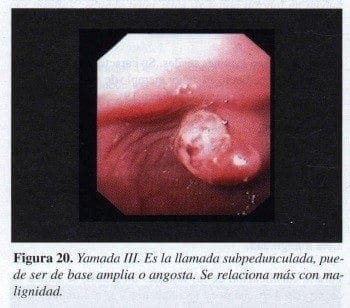
Yamada III:
Son las llamadas subpediculadas, el mejor ejemplo son los pólipos hiperplásticos (Figura 20).
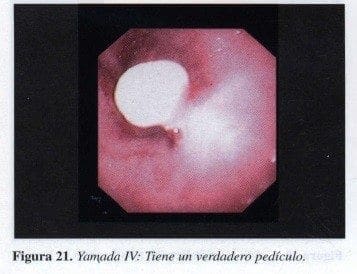
Yamada IV:
Son los que tienen pedículo. Su mejor ejemplo son los pólipos de tipo adenomatoso (Figura 21).
Los últimos son los que más hay que vigilar en cuanto a posible malignidad.
Para la clasificación de las lesiones ulceradas, se utiliza su descripción en cuanto a localización y profundidad y, de acuerdo a ésta, Murakami las clasifica así:
UL1: Erosión. UL2: Fibrina que penetra hasta la submucosa; la fibrina es apenas tenue. UL3: Fibrina densa que indica compromiso hasta la muscular. UL4: Que llega hasta la serosa, es excavada y puede penetrarse y perforarse (15).
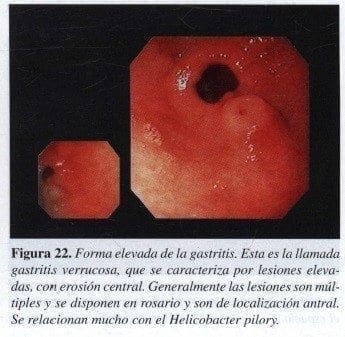
Uno de los grandes problemas en endoscopia es el decidir cuándo se está en frente de una gastritis. Debemos considerar que la gastritis tendrá una forma aguda cuando hay edema y congestión; y crónica, cuando la mucosa ha perdido su grosor y permite ver la circulación. Así mismo en la última pueden existir áreas de decoloración contrastando con áreas de color normal. La gastritis crónica tiene una forma plana que es la anterior o una forma elevada, siendo la más frecuente la verrucosa (16) (Figura 22).
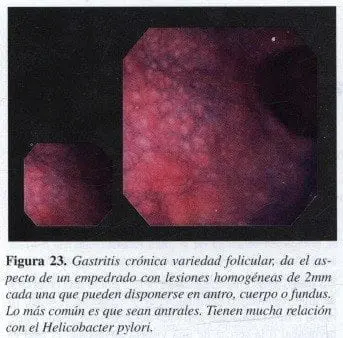
Son variedades de gastritis: la folicular y la petequial erosiva. La primera en íntima relación con el Helicobacter pilory debido a la infiltración submucosa de linfocitos en acúmulos linfoides, como respuesta a la infección por este germen. Algunos pocos casos entre miles pueden terminar en el linfoma tipo MALT (17) (Figura 23).
En este capítulo no se ha hecho referencia al sangrado digestivo:
Por corresponder en nuestro concepto más a la parte terapéutica que será motivo de otra revisión. Por ahora sólo debemos mencionar que endoscópicamente debe clasificarse el tipo de sangrado de acuerdo con la clasificación de Forrest, la cual nos habla del pronóstico.
Lo anteriormente expuesto es un resumen de las principales lesiones del tracto digestivo superior que esperamos sirvan para enriquecer el armamentario diagnóstico y terapéutico de los cirujanos enfrentados a la patología más frecuente en el tracto gastrointestinal superior.
Agradecimientos
Agradecemos muy sinceramente a nuestro profesor, el doctor Pedro Llorens, quien nos dirigió en el camino del entendimiento de las enfermedades del tracto digestivo. Sus consejos y enseñanzas han servido para que muchos médicos las aprendan y perduren por medio de la transmisión del conocimiento que se ejerce entre las generaciones. Nosotros somos de la generación que él educó y nos corresponde hacer honor al hecho de ser sus discípulos.
– Los autores-
Abstract
We review our experience in defining the semiologic characteristics of the lesions of the upper gastrointestinal tract. Our intent is to introduce the general surgeon to the endoscopic terminology and the corresponding important implications. The report of an endoscopic procedure is as important to the person that performs it, as for the one who receives the report and has to act on its interpretation.
Referencias
- 1. Rodríguez P, Aparicio R: Embriología y anatomía del Esófago. En : Braghetto I, Csendes A: Patología Benigna del Esófago. 1ra ed. Santiago de Chile: Publicaciones Técnicas Mediterráneo; 1989. p. 1-8
- 2. Csendes A: Acalasia del Esófago. En: Braghetto I, Csendes A: Patología Benigna del Esófago. 1ra ed. Santiago de Chile: Publicaciones Técnicas Mediterráneo; 1989. p 127-33
- 3. Hubert J S, Korn O: Pathophysiology of Esophageal motor disorders and Gastroesophageal reflux disease. In: Bremner C, Demmester TR, Perachia A: Modern Approach to benign Esophageal disease, 1ra ed, St Louis Missouri, Quality Medical Publishing; 1995. p. 1-16
- 4. Csendes A: Fisiopatología y clínica de los trastornos motores del Esófago. En: Braghetto I, Csendes A: Patología Benigna del Esófago. 1ra ed. Santiago de Chile: Publicaciones Técnicas Mediterráneo; 1989. p. 115-25
- 5. Parente F, Bianchi G: Infectious Esophagitis: Etiology, diagnosis and treatment. In: Bremner C, Demmester TR, Perachia A: Modern Approach to benign Esophageal disease. 1ra ed. St Louis Missouri: Quality Medical Publishing; 1995. p. 105-16.
- 6. Braghetto I, Csendes A: Fisiopatología del Reflujo Gastroesofágico. En: Braghetto I, Csendes A: Patología benigna del Esófago. 1ra ed. Santiago de Chile: Publicaciones Técnicas Mediterráneo; 1989. p. 23-9.
- 7. Arango L, Angel A: Reflujo Gastroesofágico: Conceptos actuales, evaluación y presentación de 50 enfermos intervenidos laparoscópicamente con seguimiento a 6 meses. Rev Colomb Cir; Oct-Dic 1997; 12:251-63.
- 8. Arango A, Angel A, Molina R, Márquez JR: Comparison between digestive endoscopy and 24-hour esophageal ph monitoring for the diagnosis of gastroesphageal reflux esophagitis: presentation of 100 cases. Hepato gastroenterolgy. Jan-Feb 2000.
- 9. Crookes PF, Peters JH, Demmester TR: Physiology of the antireflux barrier and diagnostic tests of foregut function. Semin Lap Sur. Marzo 1995.
Bibliografía
- 10. Geoffrey, WB: Barret’s Esophagus: Pathophysiology and management. In: Bremner C, Demmester TR, Perachia A: Modern Approach to benign Esophageal disease. 1ra ed. St Louis Missouri: Quality Medical Publishing 1995. p. 62-9.
- 11. Llorens P: Método del examen endoscópico. En: Llorens P, Nakamura K: Diagnóstico y tratamiento de las afecciones gástricas. 3ra ed. Santiago de Chile JICA;1995. p. 9-24.
- 12. Llorens P: Conceptos actuales de cáncer avanzado: Endoscopia. En: Llorens P, Nakamura K: Diagnóstico y tratamiento de las afecciones gástricas. 3ra ed. Santiago de Chile: JICA;1995. p. 57-66.
- 13. Llorens P: Conceptos generales de cáncer incipiente: Diagnóstico endoscópico. En: Llorens P, Nakamura K: Diagnóstico y tratamiento de las afecciones gástricas. 3ra ed. Santiago de Chile: JICA; 1995. p. 95-121.
- 14. Llorens P: Lesiones elevadas. En: Llorens P, Nakamura K: Diagnóstico y tratamiento de las afecciones gástricas. 3ra ed. Santiago de Chile: JICA; 1995. p. 369-85
- 15. LLorens P : Lesiones deprimidas o ulceradas. En: Llorens P, Nakamura K: Diagnóstico y tratamiento de las afecciones gástricas. 3ra ed. Santiago de Chile: JICA; 1995. p. 393-407
- 16. Kiyonari H, Llorens P: Gastritis y metaplasia intestinal: Gastritis crónica. En: Llorens P, Nakamura K: Diagnóstico y tratamiento de las afecciones gástricas. 3ra ed. Santiago de Chile: JICA; 1995. p. 305-19
- 17. Arango L, Angel A: Gastritis fólicular: relación con el Helicobacter pylori. Revista MEDOMAI, Universidad de Caldas. Jul-Dic 1996.
Correspondencia:
Doctor Lázaro Antonio Arango Molano Servicio de Cirugía General. Facultad de Ciencias para la Salud, Univ. de Caldas. Manizales, Colombia.
Doctores: Lázaro Antonio Arango Molano, Ciruj. Gral. Laparoscopista, Jefe del Servicio de Cir. Gral.; Alberto Angel Pinzón, Ciruj. Gral. y Laparoscopista, Coordinador del Programa de Medicina. Fac. de Ciencias para la Salud, Univ. de Caldas, Manizales, Colombia.
CLIC AQUÍ Y DÉJANOS TU COMENTARIO