Adherencias Intraperitoneales Posquirúrgicas
MORENO A., MD, SCC.
Palabras clave: Adherencias intraperitoneales, Bridas peritoneales, Reacción cicatricial del peritoneo, Adhesiólisis, Adhesiotomía, Métodos de barrera (Becker).
Introducción
Las adherencias intraperitoneales, bandas fibróticas formadas a partir de una reacción cicatricial del peritoneo, ocurren frecuentemente después de cualquier cirugía abdominal o pélvica. Estas adherencias, también denominadas bridas, pueden generar una amplia gama de síntomas y complicaciones clínicas o quirúrgicas (1-5). Las diversas alternativas tradicionales de tratamiento y prevención han demostrado resultados deficientes que se reflejan en su alto costo de atención (6).
En las últimas dos décadas se han descrito nuevas alternativas para la prevención de formación de bridas con diversos grados de éxito (7-9) que han generado gran expectativa en la comunidad quirúrgica.
En la presente revisión se discutirán aspectos de esta entidad, tales como datos epidemiológicos, costos, patogénesis, clínica y el arsenal terapéutico y preventivo tradicional y en investigación.
Las bridas o adherencias intraperitoneales se definen como aquellas bandas fibróticas de diverso grado de rigidez que unen o conectan superficies de tejidos que normalmente se encuentran separados al interior de la cavidad abdominal.
Epidemiología
La incidencia real de las adherencias intraperitoneales posquirúrgicas se desconoce por la gran dificultad de preci-sar su presencia en todos los pacientes sometidos a cualquier procedimiento quirúrgico abdominal.
Por múltiples estudios publicados se estima que se presentan en 67 a 100% de las cirugías abdominales y en 97% de las cirugías pélvicas (5, 10-13).
Scott reportó la experiencia de los cirujanos ingleses con respecto a la obstrucción intestinal por bridas, e informó que 75% de 362 cirujanos encuestados operaban al menos 2 pacientes por adherencias por año; el 31% operaban más de 5 pacientes por año; el 64% hospitalizaban más de 5 pacientes con sospecha de obstrucción por bridas; y el 35% de los cirujanos encontraron adherencias que complicaban una laparotomía no relacionada con bridas (14).
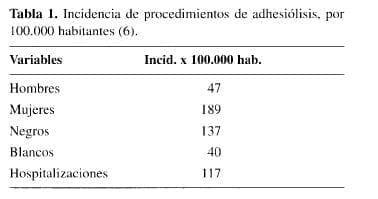
Un informe reciente sobre el comportamiento epidemio-lógico y los costos que acarrea la adhesiólisis realizado por Ray, demuestra su alto nivel de incidencia y de costos en pacientes hospitalizados durante 1994 (6). En la Tabla 1 se resume la incidencia por 100.000 habitantes de los proce-dimientos de adhesiólisis según sexo y raza, en EE.UU.
Con respecto a la distribución por sexo, es mucho más frecuente en mujeres (5, 6, 10, 12) debido a las adherencias abdominopélvicas por las patologías y cirugías gineco-obstétricas.
La raza también posee una relación estrecha con respecto a la incidencia en formación de bridas, sin lograr precisar la razón exacta de este fenómeno.
La edad promedio de pacientes que consultan por bridas sintomáticas está entre 25 y 50 años (5, 10, 12).
Ray encontró que se realizaron 303.836 hospitalizaciones por bridas durante el año de 1994 en USA, es decir, el 1% de todas las hospitalizaciones (6).
La reaparición de adherencias intraperitoneales sintomáticas, posterior a un procedimiento de adhesiólisis se estima en 11 a 30% (5, 10, 12).
La mortalidad atribuida a las adherencias se correlaciona principalmente con la obstrucción intestinal y con y el procedimiento de adhesiólisis, que corresponde entre 6 y 11% (10, 12).
Los costos generados por las complicaciones de las bridas clínicamente significativas son altos, como lo reporta Ray y col (6).
El promedio de hospitalización fue de 10.6 días, con un costo promedio de US$22.000.
El costo anual de hospitalización de adhesiólisis como procedimiento principal en 1994 fue US$764 millones; adhesiólisis como procedimiento alterno o secundario fue de US$562 millones. Los costos relacionados con el órgano afectado también reflejan la problemática en Cirugía General. Para las adherencias gastrointestinales tuvo un
costo de US$1.110 millones; con respecto a infertilidad, US$166.9 millones, para bridas que afectaban el hígado y la vía biliar, fue US$25.4 millones; y adherencias relacionadas con el páncreas, el costo fue US$23.2 millones (6).
El estudio de la doctora Ray (6) publicado en 1998 expone claramente el gran impacto del tratamiento de las adherencias en cuanto a morbilidad y costos y, por consiguiente, nos plantea la necesidad de mayor interés hacia esta patología.
Etiología
La lesión del peritoneo es fundamentalmente el evento inicial para generar una respuesta cicatricial del mismo, que conduce a la formación de adherencias.
Dicha lesión puede ser ocasionada por trauma (ej: cirugía, lesión por agresión), trastornos inflamatorios (ej: colitis ulcerosa), procesos infecciosos (peritonitis bacterianas), infiltración neoplásica (ej: carcinomatosis), estados de isquemia, lesión por irradiación, de origen congénito y, por último, las adherencias idiopáticas o espontáneas que hacen referencia a las bridas encontradas en los pacientes adultos mayores sin otras causas aparentes.
Principalmente la causa de formación de adherencias es la cirugía previa, con un porcentaje de 70 a 95%, seguido por la enfermedad inflamatoria intestinal en 8 a 12%, bridas de origen congénito en 5 a 9% y espontáneas o idiopáticas en menos de 1% (5, 11).
Las cirugías más frecuentemente involucradas en la formación de bridas clínicamente significativas son, cirugías abdominales mayores tanto electivas como de urgencia, laparotomías por peritonitis generalizada, trauma intestinal y laparotomía para adhesiólisis (5, 10-12). Laparotomías por enfermedad inflamatoria intestinal, endometriosis y tumores ginecológicos, son otras entidades que conducen con frecuencia a adherencias intraperitoneales, incluidas las pélvicas (15).
Se han descrito diversos factores etiológicos durante la cirugía previa que conducen a la formación de las adherencias en un acto quirúrgico.
Técnica quirúrgica
A través de los años se ha planteado que una técnica quirúrgica depurada que incluya, manipulación cuidadosa y mínima de los tejidos, hemostasia selectiva, material de sutura adecuado para cada caso, tiempo quirúrgico menos de 120 minutos, empleo de gasas húmedas, etc, son medidas para prevenir la formación de adherencias; sin embargo, en la actualidad es bien sabido que por sí sola la técnica quirúrgica ideal, no previene la aparición de las mismas (11, 16, 17).
Suturar el peritoneo, al contrario de lo que se pensaba, no previene la formación de bridas porque al realizar este procedimiento se genera una lesión extra del mismo que se
traduce en más bridas y, por otra parte, las adherencias posquirúrgicas formadas no tienen un patrón de localización limitado exclusivamente al área de la incisión (18).
La presencia de cuerpos extraños como talco de los guantes que ocasionan reacción inflamatoria en el peritoneo es otro factor etiológico asociado (19).
A pesar de la recomendación sobre el empleo de gasas y compresas húmedas se ha visto la asociación entre estos elementos quirúrgicos y la formación de adherencias (20). Su mecanismo para la formación de éstas es el trauma local de la superficie peritoneal al secar, limpiar, aislar o realizar hemostasia.
Adhesiólisis
La realización de adhesiólisis tiene una tasa de formación de adherencias posquirúrgicas entre 90 y 100% (17, 21), pero con manifestaciones clínicas que conduzcan a un procedimiento quirúrgico, se estima entre 11 y 30 % (5, 10, 12).
Patogénesis
El aspecto más característico de la cicatrización del peritoneo es que la superficie comienza a epitelizarse simultáneamente mediante siembra de islas de células mesoteliales y no en forma gradual a partir de los bordes como ocurre en la cicatrización de las heridas de la piel (22).
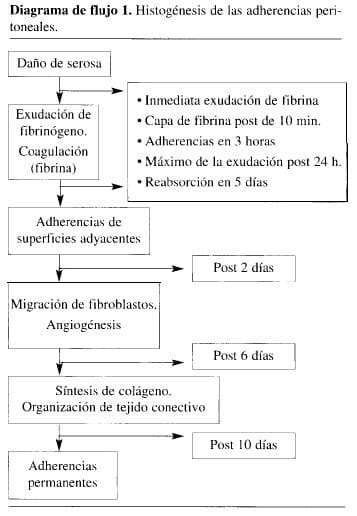
Los diversos estudios histológicos experimentales sobre formación de adherencias han demostrado la secuencia de inflamación, depósito de fibrina junto a un exudado infla-matorio y, posteriormente, una organización de la fibrina con invasión de fibroblastos que conduce a la creación de colágeno, seguida por su maduración que genera adherencias fibrosas maduras (23). En el Diagrama de flujo 1, se esquematizan los diversos eventos en la histogénesis de las adherencias.
La reacción inflamatoria inicial es el primer paso en la formación de bridas. Esta reacción puede ser desencadenada por una cirugía o infección bacteriana. Otras causas son irradiación, reacciones alérgicas, lesión química o isquemia tisular.
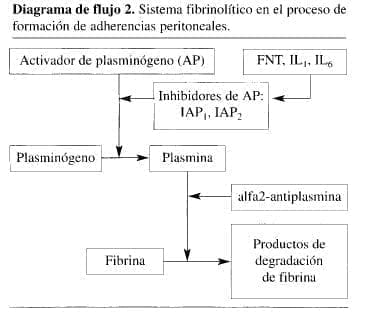
Los depósitos de fibrina constituyen el evento siguiente en conjunto con un exudado inflamatorio. La lisis de los depósitos de fibrina es una propiedad fisiológica de las superficies mesoteliales normales. Las células mesoteliales cuentan con la enzima “activador de plasminógeno” (AP) (24) cuya actividad es importante en la prevención de formación de adherencias. Sin embargo, la lesión tisular también genera la liberación de inhibidor 1 e inhibidor 2 del activador del plasminógeno (IAP1, IAP2), a partir de las células inflamatorias, mesoteliales y endoteliales con la posterior pérdida de la actividad de AP. Se ha logrado precisar que estos eventos suceden al cabo de 6 a 12 horas (25, 26).
La producción de IAP1 e IAP2 parecen ser mediados directamente por las citoquinas inflamatorias. Tales citoquinas están presentes en alta concentración en el líquido peritoneal después de la lesión. El factor de necrosis tumoral (FNT) y las interleuquinas 1 y 6 (IL1, IL6), han demostrado tener actividad de estimulación en la producción del inhibidor del activador del plasminógeno por las células mesoteliales (25). El Diagrama de flujo 2, representa el sistema fibrinolítico involucrado en la patogénesis de las adherencias.
La duración de la reducción de la actividad del AP en la superficie de los tejidos intraabdominales probablemente determina la formación de las adherencias fibrinosas iniciales. La depresión prolongada de la actividad fibrinolítica permite la organización y la formación de adherencias fibrosas permanentes (7).
La recuperación de la actividad de AP en 3 a 4 días conduce a lisis de fibrina y cicatrización de tejido libre de adherencias (7). Indudablemente, después de la disminución de la actividad de AP, el peritoneo regenerado ha demostrado experimentalmente tener actividad fibrinolítica aumentada (24). De esta forma, el control del sistema fibrinolítico de las superficies mesoteliales es un factor importante en la prevención fisiológica de la formación de adherencias (7).
La pérdida de la capa superficial de fosfolípidos del peritoneo puede hacer parte en la patogénesis de las adherencias. Esta capa actúa como lubricante entre las superficies peritoneales y, por tanto, el uso de fosfatidilcolina soluble ha demostrado experimentalmente, reducir la formación de adherencias (27).
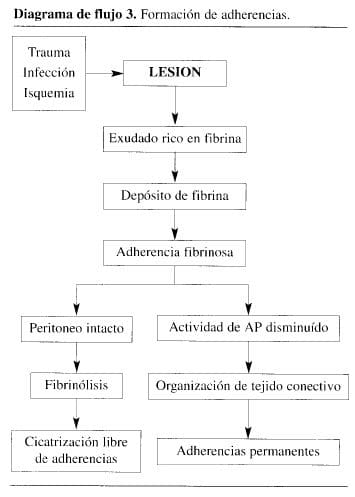
El paso final en la patogénesis de las adherencias es la conversión de depósitos fibrinosos a tejido fibroso mediante la invasión de fibroblastos en conjunto con factores de cre-cimiento con posterior depósito y maduración del colágeno (7). El Diagrama de flujo 3, resume la patogénesis de la cicatrización del peritoneo posterior a la lesión.
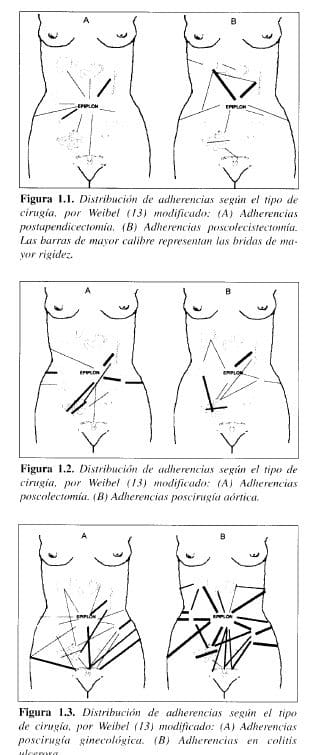
La distribución anatómica de las adherencias intraperitoneales posquirúrgicas fue estudiada por Weibel (13) quien encontró que carecía de un patrón específico con respecto a la cirugía previa. Sin embargo, notó que las bridas más rígidas estaban en relación con el sitio de agresión. En las fi-guras 1.1, 1.2 y 1.3 se observa el patrón heterogéneo de distribución de las adherencias con respecto al tipo de cirugía previa.
Clasificación
Las bridas se clasifican según su origen (congénitas, adquiridas, espontáneas) y su localización anatómica (visceroparietales, visceroviscerales, visceroepiploicas, epiploicoparietales).
Sin embargo, en términos de patogénesis, parecen existir dos tipos de adherencias: las que se forman después de un trauma simple y las que se desarrollan después de un evento inflamatorio o isquémico. Esta clasificación tiene valor clínico con miras a su prevención.
La mayoría de las adherencias que se forman después de una cirugía no están en relación con el sitio de la cirugía, pero sí involucran las asas del intestino delgado (5). Estas adherencias entre asas son la principal causa de obstrucción intestinal y, probablemente, son producidas por trauma local simple que disminuye parcialmente los niveles de AP tisular en el momento de la cirugía.
Las adherencias en el sitio de la cirugía pueden ser beneficiosas al lograr mantener una anastomosis precaria suministrando una suplencia sanguínea extra al tejido isquémico y, además, separa las áreas infectadas para evitar su espar-cimiento a toda la cavidad peritoneal. Estas adherencias son probablemente generadas por supresión completa de la función del AP por los inhibidores 1 y 2 (IAP1 y IAP2). Por lo tanto, puede ser posible inhibir selectivamente la formación de adherencias que producen obstrucción intestinal y permitir la formación de adherencias de efecto benéfico (28).
Doctor Alejandro Moreno Rojas, Prof. de Cir. Gral., Fac. de Medicina de la Univ. de Antioquia, Medellín, Colombia
CLIC AQUÍ Y DÉJANOS TU COMENTARIO