MÓNICA BEJARANO CASTRO*,GERMÁN ALFREDO LLNIS**
Resumen
El dolor abdominal es una de las causas más frecuentes de consulta a los servicios de urgencias, por lo cual la evaluación cuidadosa es fundamental para llegar a un diagnóstico acertado, con el deseo de diferenciar oportunamente las patologías médicas de aquellas de manejo quirúrgico. El bazo rara vez es causa de abdomen agudo. Se presentan aquí los casos clínicos de tres pacientes atendidos en el Servicio de Urgencias de la Clínica Rafael Uribe Uribe del Instituto de Seguros Sociales en Cali (Colombia), en cada uno de los cuales se diagnosticó una enfermedad esplénica diferente, de rara ocurrencia, y que fueron tratados todos quirúrgicamente con esplenectomía.
Introducción
El abdomen agudo sigue siendo un reto para el cirujano y otros médicos. Dolor abdominal es una de las causas más frecuente de consulta a los servicios de urgencias. El término abdomen agudo implica inicio súbito, y con frecuencia se usa como sinónimo de una condición que requiere intervención quirúrgica inmediata, aunque los pacientes que ameritan intervención de urgencia representan sólo un grupo de los pacientes con abdomen agudo. El diagnóstico diferencial es vasto y existen numerosos obstáculos para hacer el diagnóstico correcto durante la evaluación inicial1, 2.
La dificultad en llegar a un diagnóstico exacto y oportuno de la causa del dolor abdominal se refleja en el hecho que dolor abdominal indeterminado o inespecífico es el principal diagnóstico (32-42%) en la mayoría de las series de pacientes con dolor abdominal en los servicios de urgencias en Estados Unidos (error diagnóstico de 30-40%)2.
A continuación se presentan tres casos clínicos de pacientes quienes consultaron al Servicio de Urgencias de la Clínica Rafael Uribe Uribe del Instituto de Seguro Social en Santiago de Cali (Colombia), y cuya causa de dolor abdominal fue una enfermedad esplénica infrecuente, todas consideradas de sumo interés y que, a pesar de una amplia búsqueda bibliográfica que incluyó las bases de datos latinoamericanas (ARTEMISA, BIREME, LILACS), no se encontraron descritas en la literatura colombiana.
Caso clínico 1
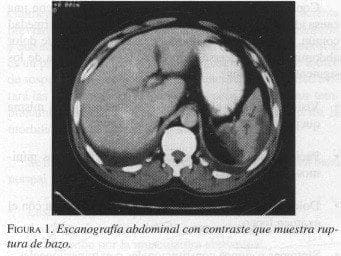
Hombre de 39 años sin antecedentes de importancia, quien ingresó con historia de 10 días de dolor epigástrico irradiado al dorso, acompañado de dolor en hipocondrio izquierdo irradiado al hombro, de inicio súbito, que aumentó progresivamente hasta incapacitarlo. Ecografía de hígado y vesícula biliar normal, excepto por pequeña colección subfrénica izquierda. TAC contrastado de abdomen mostró condensaciones basales pulmonares, pequeña laceración esplénica y hematoma periesplénico (figura 1). Por aumento del dolor abdominal el paciente es llevado a cirugía ese mismo día, encontrándose hemoperitoneo (800 ml) y estallido esplénico con isquemia del mismo, sin otras lesiones en la cavidad abdominal (figura 2). Se realizó drenaje del hemoperitoneo y esplenectomía.
 |
 |
En la UCI el paciente desarrolló síndrome de dificultad respiratoria del adulto, del cual se recuperó y fue dado de alta con excelente evolución, sin complicaciones. El estudio histopatológico mostró estallido esplénico con periesplenitis.
Caso clínico 2
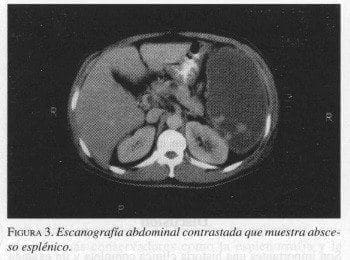
Hombre de 39 años que ingresó por fiebre, escalofríos y dolor severo en el hipocondrio izquierdo y el epigastrio de una semana de evolución. Presenta dolor a la palpación del hipocondrio izquierdo y sensación de masa dolorosa. Leucocitos 18000, hemoglobina 10,8 g/dl y fosfatasa alcalina: 328 U/L. TAC de abdomen muestra lesión esplénica compatible con absceso o hematoma (figura 3). Se realiza laparotomía, encontrándose absceso esplénico; se practica esplenectomía. Su evolución posoperatoria fue sin complicaciones.
Estudio histopatológico: Absceso esplénico, peries-plenitis.
Caso clínico 3
Adolescente femenina de 14 años, estudiante, quien ingresó con cuadro clínico de 17 horas de dolor en epigastrio que posteriormente se generaliza, asociado a emesis biliosa e hiporexia. Buen estado general, sin dolor a la palpación abdominal. Hemoglobina 13,6 g/dl, leucocitos 17500 con neutrófilos 88% y linfocitos 9%; plaquetas 170.000. Se dio de alta con recomendaciones para control en 12 horas.
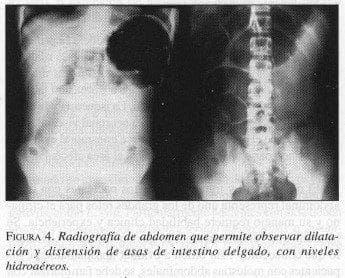
Al día siguiente se encuentra álgica, febril (38°C), taquicárdica, con frecuencia respiratoria de 23 x min. y dolor a la palpación en el flanco derecho. Fosfatasa alcalina: 669 U/L. Dilatación de asas intestinales con niveles hidroaéreos y asa centinela en las radiografías de abdomen (figura 4).
Como persistía taquicárdica de 110 x min., fiebre, dolor en flanco izquierdo y signo de Blumberg positivo, se lleva a cirugía, encontrándose hernia umbilical, hemoperitoneo (350 ml), bazo sin ligamentos que lo fijen a su posición (bazo flotante), violáceo, con torsión del hilio esplénico y trombosis de los vasos esplénicos; colon sigmoide redundante (dolicocolon) con zona de transición que sugiere que hubiera estado volvulado, sin sufrimiento de asas intestinales. Se realiza drenaje del hemoperitoneo, esplenectomía y herniorrafia umbilical. Buena evolución.
Discusión
Son importantes una historia clínica completa y un examen físico cuidadoso para diferenciar las causas de dolor abdominal y decidir sobre manejo quirúrgico o no quirúrgico. La minuciosidad de la historia y la perfección del examen físico son las mejores herramientas para sospechar e identificar correctamente las causas infrecuentes de dolor abdominal1-3. En términos más amplios, el dolor abdominal como síntoma de enfermedad o lesión puede ser “infrecuente” por una de cuatro razones2:
• Presentación atípica de una enfermedad intraabdominal común.
• Localización y otras características del dolor inesperadas, causadas por anomalías anatómicas o estructurales congénitas o adquiridas.
• Manifestación de una enfermedad principalmente extraperitoneal.
• Verdaderos desórdenes raros.
El dolor abdominal es con mayor frecuencia la principal queja del paciente con abdomen agudo. Aunque la mayoría de los órganos intraabdominales son insensibles a muchas formas de estimulación, ellos responden a distensión, alargamiento, tracción, compresión y torsión. La isquemia y la inflamación también estimulan la respuesta neuronal visceral, pero sólo hasta que el proceso visceral se hace transmural e inflama el peritoneo parietal el dolor se localiza al área afectada1.
El diagnóstico y tratamiento de los pacientes con dolor abdominal representa uno de los grandes retos para el cirujano y su manejo requiere habilidad clínica y experiencia. Se ha dicho que “diagnosticamos lo que buscamos, y buscamos lo que conocemos”. En orden a evaluar apropiadamente los pacientes con molestias abdominales, se debe familiarizar con la naturaleza de las enfermedades que lo afectan y el patrón o comportamiento que sigue este proceso1.
Considerando que la mayoría de los pacientes con una causa identificable de dolor abdominal tiene una enfermedad común, la investigación de una causa infrecuente de dolor abdominal debe hacerse en presencia de cualquiera de los siguientes hallazgos2:
• Visitas repetidas al servicio de urgencias por la misma queja principal sin diagnóstico definitivo.
• Paciente que aparenta enfermedad con hallazgos mínimos o inespecíficos en el examen abdominal.
• Dolor abdominal fuera de proporción en relación con el examen físico.
• Síntomas o signos constitucionales o extraperitoneales.
• Inmunocompromiso (diabetes, VIH, neoplasia, terapia inmunosupresora).
• Edad avanzada.
El dolor sobre el cuadrante superior izquierdo en ausencia de trauma es menos frecuente como causa de consulta que el dolor que se presenta en otra parte del abdomen. La principal preocupación cuando consulta un paciente con dolor no traumático en el cuadrante superior izquierdo es descartar catástrofes vasculares y problemas relacionados con el bazo. Cuando se considera el uso de imágenes, la presencia de dolor localizado ayuda a dirigir la selección del estudio; la tomografía computarizada (TAC) es el método más útil para aclarar al diagnóstico1, 3, 4.
Hasta principios del siglo XX poco se conocía acerca del papel fisiológico del bazo. Hipócrates pensaba que el bazo “drenaba la parte acuosa de la comida del estómago”, Aristóteles creía que no tenía función vital y Galeno lo describió como “el órgano de misterio”. Luego se creyó que el bazo era la fuente de la melancolía, teoría que persistió por más de mil años, y los babilonios y antiguos judíos desarrollaron la noción del papel del bazo en la risa, porque se creía que la risa era un proceso purificador. La imagen global del bazo, sin embargo, era la de un órgano no esencial que podía ser removido sin efectos adversos. Casi dos milenios más tarde, a finales del sigo XIX, un famoso fisiólogo francés anotó, “Ahora llegamos al bazo; de él no sabemos nada”4-9.
Ruptura espontánea del bazo
La ruptura espontánea del bazo es un evento raro pero potencialmente letal, que ha sido asociado a enfermedades infecciosas como malaria (la causa más frecuente en el mundo), mononucleosis (segunda causa), vih, hepatitis A y citomegalovirus, entre otros4, 10-17. Confrontar a un paciente previamente sano que se presenta por lipotimia e hipotensión y que no responde a la reanimación con líquidos endovenosos, es un problema en un servicio de urgencias12. Un alto índice de sospecha y conciencia de la existencia de esta entidad evitará las demoras en el diagnóstico y permitirá instituir tempranamente el tratamiento apropiado, disminuyendo así la morbilidad y mortalidad asociadas10, 17, 18.
Se han considerado tres mecanismos en la ruptura del bazo normal y del bazo aumentado de tamaño13, 15:
• Lesión local como punto de debilidad.
• Aumento de tensión debido a hiperplasia y congestión.
• Compresión por la musculatura abdominal.
Recientemente se ha pensado que la ruptura esplénica tardía es realmente el reconocimiento tardío de una lesión esplénica, y no es clara su relación fisiopatológica con hematoma subcapsular11, 14, 18-21. La ausencia de historia de trauma oscurece y demora el diagnóstico. La ruptura esplénica es tres veces más frecuente en el hombre que en la mujer, y los pacientes más comúnmente se encuentran en la tercera década de la vida (rango 14 a 72 años)10, 20. El 50% de las rupturas esplénicas tardías ocurre en la primera semana después del trauma inicial, un 25% adicional en la segunda semana, y se ha informado que el 95% de los casos se presenta en los primeros 12 días14, 20, 21.
En el momento de la ruptura esplénica los pacientes se quejan de dolor abdominal severo de inicio súbito, que puede ser difuso o localizado, con o sin defensa o irritación peritoneal, signos clínicos compatibles con catástrofe abdominal2, 10-11, 13, 14, 20. Puede acompañarse de signos de Kehr (dolor en hombro ipsilateral) y de Ballance (matidez cambiante en flanco derecho y matidez fija en flanco izquierdo, indicando gran cantidad de sangre libre junto con un gran hematoma periesplénico)4, 13, 20, 22. Adicionalmente pueden presentarse hipotensión, taquicardia, palidez, náusea, vómito, distensión abdominal, disminución del peristaltismo, dolor inguinal izquierdo y dolor torácico izquierdo de tipo pleurítico10, 12, 20.
Los exámenes de laboratorio muestran descenso de la hemoglobina y leucocitosis con predominio de linfocitos10, 18, 20. En el pasado la radiografía simple de abdomen fue una ayuda diagnóstica importante: los signos sugestivos incluyen aumento de la densidad en el cuadrante superior izquierdo, elevación del hemidiafragma izquierdo, desplazamiento del estómago hacia la derecha, evidencia de líquido libre entre las asas intestinales y desplazamiento medial del colon3, 4, 20. Afortunadamente se han desarrollado pruebas diagnósticas más exactas, entre las que se incluyen la angiografía y la gamagrafía. Hoy en día la ecografía ayuda a hacer un diagnóstico rápido en el servicio de urgencias, buscando líquido libre intraperitoneal o anormalidades en la silueta esplénica como aumento del tamaño, contornos irregulares o colecciones. En el paciente estable se puede esperar la confirmación diagnóstica mediante TAC abdominal, mientras en el paciente hemodinámicamente inestable con sospecha de lesión esplénica, el lavado peritoneal detecta rápidamente y con alta sensibilidad sangre intraperitoneal libre3, 4, 10, 12, 14, 18-20, 23-25.
El paciente hemodinámicamente inestable con evidencia de irritación peritoneal amerita laparotomía de urgencia10, 26. Después de hacer el diagnóstico, la esplenectomía ha sido el tratamiento estándar; sin embargo, con el deseo de preservar la función inmunológica del bazo, los procedimientos quirúrgicos más conservadores como la esplenorrafia y la embolización de la arteria esplénica, e incluso la observación, están ganando aceptación 4, 10, 11, 20, 21, 23-28. La mortalidad es mayor que en la ruptura esplénica inmediata postraumática (1%), quizá porque su diagnóstico es más difícil, y oscila entre la mortalidad de 10% en ruptura esplénica tardía y 30% en infección por virus de Esptein-Barr12, 20.
Absceso esplénico
Los abscesos esplénicos son infrecuentes (0,2% – 0,7%), sobre todo desde el desarrollo de la antibioticoterapia29-33. Los abscesos esplénicos generalmente son múltiples, aunque puede encontrarse uno solo34-37. Antes de la era antibiótica, 10% de todos los casos de abscesos esplénicos eran debidos a endocarditis bacteriana, y aunque sigue siendo una causa importante, actualmente la mayoría de pacientes tienen condiciones asociadas a alteración en la respuesta inmune, como uso de drogas intravenosas, sida y unidades de cuidado intensivo, o extensión de un proceso piógeno de un órgano intraabdominal adyacente. El 80% de los abscesos diagnosticados se presentó junto con infecciones sistémicas, con los siguientes orígenes: otitis, mastoiditis, amigdalitis, parotiditis supurativa, infección cutánea, absceso pulmonar, apendicitis, diverticulitis, colecistitis y osteomielitis4, 22, 29-33, 36-41.
Además, en los últimos años se ha visto cambio en los gérmenes, identificando con creciente frecuencia hongos, especialmente Candida, y anaerobios, aunque Staphylococcus, Streptococcus y Salmonella se siguen encontrando en aproximadamente la mitad de los cultivos (25% son polimicrobianos), y no se deben olvidar los Gram negativos, como E. coli. Particularmente pacientes con sida tienen abscesos causados por Mycobacterium tuberculosis o avium-intracellulare, Pneumocystis carinii o Toxoplasma, entre otros4, 29, 30, 32, 35, 37-40, 42, 43.
Es una patología más frecuente entre hombres (relación 2:1) y la edad promedio de aparición es 41 años (rango 6-92 años). Se ha descrito sobre todo en población de raza blanca (61-67%), asiática (18%) y negros (4-25%) comparado con latinos (4%)30, 39. Los abscesos son más frecuentes en pacientes con padecimientos hemolíticos. El trauma contribuye un 15% de los casos, con una tendencia en aumento debido a las recomendaciones de manejo conservador en ruptura esplénica. Es interesante resaltar que existen referencias recientes de aparición de abscesos esplénicos después de escleroterapia para varices esofágicas y colangiopancreatografía endoscópica retrógrada29, 31, 37-39, 42-43.
Se debe tener alto índice de sospecha en pacientes con factores predisponentes, como infecciones sistémicas, enfermedades hemolíticas, traumatismos o síndrome febril prolongado. La mayoría de los pacientes se presentan con síntomas sutiles como fiebre alta (mayor de 39°C), escalofríos, dolor en hipocondrio izquierdo (inespecífico) o epigastrio, y signo de Kehr. Ocasionalmente se manifiesta como shock séptico, sobre todo en edades extremas. A la palpación abdominal puede encontrarse sensibilidad sobre el área esplénica, masa o abdomen agudo en caso de ruptura4, 29-33, 35-43.
Los estudios paraclínicos muestran leucocitosis con neutrofilia, granulaciones tóxicas y desviación a la izquierda con cayados; la fosfatasa alcalina puede elevarse. La radiografía de tórax es anormal en 50-80% de los casos y ayuda al mostrar desplazamiento de la burbuja gástrica, gas extraluminal o nivel hidroaéreo en el hipocondrio izquierdo, elevación del hemidiafragma, atelectasia del lóbulo inferior o derrame pleural ipsilateral3, 4, 29, 32, 36-37, 39. La ecografía abdominal tiene alta sensibilidad y especificidad y sirve para guiar el drenaje percutáneo2, 22, 37-39. La tomografía de abdomen da una imagen precisa y tiene la ventaja de localizar lesiones de menor tamaño. La resonancia magnética ha sido propuesta como de importancia en el diagnóstico de casos difíciles4, 22, 29, 32, 33, 37-39, 41.
La principal y más grave complicación es la ruptura a la cavidad peritoneal, pero también puede romperse a órganos vecinos, desarrollando fístulas al estómago o al colon; otras complicaciones incluyen fístula al tórax y empiema torácico35, 36, 39.
En el pasado la mortalidad estaba entre 40 y 100%, en gran parte debido a la falla o demora en el diagnóstico. En una serie reciente la mortalidad quirúrgica continúa en 17%4. El tratamiento debe ser llevado a cabo de inmediato y consiste fundamentalmente en esplenectomía, acompañada de antibióticos, utilizados en forma racional, teniendo en cuenta la probable etiología. En algunas circunstancias es posible el tratamiento no quirúrgico: pacientes con infección por hongos se han tratado exitosamente sólo con drogas antimicóticas. El drenaje percutáneo puede ser considerado bajo ciertas circunstancias: absceso solitario y unilocular, particularmente en el paciente gravemente enfermo de alto riesgo quirúrgico; lesión bien definida de contenido líquido; o cuando el absceso no parece resultar de un proceso séptico contiguo. Si hay una causa intraabdominal el manejo es con laparotomía4, 29-44.
Bazo flotante o torsión esplénica
Esta es una entidad rara caracterizada por excesiva movilidad y desplazamiento del bazo de su posición normal en el hipocondrio izquierdo sobre un pedículo elongado que contiene los vasos esplénicos, lo que lo diferencia de esplenosis, bazo accesorio o bazo ectópico. Hipócrates, Plinio, Herófilo y Galeno reconocieron localizaciones inusuales del bazo; en 1873 se describió la primera esplenectomía por esta causa y en 1882 la esplenopexia, pero la torsión de bazo se describió por primera vez en la literatura alemana en 188545-54.
Es una entidad que ocurre con más frecuencia en personas entre los 20 y 40 años, especialmente mujeres (70-93% de los casos) en edad reproductiva. Muchos casos reportados incluyen historia de infecciones como malaria, ascariasis o fiebre tifoidea, trauma o enfermedades hematológicas benignas como anemia de células falciformes, anemia hemolítica autoinmune, esferocitosis hereditaria o púrpura trombocitopénica idiopática, y neoplasias como leucemias, linfomas o linfosarcomas. En forma general, se pueden dividir las causas en congénitas y adquiridas, que predisponen a laxitud de los ligamentos del bazo o debilidad de los músculos de la pared abdominal4, 45-47, 49-59, 62, 63.
Puede existir torsión aguda o crónica recurrente, que lleva a congestión venosa y esplenomegalia, y los pacientes aquejan dolor abdominal “recurrente” de larga evolución. Otros síntomas incluyen fiebre, náusea, vómito, constipación, diarrea, melenas, hematemesis y anorexia. Ocasionalmente se presenta como masa móvil en el cuadrante superior izquierdo del abdomen. La torsión aguda puede ser precipitada por movimientos del cuerpo, cambios de presión intraabdominal o distensión de órganos adyacentes, causando congestión vascular, infarto y gangrena del bazo, que se manifiesta como un cuadro de abdomen agudo. Las complicaciones incluyen infarto esplénico, absceso esplénico, hemorragia por várices o compresión del estómago, volvulus gástrico, pancreatitis y necrosis del páncreas4, 45-47, 51-54, 59-62.
Los síntomas y hallazgos clínicos dependen de la posición anatómica y del estado fisiopatológico del bazo, por lo cual el diagnóstico de torsión crónica es difícil, pero existe una triada de criterios descrita por Gindrey y Piquard (1966) que ayuda:
• Palpación de masa dura ovalada de borde crenado.
• Movilización indolora de la masa hacia el hipogastrio izquierdo, con dolor y limitación de movilidad en otras direcciones.
• Cuadrante superior izquierdo hiperresonante.
En el cuadro agudo el diagnóstico generalmente se hace intraoperatoriamente en el curso de la laparotomía. Los exámenes de laboratorio son inespecíficos: el hemograma muestra leucocitosis, trombocitopenia o trombocitosis48-53, 55-57.
La radiografía simple de abdomen puede revelar una masa abdominal y dilatación de la cámara gástrica o de las asas intestinales, pero no es diagnóstica. El colon por enema muestra desplazamiento medial y anterior de la flexura esplénica. Por ecografía se ve una masa sólida móvil y ausencia de bazo en el cuadrante superior izquierdo del abdomen; por ello es fundamental la
evaluación conjunta con el radiólogo para realizar una “ecografía dinámica”, buscando el desplazamiento de la masa con los cambios de posición del paciente. El triplex permite evaluar el flujo sanguíneo y muestra el compromiso de los vasos esplénicos, hallazgo que puede confirmarse por arteriografía o gamagrafía. La escanografía contrastada muestra ausencia de bazo por desplazamiento de su localización normal, torsión o isquemia y es el examen que con mayor frecuencia sugiere el diagnóstico3, 45-54, 56, 57, 62, 63.
La mortalidad cada día es menor (0-2%). El tratamiento de la torsión aguda es quirúrgico de urgencia: si existe gangrena se debe realizar esplenectomía, pero si hay viabilidad del parénquima y no hay compromiso de los vasos esplénicos o si se trata de una forma de presentación crónica y la cirugía es electiva se practica esplenopexia, fijando el bazo al diafragma o la pared abdominal con epiplón, malla o los órganos vecinos, para crear una bolsa retroperitoneal. Las posibles complicaciones son recurrencia de torsión y formación de pseudocápsula45, 47, 48, 51-57, 59, 61-62.
Cirugía del bazo
Con el creciente conocimiento del papel crítico del bazo en la prevención de enfermedades, las indicaciones de esplenectomía han sido reevaluadas, y la revisión de muchas publicaciones en pacientes esplenectomizados muestra un incremento en el enfoque conservador. En resumen, las principales indicaciones para esplenectomía en adultos siguen siendo hiperesplenismo (5-50%), trauma (10-30%) y hallazgos incidentales (20-36%), entre los que podrían contarse las patologías infrecuentes expuestas en el presente artículo 7-9, 33, 37-39, 43, 44, 51, 56, 57, 64-66.
La cirugía del bazo consiste de esplenectomía total, esplenectomía parcial, reparación esplénica, fijación esplénica y trasplante. El conocimiento de la anatomía y técnica quirúrgica es imperativo para lograr buenos resultados. La cirugía del bazo es la cirugía de sus ligamentos, sus vasos y sus segmentos. El tamaño del bazo determina el tipo de incisión: Arthur Keeney dijo “Dios no altera una incisión defectuosa”. En la mayoría de los casos no hay tratamiento específico requerido para el manejo preoperatorio de pacientes que van a ser sometidos a esplenectomía, aunque se recomienda el uso de antibióticos profilácticos4, 51, 60, 67-69.
Día a día se utiliza con más frecuencia la esplenectomía laparoscópica, que no sólo ha sido exitosa en un alto porcentaje de casos (conversión 6-25%), sino que ha demostrado ser un enfoque seguro y efectivo en varios grupos, con algunas ventajas sobre la cirugía convencional, como menor estancia hospitalaria y recuperación más rápida70-72.
Las tasas de morbilidad y mortalidad se relacionan directamente con la indicación de la esplenectomía. La complicación posoperatoria más común es atelectasia, que tiene mínimo significado si se inicia temprano terapia respiratoria vigorosa. Hemorragia intraoperatoria y pérdida masiva de sangre se obvian si los ligamentos esplénicos se seccionan y el bazo es movilizado hacia la incisión antes de ligar los vasos esplénicos mayores. La necesidad de reintervención para controlar sangrado intraabdominal posoperatorio no debe ocurrir en más de 1-2% de las esplenectomías. El error técnico más común responsable de hemorragia no diagnosticada es la falla en identificar y ligar los vasos gástricos cortos o una ligadura inadecuada de ellos; menos frecuentemente el sangrado proviene de la superficie peritoneal del diafragma. El trauma pancreático puede resultar en fístula pancreática y rara vez en pancreatitis. El absceso subfrénico es infrecuente en ausencia de lesión gastrointestinal. Una complicación rara pero seria es la fístula gástrica4, 10, 66, 68, 73.
Desde principios de los años 1950 se describió el síndrome de infección fulminante posesplenectomía, que aunque poco común (incidencia 0,1-8,5%), es un riesgo potencial de por vida en pacientes después de esplenectomía: la mayor frecuencia de casos ocurre en los primeros dos años (50-70%). La entidad ha sido definida mejor como una infección que ocurre más frecuentemente después de esplenectomía (pero también en hipoesplenia), evoluciona en un corto período y produce síntomas severos que incluyen fiebre alta, choque, coagulación intravascular diseminada y ocasionalmente síndrome de Waterhouse-Fridericksen de hemorragia y necrosis adrenal. La presencia de síntomas prodrómicos gastrointestinales, como vómito, diarrea o dolor abdominal, no debe evitar que el médico sospeche esta entidad4, 8, 9, 23, 26, 27, 48, 52, 56, 64, 68, 73-78.
La mayoría, pero no todos los casos, se debe a gérmenes encapsulados transportados en la sangre, como Streptococcus pneumoniae (50-90% de infecciones, 60% de muertes), Haemophilus influenzae (32% de muertes) y Neisseria meningitidis. Todos los pacientes deben recibir vacunas, preferiblemente antes de la cirugía, aunque en estas situaciones de urgencia la administración posoperatoria generalmente es satisfactoria si el paciente no es inmunocomprometido. Sin importar otras medidas, cada paciente (o su familia) debe ser advertido acerca de los signos tempranos de infección y la necesidad de administrar prontamente antibióticos. La mortalidad global en adultos varía entre 50-70%4, 8, 9, 64, 68, 73, 75.
Abstract
Abdominal pain is one of the most common causes of admission to emergency room facilities; a careful clinical evaluation is fundamental for establishing the correct diagnosis and the differentiation of nonsurgical entities. The spleen is a rare cause of acute abdomen. We report three patients who came to the Emergency Service at the Clinica Rafael Uribe Uribe in Cali, Colombia, and were treated with splenectomy for infrequent spleen diseases. A literature review is presented.
Referencias
1. Martin R, Rossi R: Abdominal emergencies: has anything changed? Surg Clin North Am 1997; 77(6): 1227-43.
2. Pearigen P. Unusual causes of abdominal pain. Emerg Med Clin North Am 1996; 14(3): 593-613.
3. Billittier A, Abrams B, Brunetto A: Radiographic imaging modalities for the patient in the emergency department with abdominal complaints. Emerg Med Clin North Am 1996; 14(4): 789-842.
4 Coon W: Surgical aspects of splenic disease and lymphoma. Current Problems in Surgery 1998; 35(7): 548-646.
5. Robinson W: Some fundamental characteristics of the spleen and their relation to function. Ann Surg 1928; 88(3): 333-4.
6. Beer E: Development and progress of surgery of the spleen. Ann Surg 1928; 88(3): 335-46.
7. Lower W, Ball R: Splenectomy. Ann Surg 1928; 88(3): 404-408.
8. Cooper M, Williamson R. Splenectomy: indications, hazards and alternatives. Br J Surg 1984; 71(3): 173-80.
9. Lynch A, Kapila R: Overwhelming postsplenectomy infection. Infect Dis Clin North Am 1996; 10(4): 693-707.
10. Farley D, Zietlow S, Bannon M, Farnell M: Spontaneous rupture of the spleen due to infectious mononucleosis. Mayo Clin Proc 1992; 67: 846-53.
11. Schooley R: Epstein-Barr virus (infectious mononucleosis). In: Mandell G, Bennett J, Dolin R, editors. Mandell, Douglas and Bennett’s Principles and practice of infectious diseases. Fifth ed. Philadelphia: Churchill Livingstone, 2000; 1599-613.
12. Blaivas M, Quinn J: Diagnosis of spontaneous splenic rupture with emergency ultrasonography. Ann Emerg Med 1998; 32(5): 627-30.
13. Hershey F, Lubitz J: Spontaneous rupture of the malarial spleen. Ann Surg 1948; 127(1): 40-57.
14. Ahmed A, Feller E: Rupture of the spleen as the initial manifestation of Wilson’s disease. Am J Gastroenterol 1996; 91(7): 1454-5.
15. Kohr R, Haediges M, Taube R: Peliosis of the spleen: a rare cause of spontaneous rupture with surgical implications. Am Surg 1993; 59(3): 197-9.
16. Chien R, Liaw Y: Pathological rupture of spleen in hepatitis B virus-related cirrhosis. Am J Gastroenterol 1993; 88(10): 1793-5.
17. Gupta P, Harvey L: Spontaneous rupture of the spleen secondary to metastatic carcinoma. Br J Surg 1993; 80(5): 613.
18. Kluger Y, Paul D, Raves J, Fonda M, Young J, et al. Delayed rupture of the spleen- myths, facts, and their importance: case reports and literature review. J Trauma 1994; 36(4): 568-71.
19. DiGiacomo J, Rotondo M, Kauder D, Schwab W: Delayed splenic hematoma: An injury in evolution. Surgery 1998; 123(4): 478-9.
20. Farhat G, Abdu R, Vanek V: Delayed splenic rupture: real or imaginary? Am Surg 1992; 58(6): 340-5.
21. Black J, Sinow R, Wilson S, Williams R: Subcapsular hematoma as a predictor of delayed splenic rupture. Am Surg 1992; 58(12): 732-5.
22. Krestin G, Choyke P: Abdomen agudo. Diagnóstico por imagen y su aplicación clínica. Madrid: Marban Libros, 1997; 54-9.
23. Sutyak J, Chiu W, D’Amelio L, Amorosa J, Hammond J: Computed tomography is inaccurate in estimating the severity of adults splenic injury. J Trauma 1995; 39(3): 514-8.
24. Hagiwara A, Yukioka T, Ohta S, Nitatori T, Matsuda H, Shimazaki S: Nonsurgical management of patients with blunt splenic injury: efficacy of transcatheter arterial embolization. Am J Roentgen 1996; 167(1): 159-66.
25. Selafani S, Shaftan G, Scalea T, Patterson L, Kohl L, et al. Nonoperative salvage of computed tomography-diagnosed splenic injuries: utilization of angiography for triage and embolization for hemostasis. J Trauma 1995; 39(5): 818-27.
26. Firstenberg M, Plaisier B, Newman J, Malangoni M: Successful treatment of delayed splenic rupture with splenic artery embolization. Surgery 1998; 123(5): 584-6.
27. Wisner D, Blaisdell W: When to save the ruptured spleen. Surgery 1992; 111(2): 121-2.
28. Guth A, Pachter L, Jacobowitz G: Rupture of the pathologic spleen: is there a role for nonoperative therapy? J Trauma 1996; 41(2): 214-8.
29. Chulay J, Lankerani M: Splenic abscess: report of 10 cases and review of the literature. Am J Med 1976; 61: 513-22.
29. Nelken N, Ignatius J, Skinner M, Christensen N: Changing clinical spectrum of splenic abscess: a multicenter study and review of the literature. Am J Surg 1987; 154(1): 27-34.
30. Chun C, Raff M, Contreras L, Varghese R, Waterman N, et al. Splenic abscess. Medicine 1980; 59(1): 50-65.
31. Faught W, Gilbertson J, Nelson E: Splenic abscess: presentation, treatment options, and results. Am J Surg 1989; 158(6): 612-4.
32. Fauci A, Braunwald E, Isselbacher K, Wilson J, Martin J, et al. Harrison’s principles of internal medicine. 14th ed. McGraw-Hill, 1998; 793-5.
33. Shah H, Cué J, Boyd C, Cone J: Solitary splenic abscess: a new complication of splenic salvage treated by percutaneous drainage. J Trauma 1987; 27(3): 337-8.
34. Reid S, Lang S: Abscess of the spleen. Am J Surg 1954; 88(6): 912-7.
35. Simson J: Solitary abscess of the spleen. Br J Surg 1980; 67: 106-10.
36. Levinson M, Bush L: Peritonitis and other intraabdominal infections. In: Mandell G, Bennett J, Dolin R, editors. Mandell, Douglas and Bennett’s Principles and practice of infectious diseases. Fifth ed. Philadelphia: Churchill Livingstone; 2000; 821-56.
37. Ho H, Wisner D: Splenic abscess in the intensive care unit. Arch Surg 1993; 128: 842-8.
38. Lucien L, Leong S: Splenic abscesses from 1987 and 1995. Am J Surg 1997; 174(1): 87-93.
39. Billings A: Abscess of the spleen. Ann Surg 1928; 88(3): 416-428.
40. Teich S, Oliver G, Canter J: The early diagnosis of splenic abscess. Am Surg 1986; 52(6): 303-7.
41. Sarr M, Zudeima G: Splenic abscess- presentation, diagnosis, and treatment. Surgery 1982; 92(3): 480-5.
42. Kapur A, Vasudeva R, Howden C: Candida splenic abscess in the absence of obvious immunodeficiency. Am J Gastroenterol 1997; 92(3): 509-12.
43. Levison M: Percutaneous versus open operative drainage of intra-abdominal abscesses. Infect Dis Clin North Am 1992; 6(3): 525-44.
44. Choi Y, Menken F, Jacobson I, Lombardo F, Kazam E, et al. Recurrent acute pancreatitis: an additional manifestation of the wandering spleen syndrome. Am J Gastroenterol 1996; 91(5): 1034-8.
45. Nemcek A, Miller F, Fitzgerald: Acute torsion of a wandering spleen: diagnosis by CT and dupplex doppler and color flow sonography. Am J Roentgen 1991; 157(2): 307-9.
46. Herman T, Siegel M: CT of acute splenic torsion in children with wandering spleen. Am J Roentgen 1991; 156(1): 151-3.
47. Seashroe J, McIntosh S: Elective splenopexy for wandering spleen J Pediat Surg 1990; 25(2): 270-2.
48. Lewis G, Byrne M: Wandering spleen. Am Surg 1981; 47(6): 275-7.
49. Gordon D, Burrel M, Levin D, Mueller C, Becker J: Wandering spleen- the radiological and clinical spectrum. Radiology 1977; 125(1): 39-46.
50. Buehner M, Baker M: The wandering spleen. Surg Gynecol Obstetr 1992; 175: 373-87.
51. Desai D, Hebra A, Davidoff A, Schnaufer L: Wandering spleen: a challenging diagnosis. Disponible en URL: https://www.sma.org/smj/97apr17
52. The national organization for rare disorders, Inc. Wandering spleen. Disponible en URL: https://www.rarediseases.org/rdb/rd1010
53. Barki B, Bar-Ziv J: Wandering spleen in two children- the role of ultrasonic diagnosis. Br J Radiol 1984; 57(675): 270-2.
54. Carswell J: Wandering spleen: 11 cases from Uganda. Br J Surg 1974; 61: 495-7.
55. Stringel G, Mercer S: Torsion of the wandering spleen: splenectomy or splenopexy. J Pediat Surg 1982; 17(4): 373-5.
56. Allen K, Andrews G: Pediatric wandering spleen- the case for splenopexy: review of 35 reported cases in the literature. J Pediat Surg 1989; 24(5): 432-5.
57. Uc A, Kao S, Sanders K, Lawrence J: Gastric volvulus and wandering spleen. Am J Gastroenterol 1998; 93(7): 1146-8.
58. Pollak E, Tesluk H: Volvulus of the spleen. JAMA 1977; 123(5): 469-70.
59. Bohrer J. Torsion of a wandering spleen. Ann Surg 1940; 111(3): 416-26.
60. Dowidar M: Wandering spleen: report of a case complicated by a traumatic cyst. Ann Surg 1949; 129(3): 408-15.
61. Horwitz J, Black T: Traumatic rupture of a wandering spleen in a child: case report and literature review. J Trauma 1996; 41(2): 348-50.
62 Sheflin J, Lee C, Kretchmar K: Torsion of wandering spleen and distal pancreas. Am J Roentgen 1984; 142: 100-1.
63. Posey D, Marks C: Overwhelming postsplenectomy sepsis in childhood. Am J Surg 1983; 145(3): 318-21.
64. Mozes M, Spigos D, Pollak R, Abejo R, Pavel D, et al. Partial splenic embolization, an alternative to splenectomy- results of a prospective, randomized study. Surgery 1984; 96(4): 694-702.
65. Mayo W: A review of 500 splenectomies with special reference to mortality and end results. Ann Surg 1928; 88(3): 409-15.
66. Skandalakis P, Colborn G, Skandalakis L, Richardson D, Mitchell W, Skandalakis J: The surgical anatomy of the spleen. Surg Clin North Am 1993; 73(4): 747-68.
67. Zinner M, Schwartz S, Ellis H: Maingot’s abdominal operations. 10th ed. Appleton & Lange, 1997; 2031-61.
68. Chen H, Yan N, Hou y, Zhang T: Subtotal splenectomy with a microwave coagulator. Br J Surg 1993; 80(5): 612-3.
69. Cadiere G: Splenectomy. Disponible en URL: https://www.lap-surgery.com/ splenectomy
70. Brunt L, Langer J, Quasebarth M, Whitman E: Comparative analysis of laparoscopic versus open splenectomy. Am J Surg 1996; 172(5): 596-601.
71. Tarangona E, Espert J, Balague C, Piulachs J, Artigas V, Trias M: Splenectomy should not be considered a contraindication for laparoscopic splenectomy. Ann Surg 1998; 228(1): 35-9.
72. Shaw J, Print C: Postsplenectomy sepsis. Br J Surg 1989; 76: 1074-81.
73. Linet M, Nyrén O, Gridley G, Adami H, Buckland J, et. al. Causes of death among patients surviving at least one year following splenectomy. Am J Surg 1996; 172(4): 320-3.
74. Brigden M, Pattullo A: Prevention and management of overwhelming postsplenectomy infection- an update. Crit Care Med 1999; 27(4): 836-42.
75. Cataldo A, Puleo S, Destri G, Racalbuto A, Trombatore G, et al. Splenic trauma and overwhelming postsplenectomy infection. Br J Surg 1987; 74: 343-5.
76. Schwartz P, Sterioff S, Mucha P, Melton L, Offord K: Postsplenectomy sepsis and mortality in adults. JAMA 1982; 248(18): 2279-83.
77. Sullivan J, Ochs H, Schiffman G, Hammerschlag M, Miser J, et al. Immune response after splenectomy. The Lancet 1978 Jan 28: 178-81.
Correspondencia:
MÓNICA BEJARANO CASTRO
Correo electrónico: monicirugia@telesat.com.co
* MÓNICA BEJARANO CASTRO.Servicio de Urgencias. Clínica Rafael Uribe Uribe. Instituto de Seguros Sociales – Cali.
** GERMÁN ALFREDO LENIS. Servicio de Urgencias. Clínica Rafael Uribe Uribe. Instituto de Seguros Sociales – Cali.
