MANUEL CADENA, MD, FACS*, ARTURO VERGARA, MD*, MSCC, JAIME SOLANO, MD, MSCC*
Palabras clave: Fístula del sistema digestivo, abdomen, hernia abdominal, vacio.
Resumen
Las fistulas enterocutáneas constituyen uno de los problemas más complejos que debe enfrentar el cirujano. En este artículo presentamos la clasificación de las fístulas, una revisión de la literatura y nuestra experiencia con las fístulas enterostómicas (las que drenan a través de una laparostomía), en las cuales no hay piel que las soporte.
Para este tipo de fístulas hemos utilizado con éxito la técnica del cierre asistido por vacío. En el artículo se ilustra la técnica, la cual representa un notable avance en el manejo de estos pacientes, que requieren además terapias adyuvantes, como la somatostina y el soporte nutricional agresivo, parenteral y, en casos seleccionados, enteral.
Las fístulas enterocutáneas constituyen uno de los problemas más complicados que debe enfrentar el cirujano e implica la aplicación de conocimientos como son el manejo de líquidos y electrólitos, soporte metabólico y nutricional, y técnicas diagnósticas y quirúrgicas complejas.
Definición de fístula:
La fístula es una comunicación anormal entre dos superficies epitelizadas, por lo general con tejido de granulación.
Clasificación:
Por su localización anatómica las fístulas intestinales se clasifican en internas o externas. Las internas comunican dos órganos y las externas lo hacen de manera directa o indirecta con la superficie corporal.
Pueden ser simples, con una sola conexión o complicadas, con varios tractos o, conectadas a una cavidad abscedada; cuando se habla de la clasificación fisiológica se refiere al flujo; las de flujo alto son aquellas que drenan más de 500 mL/día, y las de flujo bajo drenan menos de 500 mL/día. Stiges-Serra y Schein propusieron clasificarlas con base en su localizacióny si drenan a través de un defecto grande de la pared abdominal (Schein y Decker, 1991; Stiges-Serra y col., 1982)
Clasificación de Fístulas Enterocutáneas Postoperatorias (Stiges-Serra y col., 1982)
- Grupo 1: esofágicas, gástricas, de intestino delgado e ileocólicas.
1 a: gasto bajo (menor de 500 mL en 24 h). 1 b: gasto alto (mayor de 500 mL en 24 h). - Grupo 2: fístulas que drenan a través de un defecto grande de la pared abdominal.
Grupo 3: fístulas apendiculares y colónicas.
Clasificación de fístulas enterocutáneas postoperatorias (Schein y Decker, 1991)
- Tipo I: esofágicas, gástricas y duodenales.
- II Tipo: intestino delgado.
- Tipo III: colon.
- IV Tipo: cualquiera de las anteriores que drenado a través de un defecto de la pared mayor de 20 cm2.
Fístulas Enterostómicas
Se propone esta terminología para aquellas fístulas que drenan a través de una laparostomía y en las cuales no hay piel que las soporte. Producen alta morbimortalidad; mientras que alrededor del 70% de las fístulas externas cierra espontáneamente, las fístulas internas en su mayoría requiere cierre quirúrgico. La mortalidad mundial aún es alta con cifras que van del 6 al 20%.
Etiología:
Las fístulas gástricas son iatrogénicas en 80% de los casos, el resto son secundarias a cáncer, irradiación, isquemia, etc. (Kozell y Martins, 2001). Cuando ocurren por cáncer residual su mortalidad asciende hasta 75%. Las fístulas duodenales tienen causa postquirúrgica en 85% de los casos, y su mortalidad puede llegar al 30% (Chapman y Dunphy, 1964).
La causa más frecuente de fístulas intestinales (yeyuno e íleon) es la postquirúrgica, 70-90%:
Dehiscencia de suturas, cuerpo extraño, trauma operatorio y lesiones no reconocidas; otras causas de formación de fístulas son las enfermedades inflamatorias intestinales, enteritis postradioterapia, enfermedad diverticular y cáncer gastrointestinal.
Las fístulas colocutáneas tienen su etiología en diverticulitis, cáncer, enfermedad inflamatoria intestinal, apendicitis y enteritis por radiación; estas fístulas tienen porcentaje alto de cierre espontáneo.
Fístulas asociadas con defectos de la pared abdominal
Los resultados del tratamiento quirúrgico en la peritonitis terciaria han mostrado una notable mejoría en las tasas de supervivencia desde la década pasada cuando apareció la laparostomía, y con ella un aumento en la presencia de fístulas.
El desarrollo de esta técnica, descrita inicialmente por Borraez en el Hospital San Juan de Dios de Bogotá, y que ha tomado el nombre de “bolsa de Bogotá” (Myers y Latenser, 2002), ha permitido recuperar y salvar la vida de muchos pacientes (Borraez, 2001); no sólo está indicada como una alternativa en el manejo de esta enfermedad (peritonitis terciaria), con cifras de mortalidad que se sitúan alrededor del 30% en series publicadas (Zundel, 1992; Cadena, 1990), sino que han aparecido nuevas indicaciones para este procedimiento, como son el síndrome compartimental del abdomen (Mayberry y Fisher, 2000), resecciones extensas de la pared abdominal, manejo diferido de las lesiones intestinales en trauma y la necesidad de volver a explorar el abdomen cuando la perfusión intestinal está comprometida (Schein y Decker, 2002).
Paralelamente con el incremento en el uso de esta modalidad quirúrgica han aparecido complicaciones relacionadas, como la pérdida e líquidos por evaporación o escurrimiento, evisceración, desarrollo de grandes hernias incisionales y aparición de fístulas gastrointestinales (Mughal et al., 1986).
La combinación de estas dos últimas resulta en un verdadero desafío para el cirujano, pues en estas condiciones la mortalidad puede alcanzar hasta el 60% (Stiges-Serra y col., 1979), a diferencia de las fístulas que se presentan con la pared abdominal íntegra en las cuales la mortalidad, como ya se mencionó, está entre 6 y 20% (Schein y Decker, 1990), cifra alcanzada recientemente por una mejor comprensión de la fisiopatología de esta condición y al desarrollo en el soporte del paciente en estado crítico, que es el común denominador terapéutico en estos pacientes.
Cuando la fístula hace su aparición:
La concurrencia de estas dos complicaciones crea un cuadro clínico similar al de otras fístulas intestinales, pero el hecho de no tener una pared abdominal íntegra convierte tal situación en un reto formidable.
Generalmente el problema se inicia como consecuencia de reexploraciones programadas por una infección intraabdominal grave, seguido del desarrollo de adherencias firmes, ricamente vascularizadas que sellan la cavidad y envuelven el intestino delgado que se encuentra edematoso, congestivo y friable como parte del proceso inflamatorio, ocasionado por la lesión inicial.
Esto es agravado por el trauma quirúrgico de la laparostomía, que hace la pared del intestino vulnerable al desecamiento y a la isquemia por compresión, ocasionando necrosis y soluciones de continuidad en la pared intestinal (Stone, 1981). El contenido intestinal busca salida a través de estos sitios y su producto enzimático contribuye a la lisis de los tejidos vecinos (figura 1).
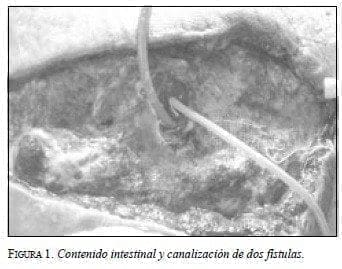
Manejo
Los objetivos principales en el manejo de esta situación comprenden un rápido control de la infección intraabdominal asociada, derivación del flujo de la fístula hacia el exterior de la herida abdominal y los cuidados inherentes al defecto de la pared.
La infección intraabdominal es la condición más frecuentemente relacionada con la aparición de fístulas en estos casos, y su control se debe establecer en forma prioritaria mediante lavados repetidos de la cavidad abdominal, o el uso del drenaje percutáneo cuando el método abierto no sea posible por el proceso de sellamiento de la cavidad abdominal.
El manejo convencional de las fístulas hasta hoy establecido consiste en traer a la superficie de la pared abdominal los bordes del orificio fistuloso, procedimiento que en estas circunstancias resulta difícil dadas la ausencia de pared abdominal y la limitada movilidad del segmento intestinal ocasionado por el proceso adherencial circundante.
En estas condiciones el manejo quirúrgico de la fístula puede ser riesgoso y de consecuencias funestas (Schein y Decker, 1991).
Cierre asistido por vacío
Una manera sencilla de obtener la recolección del producto de la fístula consiste en colocar un mecanismo de succión que retire el contenido intestinal de la herida de la laparostomía; sin embargo, al mantener la herida cubierta con vendajes convencionales (gasas y esparadrapo) este propósito no se logra adecuadamente, por cuanto la herida permanece en contacto con el contenido intestinal, situación que resulta lesiva para el proceso de cicatrización de la herida, pues éste se retrasa de manera significativa (figura 2).
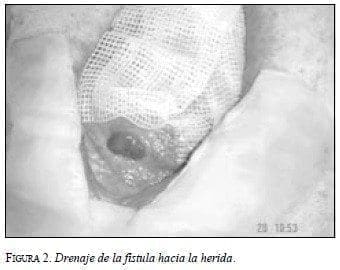
La aplicación de un mecanismo de succión dentro de la herida, junto con la colocación de un vendaje adhesivo, crea una condición de presión subatmosférica que facilita la canalización del contenido de la fístula, lo cual favorece el rápido crecimiento de tejido de granulación (figura 3), como lo demuestran Stone et al., (2004) en una revisión de 32 pacientes en quienes se pudo realizar un cierre adecuado de la pared abdominal en 86,4% de los casos en un tiempo menor a lo esperado en estas situaciones, y que coincide con nuestra experiencia.
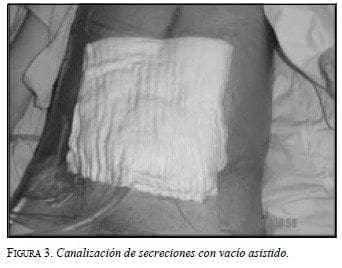
Glen y cols:
Describen catorce pacientes en quienes se practicó esta técnica, y mediante la aproximación de la fascia en el extremo superior e inferior con suturas tipo polyglactina (Vicryl®) sin tensión, con puntos continuos, durante el cambio de las esponjas cada 48-72 horas lograron el cierre en 92% de los casos en aproximadamente diez días (Glen, 2001), con lo cual evitaron las hernias ventrales con las que algunos pacientes con abdomen abierto salen del hospital y que obliga a reintervenciones tardías; asimismo, Barker et al., (1999) reportan una experiencia de siete años con 112 pacientes y concluyen que esta técnica es la de elección en los pacientes con indicación de abdomen abierto, con un índice bajo de complicaciones técnicas.
Recientemente la industria desarrolló una lámina de poliuretano que remplaza a las compresas ordinarias, con lo cual se obtiene una distribución uniforme de la presión en el área expuesta (figura 4).
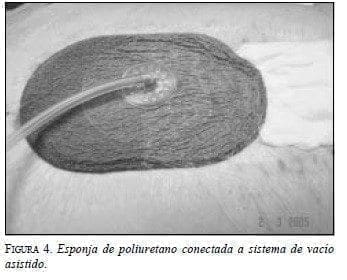
Las ventajas de ese sistema habían sido descritas para el manejo de heridas crónicas con aporte de oxígeno pobre (Argenta y Morykwas, 1997) o con alto grado de contaminación, situación que caracteriza estas heridas (De Franzo et al., 2001).
Los reportes previos (Erdmann et al., 2001) describen el uso de un apósito poroso de poliuretano para cubrir la superficie expuesta. En nuestra experiencia utilizamos gasas vaselinadas para cubrir la herida y aislar el orificio fistuloso, gasas secas sobre las primeras, envolviendo el tubo de succión y finalmente un vendaje adhesivo que cubre toda la pared abdominal (Morykwas et al., 1997); esto convierte la herida en un espacio cerrado herméticamente, que obliga al drenaje a fluir a través del tubo de succión, el cual graduamos a una presión continua de 125 mm de Hg.
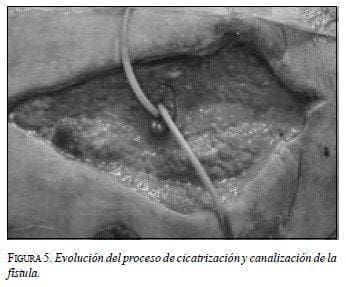
El cambio de apósitos se hace a diario y se obtiene un registro fotográfico de la evolución del proceso de cicatrización (figura 5).
Sung y cols:
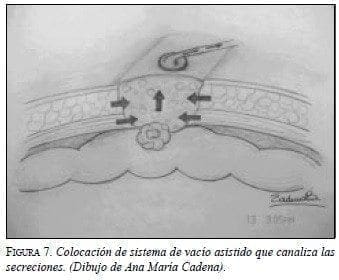
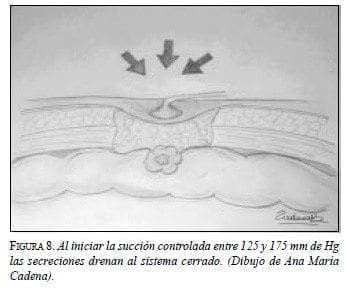
Publicaron el manejo de un paciente con fístula de flujo alto y documentan el esquema que se presenta a continuación en el que se observa cómo se aplican los apósitos y la manera de conectar el sistema de succión con el propósito de lograr la reducción del flujo, el reestablecimiento del tránsito intestinal, la suspensión de la nutrición parenteral total (NPT), todo lo cual resulta en un manejo exitoso (figuras 6 a 8).
 |
 |
La creación del efecto de presión negativa en la herida disminuye rápidamente el edema de los tejidos circundantes, hace que la herida se retraiga y sus bordes se aproximen en los primeros 5-7 días de iniciado el tratamiento; la aparición de tejido de granulación en corto tiempo alcanza el borde de la piel.
Del mismo modo, el recuento bacteriano decrece significativamente en estos días.
Este método había sido descrito previamente para promover el cierre de heridas en las extremidades con factores de riesgo asociados, como la presencia de material de osteosíntesis expuesto, la exposición de hueso o en áreas donde la irrigación es pobre o con mínima cobertura como sucede con heridas de la región pre-tibial o en muñones de amputación de cierre difícil.
Suresh y Terrazas, en el 2004, documentaron la efectividad del sistema de presión negativa en el cierre de heridas complejas en un grupo de estudio de 42 pacientes, entre los que incluyeron heridas esternales, úlceras de presión y heridas de los miembros inferiores con sobreinfección sometidos a tratamiento antibiótico por tiempo prolongado; demostraron reducción en el tiempo de cicatrización, en la estancia hospitalaria y, por tanto, en los costos.
La imposibilidad de reexplorar el abdomen en estos pacientes debido al proceso adherencial generado, ha hecho que se intenten otros métodos para el cierre de fístulas antes de utilizar el tratamiento quirúrgico convencional.
Cuando el trayecto fistuloso está al alcance del endoscopio:
Se puede acceder al tracto de la fístula y una vez identificado se procede a inyectar “fibrin glue” hasta obturar completamente el orificio. Con este método se ha logrado el control de la fístula en 64% de los casos (Erdmann, et al., 2001).
En la mayoría de los casos en los que la fístula se presenta como complicación de una laparostomía, generalmente el segmento intestinal está expuesto, lo cual permite la aproximación directa de los bordes de la mucosa con puntos separados de material absorbible de calibre delgado (4-5/0), evitando crear tensión en la mucosa que se afronta. El reparo se cubre con un injerto de espesor parcial de piel.
El empleo de esta técnica permite el cierre de la fístula en 56% de los casos; sin embargo, su utilidad radica en la posibilidad de cierre exitoso y evitar de esta manera una laparotomía (Hill, 1983) que en estas condiciones tendría una alta tasa de complicaciones (Genecov, et al. 2002).
Somatostatina y análogos
El uso concomitante de análogos de la somatostatina y somatostatina nativa (Gómez-Pan y Diez, 1990) disminuye la cantidad de drenaje por la fístula (Puerta y Castaño, 1996) y cambia las características del mismo; es un valioso coadyuvante en el tratamiento integral de las fístulas como lo han demostrado múltiples estudios (Di Constanzo, et al., 1995; Farthing, 1994).
Nutrición Parenteral Total
La NPT desarrollada como método terapéutico por S. Dudrick y col. permite la administración segura de líquidos, nutrientes y minerales, para asegurar un mantenimiento óptimo del paciente.
Esto contribuye en forma notable al cierre de las fístulas (Rombeau y Caldwell, 1986); se reserva su uso para pacientes inestables en el manejo inicial de las fístulas en la corrección de desórdenes hidroelectrolíticos, en pacientes con fístulas de alto débito, en fístulas altas y en pacientes con alto riesgo de broncoaspiración. Su uso se puede hacer combinadamente con nutrición enteral como terapia mixta (Conde y col., 1993).
El cálculo de los requerimientos debe ser medido de manera exacta proveyendo al paciente los macro y micronutrientes específicos (Meguid y Campos, 1996; Patiño, 2001) con el propósito de prevenir el riesgo de sobrealimentación que conlleva alteracio alteraciones que pueden poner en peligro la vida del paciente (Dunphy y Sheldon, 1993).
Nutrición Enteral
El éxito de la terapia con nutrición enteral (NE) en los pacientes con fístula depende de la ubicación exacta de la sonda, según el sitio en que el orificio fistuloso esté localizado; existen múltiples informes del cierre no quirúrgico de fístula con nutrición enteral administrada distal al orificio, por ejemplo: fístulas esofágicas o gástricas altas a las que se les pone una sonda distal y a través de ella se administran los nutrientes para lograr su cierre (Mora, 1993).
En las fístulas de flujo bajo la terapia con NE debe ser de elección y sólo en circunstancias muy especiales, como intolerancia manifiesta de la dieta, alto riesgo de aspiración o desórdenes hidroelectrolíticos severos se debe usar la NPT.
En todas las fases del manejo de las fístulas se debe continuar la búsqueda minuciosa de abscesos y de focos sépticos, y proceder a su eliminación quirúrgica y definir la antibioticoterapia apropiada.
Gastrointestinal Fistulae in Open Abdomen (Entero Stomic Fistulae)
Abstract
Enterocutaneous fistulas constitute a serious and very complex challenge to surgeons. In this paper we present the classification of fistulas, a literature review, and our experience with the management of «enterostomic fistulas» (those presenting in patients with open abdomen, or laparostomy) where there is no skin to support them.
For this type of fistulas we have successfully utilized the vacuum-assisted technique. The paper illustrates this technique, which represents an important development in the management of these patients, which also require adjuvant therapies, such as the use of somatostatin and aggressive nutritional support, parenteral or, in well selected cases, enteral.
Key words: digestive system fistula, abdomen, abdominal hernia, vacuun assisted closure.
Referencias
- ARGENTA L, MORYKWAS M. Vacuum-assisted closure: A new method for wound control and treatment: clinical experience. Ann Plast Surg 1997; 38: 563-567. BARKER D, KAUFMAN H, SMITH L, CIRAULO D, RICHARD CH, BURNS P. Vacuum pack technique of temporary abdominal closure: a 7-year experience with 112 patients. J Trauma 1999; 48: 2: 201-207.
- BORRÁEZ O. Abdomen abierto. Rev Col Cir 2001; 16:1:39-143. CADENA M. Laparostomía: una alternativa terapéutica. Rev Col Cir 1990; 5: 147- 153.
- CHAPMAN RF, DUNPHY JE. Management of intestinal fistula. Am J Surg 1964; 157-162.
- CONDE JM, PÉREZ R, LEÓN K y col. Manejo de fístulas enterocutáneas e alto gasto con NPT y octreotide, un análogo sintético de la somatostatina. Investigación Médica Internacional 1993; 207: 55-61.
- DE FRANZO A, ARGENTA L, MARKS M, MOLNAR J, DAVID L, WEBB L, TEASDALL R. The use of vacuum-assisted closure therapy for the treatment of lower- extremity wounds with exposed bone. Plast Reconstr Surg 2001; 108: 5, 1184-1191.
- DI COSTANZO J, SANCHO J, NUBILOA P, et al. Randomized doubleblind placebo controlled trial of early octreotide in patients with postoperative enterocutaneous fistulae. Br J Surg 1995; 82: 638-641.
- DUNPHY JE, SHELDON GF. Early operation versus prolonged hyperalimentation in the treatment of enterocutaneous fistulas. Controversy in Surgery, 2nd ed. Philadelphia. WB Saunders Company, 1983.
- ERDMANN D, DRYE C, HELLER L, WONG M, LEVIN S. Abdominal wall defect and enterocutaneous fistula treatment with vacuum-assisted closure system. Plast Reconstr Surg 2001; 108:7- 2066-2068.
- FARTHING M. Octreotide in the treatment of refractory diarrhea and fistulae. Gut 1994; 35 (Supl 3): S5-S10.
- FISHER JE, Pathophysiology of enterocutaneous fistula. World J Surg 1983; 7: 446-450.
Bibliografía
- GARNER G, WARE D, COCANOUR C, DUKE J, MCKINLEY B, KOZAR R, MOORE F. Vacuum-assisted closure provides early fascial reapproximation in trauma patients with open abdomen. Am J Surg 2001; 182: 630-638.
- GENECOV D, SHENEIDER A, MORYKWAS M, PARKER D, WHITE W, ARGENTA LA. Controlled subatmospheric pressure dressing increases the rate of the skin graft donor site reepithelization. Ann Plast Surg 1998; 40:3: 219-225.
- GÓMEZ-PAN A, DÍEZ JJ. Somatostatina nativa y efectos biológicos. Aplicaciones terapéuticas del SMS: Symposium Internacional: aplicaciones terapéuticas de la somatostatina 201 995 (Sandostatin). Barcelona. Sandoz, Pharma SAE, 1990; 118.
- GÓMEZ-PAN A, DE LEIVI A, STIGES A, TORTOSA F. Symposium Internacional: aplicaciones terapéuticas de la somatostatina 201 995 (Sandostatin). Barcelona. Sandoz, Pharma SAE, 1990; 122.
- HARRIS A. Somatostatin and somatostatin analogs: Pharmacokinetics and pharmacodinamics effects. Gut 1994; 35 (Supl 3): S1-S4. HILL GL. Operative strategy in treatment of enterocutaneous fistula. World J Surg 1983; 7: 4- 495-501.
- KOZELL K, MARTINS L. Fistula management: a multidisciplinary approach. Paper presented at the General Surgery Conference, London, Ontario, 2001.
- MAYBERRY SM, FISCHER JE. Classification and pathophysiology of enterocutaneous fistulas. Surg Clin North Am 1996; 76: 1009-1018.
- MAYBERRY J. Bedside open abdominal surgery utility and wound management. Crit Care Clin 2000; 16: 1: 151-172.
- MEGUID MM, CAMPOS AC. Nutritional management of gastrointestinal fistulas. Surg Clin North Am 1996; 76:5- 1035-1080.
- MORA RJ. Soporte Nutricional Especial. Bogotá. Editorial Médica Panamericana, 1992; 240.
- MOSHE S. Surgical management of intra-abdominal infection: is there any evidence? Langenbecks Arch Surg 2002; 387: 1: 1-7.
- MORYKWAS M, ARGENTA L, SHELTON-BROWN E, MCGUIRT W. Vacuumassisted closure: a new method for wound control and wound treatment: animal studies and foundation. Ann Plast Surg 1997; 38: 553-562.
Fuentes
- MUGHAL MM, BANCEWICZ J, IRVING HM. “Laparostomy” a technique for the management of intractable abdominal sepsis. Br J Surg 1996; 73: 253-259.
- MYERS J, LATENSER B. Nonoperative progressive “Bogotá Bag” closure after abdominal decompression. Am Surg 2002; 68: 1029-1030. PATIÑO JF. Fístulas enterocutáneas. En: Patiño, JF. ed. Lecciones de cirugía, 2ª impresión, Buenos Aires. Bogotá. Editorial Médica Panamericana, 2001; 527-532.
- PUERTA JD, CASTAÑO R. Tratamiento de las fístulas enterocutáneas con octreotido. Cirugía 1996; 11: 1812-1817.
- ROMBEAU J, CALDWELL M. Clinical nutrition: parenteral nutrition. Volume II. Philadelphia. WB Saunders Company, 1986; 426.
- SCHEIN M, DECKER G. Gastrointestinal fistulas associated with large abdominal wall defects: experience with 43 patients. Br J Surg 1990; 77: 97-100.
- SCHEIN M, DECKER GAG. Postoperative external alimentary tract fistulas. Am J Surg 1991; 161: 435-438.
- SCHWARTZ SI, ELLIS H, COWLES J. Operaciones abdominales, tomo I, Buenos Aires. Editorial Panamericana SA, 1986, 342.
- STIGES-SERRA A, JAURRIETA E, STIGES-CREUS A. Management of external postoperative enterocutaneous fistula. Ann Surg 1979; 190: 189-202.
- STIGES-SERRA A, NUBIOLA P, SANCHO J, SEGURA M, BADIA J, et al. Blind evaluation of the effect of octreotide (SMS 201-995). A somatostatin analogue on small bowel fistulae output. Lancet 1987; 19: 672-673.
- STIGES-SERRA A, JAURRIETA E, STIGES-CREUS A. Management of postoperative enterocutaneous fistulas: the roles of parenteral nutrition and surgery. Br J Surg 1982; 69: 147-150.
- STIGES-SERRA A, NUBIOLA P, SANCHO J, SEGURA M, BADIA J, et al. Treatment of 27 post-operative enterocutaneous fistula with the long half life somatostatin analogue (SMS 201-995) 1989; 210: 56-58.
- STONE PATRICK A, HASS STEPHEN M, FLAHERTY S, DELUCA J, LUCENTE F, KUSMINSKY J. Trauma Inf Crit Care 2004; 57: 1082-1086.
- STONE HH, FABIAN TC, TURCKLESON ML, JURKIEWICZ MJ. Management of the acute full-thickness losses of the abdominal wall. Ann Surg 1981; 193: 162-168.
Referencias Bibliográficas
- SUNG H, MARTÍNEZ J, GARBINO, BENATI M, LÓPEZ-AVELLANEDA M, BROZZI N. Management of a high-output postoperative enterocutaneous fistula with a vacuum sealing method and continuous enteral nutrition. ASAIO 2000 46: 511-514.
- SURESH A, TERRAZAS S. A retrospective study: clinical experience using vacum-assisted closure in the treatment of wounds. J Nat Med Assoc 2004; 96:1073-1077.
- TORRES A, LANDA J, MORINO-AZSCOITA I, et al. Somatostatin in management of gastrointestinal fistulae. Arch Surg 1992; 127: 97-100.
- ZUNDEL N, CADENA M, RODRÍGUEZ J, ANDRADE E, CARO A, SUPELANO G, HOLGUÍN F, PATIÑO JF. Manejo con laparostomía del abdomen séptico. Panam J Trauma 1992; 3: 32-36.
Correspondencia:
MANUEL CADENA GUTIÉRREZ, MD
Av. 9 No. 117-20 Cons. 932
Fax: (571) 2148620
mcadena@fundacionsantafe.com
Bogotá, Colombia
* Sección de Cirugía General. Departamento de Cirugía, Hospital Universitario, Fundación Santa Fe de Bogotá. Bogotá, Colombia.


MI NOMBRE ES GABRIEL ALVAREZ CISNEROS, TENGO UNA AMIGA DE 15 AÑOS TIENE 5 MESES APROX, INTERNADA EN IMSS EN MEXICO, CON PROBLEMAS DE FISTULA INTESTINAL, TRAS UNA APENDICITIS, SE LE ESTA SUMINISTRANDO ALIMENTACION POR CONDUCTO, POR QUE NO CONSIENTE COMIDA ALGUNA, LA VOMITA, QUE TENDIAMOS QUE HACER O QUE MAS INFORMACION NECESITA PARA DIRIGIRNOS Y SALVAR A UNA NIÑA,,,,,
SE QUE EL SEGURO HACE TODO SU ESFUERZO, PERO DEBEMOS UNIR MAS ESFUERZOS,,,, MI CELULAR ES 7441-850287,, 7441-436430, ,, Y MI FACEBOOK ES : GABRIEL ALVAREZ SIFUENTES (SIN FOTOGRAFIA)…
ES URGENTE POR FAVOR.