Académico Eduardo Jaramillo Carling*
* Neurocirujano Clínica de Marly.
Palabras Claves: Espasmo Hemifacial Idiopático. Compresión Neuro – Vascular. Descompresión Vascular
Microqurirúrgica. Pares Craneanos (Nervio facial).
Resumen
Objetivos: presentar 8 pacientes con Espasmo Hemifacial tratados quirúrgicamente con craneotomía suboccipital y descompresión microquirúrgica en la fosa posterior. Igualmente revisar la literatura medica publicada hasta diciembre del 2002 actualizando los conceptos de neuroanatomía del nervio facial; la etiopatogenia, incidencia, cuadro clínico, diagnósticos diferenciales, diagnósticos paraclínicos, y los tratamientos tanto farmacológicos como quirúrgicos del Espasmo Hemifacial; se hace énfasis en la descompresión vascular microquirúrgica del nervio facial. (Ver también: El Espasmo Hemifacial, Cuadro Clínico)
Métodos: se operaron 8 pacientes que no respondieron a tratamiento farmacológico. Todos fueron operados con la misma técnica quirúrgica entre los años 1985 y 1996, y a todos los pacientes se les realizó seguimiento postoperatorio por más de 5 años.
Resultados: se encontró conflicto vascular en todos los pacientes excepto en uno, el cual presentaba aracnoiditis. Todos se mejoraron con el tratamiento quirúrgico.
Los resultados se comparan con las grandes publicaciones.
Sinónimos
Espasmo hemifacial Primitivo
Espasmo hemifacial Idiopático
Recuento histórico
• En la literatura médica no se encuentran referencias de esta entidad clínica hasta el siglo XIX de nuestra era.
• En 1821 Bell, describe la motricidad y sensibilidad de la cara diferenciando las funciones sensitivas y motoras de los nervios facial y trigémino.[1,2,3]
• En 1875 Schultze, realizó la descripción clínica del Espasmo Hemifacial: “Contracciones paroxisticas involuntarias de la musculatura de la mitad de la cara”. Y describe un caso en el cual la autopsia reveló un aneurisma de la arteria vertebral con compresión del VII y VIII pares.[3,4]
• En 1884, Gowers desarrolló el concepto de espasmo hemifacial como una patología clínica independiente (“Clonic Facial Spasm”) de otros movimientos faciales.[5]
• En 1912, Kraus, observa y describe “temblores” faciales en pacientes con tumores del ángulo pontocerebeloso.[6]
• En 1917, Cushing informa 4 casos con espasmo hemifacial de 30 pacientes operados por neurinomas del acústico.[6]
• En 1942, German realiza la neurectomía periférica selectiva de ramos faciales para tratar esta entidad.
Presenta recidivas del espasmo en casi todos los pacientes a quienes se les practicó este procedimiento.[6]
• En 1946, Ehni realiza y propone como tratamiento para esta entidad clínica la sección del nervio facial en el foramen estilomastoideo y su anastomosis con los nervios espinales o el hipogloso.[6]
• En 1947, Campbell y Keedy publican 2 casos clínicos de espasmo hemifacial asociados a neuralgia del trigémino ipsilateral, donde fueron encontrados aneurismas de la arteria basilar comprimiendo el nervio facial.[4]
• En 1959, Gardner y Sava reportan la presencia de compresión vascular del VII par en pacientes con espasmo hemifacial.[7] Y en 1962, Gardner informa 19 pacientes a quienes les practicó exploración y neurolisis del nervio facial en la fosa posterior, con cura del espasmo en 12 de ellos y mejoría sintomática en solo 3 pacientes. Igualmente refiere haber encontrado en las cirugías compresión del nervio por arterias en 14 de los 19 casos.[8]
• En 1966, Jannetta con el uso del microscopio quirúrgico, efectúa la descompresión microquirúrgica del nervio facial en la fosa posterior en un paciente de 41 años con espasmo hemifacial, encuentra compresión y distorsión del nervio por una vena pontocerebelosa e igualmente informa mejoría de la sintomatología con la cirugía.[3,4,8] Es realmente quien inicia y desarrolla la técnica de la descompresión microvascular en el espasmo hemifacial.
• En 1966, Gardner publica “espasmo hemifacial en la enfermedad de Paget”.[6,9]
• En 1970, Rui Carvalho publica en Brasil 14 casos de pacientes operados con la técnica de Gardner, donde informa compresión vascular del nervio en 7 casos y engrosamiento de la aracnoides localmente en 1 caso. Igualmente refiere mejoría en 10 de los paciente operados.[6]
• En 1977, Jannetta publica 85 casos de espasmo hemifacial operados con la técnica microquirúrgica en la fosa posterior; pacientes en los que encontró compresión vascular por las arterias cerebelosas anteroinferior y posteroinferior, o la arteria basilar en 82 de los pacientes; en los restantes encontró un colesteatoma, una malformación arteriovenosa del ángulo pontocerebeloso y un aneurisma.
Refiere mejoría en todos los casos menos en el portador de la malformación arteriovenosa por la imposibilidad de su resección tota[4,10] En 1990, informa 366 casos operados, con sus resultados y seguimiento después de realizar esta técnica quirúrgica.[11,12,13]
• En 1981, Alan Scott utiliza la exotoxina botulínica tipo A en el tratamiento del estrabismo[14] y en 1988, Kraft publica su uso en el espasmo hemifacial,[7] la cual inyectada en dosis pequeñas en las fascias músculares del nervio facial mejora las contracciones patológicas del espasmo hasta en un 90% de los casos.[3]
Anatomía funcional
El nervio facial es un nervio mixto, motor y sensitivo.
El componente motor es considerablemente mayor que el sensitivo y está formado básicamente por la raíz motora, la cual nace del núcleo motor del VII par, localizado en el piso del IV ventrículo; emerge del tronco cerebral en el ángulo pontocerebeloso a nivel del surco bulbo pontino y está formado por fibras que conforman el nervio facial propiamente dicho.
A continuación abandona la fosa posterior por el agujero auditivo interno (conjuntamente con el nervio auditivo), en el interior del cual el nervio intermedio (o de Weisberg) se une con el nervio facial formando un tronco nervioso único y juntos penetran en el canal facial localizado en la región petrosa, donde se encuentra un ganglio sensitivo, el ganglio geniculado.
Posteriormente continua un largo trayecto petroso, inerva el músculo del estribo en el oído medio y a continuación emerge del cráneo por el foramen estilomastoideo.
Al salir al exterior atraviesa la glándula parotida y distribuye sus ramos en los músculos de la mímica facial, el músculo estilohiodeo y el vientre posterior del músculo digástrico (músculos que derivan del segundo arco branquial; fibras clasificadas como eferentes viscerales especiales).
El núcleo motor del VII par en su porción superior recibe fibras aferentes cruzadas y no cruzadas de los fascículos corticobulbares, extrapiramidales y tectoespinales;
mientras la porción inferior del núcleo solamente recibe fibras cruzadas de estos fascículos.
El componente motor también tiene fibras eferentes viscerales generales, las cuales emergen del núcleo salivatorio superior y el núcleo lacrimal, y a través del nervio intermediario son responsables por la inervasión preganglionar de las glándulas lacrimales (para las cuales salen fibras de la rodilla del nervio facial, recorren el nervio petroso o nervio del canal pterigopalatino, llegan al ganglio pterigopalatino, y de éste salen las fibras postganglionares a la glándula lacrimal), submandibular y sublingual (cuyas fibras dejan la cuerda del tímpano, pasan al nervio lingual y de este al ganglio submandibular de donde salen las fibras postganglionares distribuyéndose en las glándulas submandibular y sublingual).
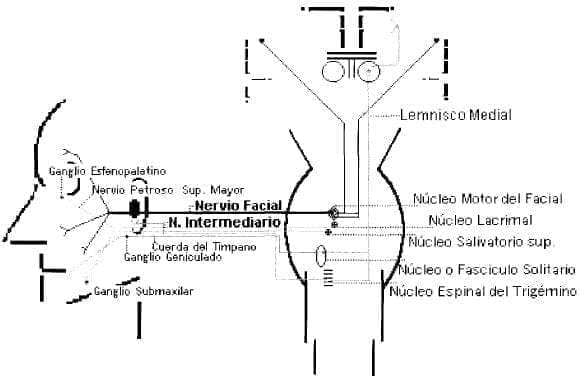
Núcleos del Nervio Facial en el tronco cerebral y sus conexiones centrales y periféricas. 1.-El Núcleo Motor da fibras al Nervio Facial y este a los músculos de la mímica facial. 2.- el Núcleo
Lacrimal, a través del Nervio Intermediario va al Ganglio Esfenopalatino y de este a la Glándula Lacrimal. 3.- el Núcleo Salivatorio Superior por el Nervio Intermediario va al Ganglio
Submaxilar y de este a la Glándula Submaxilar. Las aferencias 4.- del gusto van a través de la Cuerda del Tímpano y el Nervio Intermediario al Núcleo Solitario y 5.- Un territorio sensitivo
de la oreja a través de la Cuerda del Tímpano y el Nervio Intermediario termina en el Núcleo Espinal del Trigémino.
(Concepto modificado de Neuroanatomía de Bustamante [16] y dibujo realizado por el autor).
La raíz sensitiva, está formada por prolongaciones periféricas de neuronas localizadas en el ganglio geniculado con diferentes componentes funcionales:
1. fibras aferentes viscerales especiales, que reciben impulsos gustativos originados en los 2/3 anteriores de la lengua, inicialmente van junto al nervio lingual y a continuación pasan al nervio cuerda del tímpano y a través de esta ingresan al nervio facial antes de su emergencia en el agujero estilomastoideo, pasan por el ganglio geniculado y penetran al tronco cerebral en el nervio intermedio (o de Wrisberg) al núcleo solitario en el tronco.
2. fibras aferentes viscerales generales, son en parte responsables por la sensibilidad de una pequeña porción de la mucosa de la parte posterior de las fosas nasales y la porción superior del paladar blando. Dichas fibras también ingresan con el nervio intermediario y terminan en el núcleo o fascículo solitario.
3. fibras aferentes somáticas generales, conjuntamente con fibras del glosofaringeo y del vago son responsables de la sensibilidad (exteroceptiva) de un pequeño territorio del pabellón auditivo y meato auditivo externo.
Fibras originadas en el ganglio geniculado, forman el nervio auricular y sus ramificaciones centrales ingresan por el nervio intermediario al tronco cerebral y terminan en el núcleo espinal del trigémino. Las eferencias de este núcleo van a ascender con el lemnisco trigeminal al tálamo (núcleo medial postero mediano).
Las eferencias del núcleo o fascículo solitario pasan la línea media y ascienden en el lemnisco medial para terminar en el núcleo medial posteromedial del tálamo.
El área gustativa cerebral está localizada en la región inferior central (de la cara) y superficie opércular del lóbulo parietal.
Etiopatogenia
Históricamente se han sugerido varias teorías para explicar la causa del espasmo hemifacial, y es así, como Laine en 1948, atribuye la enfermedad a aracnoiditis local.[6] Watemberg en 1952, concluye que tanto en el espasmo hemifacial como en las sincineas postparalíticas causadas por parálisis facial o de Bell, la lesión se encuentra en el núcleo del facial.[6,7]
Magen y Esolen en1959, en estudios electromiográficos de 15 pacientes, informan la existencia de estímulos transaxonales (“efáticos”) debidos a lesión de la vaina de mielina del nervio, los cuales originan cortocircuitos localizados.[7]
Jannetta, en 1966 propone como causa del espasmo hemifacial la compresión vascular por arterias aberrantes en su localización por factores congénitos (siendo la arteria más frecuente la cerebelosa anteroinferior), causando hiperactividad del núcleo del nervio y el espasmo.[11,12,13]
Como en la neuralgia del trigémino, actualmente son numerosos los trabajos e informes de compresión del nervio por arterias aberrantes en su localización y la mejoría de la sintomatología con la descompresión quirúrgica del mismo.
Se acepta que el contacto patológico entre el elemento vascular y el nervio (en la zona llamada R.E.Z.-root exit zone- o segmento de transición mielinica entre la porción periférica y la porción central del nervio, localizada en la zona al emerger del tronco) da origen a la sintomatología,[3,4,7] para la cual actualmente se aceptan 2 hipótesis:
La primera o Teoría Periférica, refiere la existencia de una actividad neural aberrante en el sitio de contacto patológico ocasionando una desmielinización progresiva de las fibras; ese contacto patológico entre axones genera así la transmisión patológica (o “efática”) y el espasmo.[3,9]
La segunda o Teoría Central, refiere que el contacto patológico entre el elemento vascular y el nervio desmielinizado va a originar una estimulación retrógrada continua causante de una hiperactividad de los núcleos motores del facial a nivel del tronco cerebral.[3,9]
Incidencia
Esta calculada en aproximadamente en 0.74 casos por 100.000 habitantes según Auger,[3,911,12,13,17] siendo más frecuente en el sexo femenino, en relación de 2:1 con el hombre.