GUTIÉRREZ J. O., MD, SCC.
Palabras Clave: Tricobezoar, Tricotilomanía, Tricofagia, Síndrome de Rapunzel.
Los tricobezoares son una rara patología. Los bezoares gástricos pueden ocurrir en estómagos normales a causa de la ingestión de objetos que no atraviesan el píloro. Actualmente la mayoría de los bezoares ocurren como complicación de cirugía gástrica donde hay una función del píloro alterada, hipoperistalsis y bajas concentraciones de ácido gástrico. Se debe sospechar el tricobezoar cuando se ve un paciente joven del género femenino, con una masa firme y móvil en epigastrio. Los pacientes son asintomáticos por meses o años. Los síntomas pueden ser insidiosos o dramáticamente agudos. Aunque la entidad es diagnosticada radiológicamente, la endoscopia permite su identificación de una forma más eficaz. Algunos bezoares pueden ser tratados endoscópicamente pero se recomienda el tratamiento quirúrgico para los de mayor tamaño o con complicaciones. Una vez tratado se debe hacer énfasis en la prevención de la recurrencia. Se presenta el caso de una paciente con un tricobezoar gástrico complicado, sin antecedente de cirugía gástrica o adbominal previa.
Introducción
Los bezoares son cuerpos extraños como cabello, plástico o algodón en el estómago e intestino (1-3). Los bezoares en humanos y animales se han conocido desde la antigüedad (4) y eran considerados antídotos para todo tipo de venenos y con un enorme poder curativo.
La enfermedad fue informada por Sushruta en India en el siglo XII A.C., así como también por Charak en el siglo II y III A.C. (1,5)
El primer tratamiento quirúrgico fue realizado en 1883 por Schonborn (6).
El bezoar gástrico se desarrolla cuando el material ingerido permanece en el estómago y no es digerido.
La mayoría de los bezoares se forman en estómagos de pacientes con cirugía gastroduodenal previa u otras condiciones asociadas a estasis gástrica (7,8).
Caso Clínico
Paciente de sexo femenino de 20 años de edad proveniente del área rural que refiere masa abdominal de dos meses de evolución y desde hace 1 mes, dolor en epigastrio y pérdida no cuantificada de peso.
Tiene antecedente de tres embarazos y tres partos, el último 56 días antes de consultar al servicio de urgencias por la enfermedad actual.
Al examen físico presenta palidez mucocutánea. En el abdomen se palpa a nivel epigástrico una masa firme, móvil e indolora de 15 x 10 cm. Además, edema grado II de miembros inferiores.
Se realizó cuadro hemático que muestra Hto: 32% Hb: 10g./dL; eosinófilos, 10%; eritrosedimentación, 67 mm., con hipocromía; proteínas totales, 4,4 g.; albúmina, 3.3 g. Otros exámenes de laboratorio, normales.
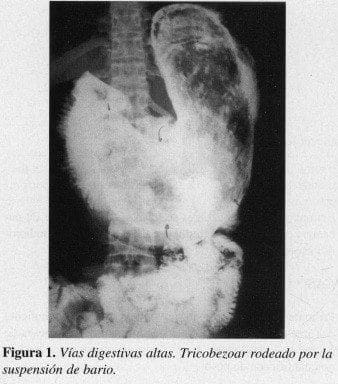
En la ecografía de abdomen superior se encontró una extensa lesión tumoral sólida ecodensa en la topografía gástrica con gran sombra acústica posterior, de configuración elongada, que ejercía efecto de compresión sobre el páncreas y rechazaba las asas intestinales. En el estudio de vías digestivas altas (Figura 1) se encontró un estómago hipotónico con gran defecto de llenado que ocupaba fondo, cuerpo y antro sin conexión de la masa con la pared gástrica.
La endoscopia digestiva alta evidenció un cuerpo extraño que ocupaba toda la luz gástrica e impedía el paso del endoscopio. Se tomó una muestra con pinza de biopsia en la que se observó cabello.
Se reinterrogó la paciente pero negó reiteradamente el antecedente de tricofagia. También se encontró al examen físico en la región frontal, disminución de la longitud del cabello.
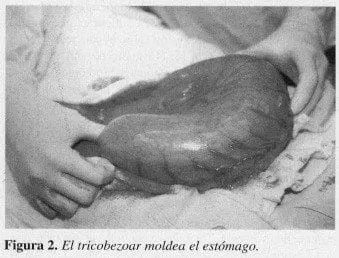
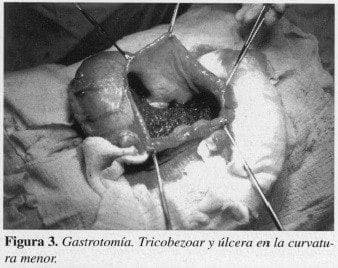
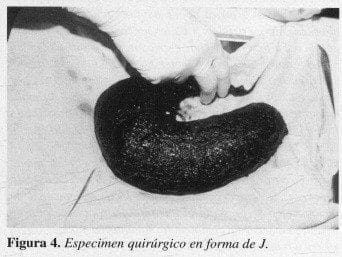
En la evaluación por psicología hay una negación de sus hábitos patológicos. Con diagnóstico de tricobezoar gástrico se lleva la paciente a cirugía observándose gran dilatación y ocupación del estómago por una masa (Figura 2). Se realiza gastrotomía longitudinal anterior y se visualiza el tricobezoar y una úlcera en la curvatura menor (Figura 3). Se hace remoción del tricobezoar (Figura 4) que pesó 1.000 g.
 |
 |
Presentó disminución en los valores de Hto. y Hb. lo que requirió transfusión. En el postoperatorio recibió bloqueadores H2. La evolución fue satisfactoria. El día 18 de postoperatorio había aumentado 6.5 kg de peso. El control 2 años después de la cirugía comprobó aumento de 25 kg de peso y la endoscopia digestiva fue normal.
Discusión
El término bezoar se deriva de las palabras badzher del árabe, padzhar del persa y beluzaar del hebreo, y significan antídoto. Se pensaba que los bezoares, que eran obtenidos de animales, tenían poderes curativos.
Los tricobezoares se observan en mujeres en el 90% de los casos y en menores de 30 años en el 80% (1,4,9-12). Aird informó un pico de incidencia entre los 15 y 20 años de edad (13).
Uno de cada 2.000 niños sufre de tricotilomanía, muchos de tricofagia pero pocos presentan tricobezoares (1,2,11). Entre otros factores en la génesis de la entidad está la longitud del cabello, cantidades de cabello ingeridas, disminución del peristaltismo, alteración de la mucosa, secreción ácida y contenido de grasa en la dieta (1,2,11).
Se sugiere que el cabello es atrapado en los pliegues gástricos y retenido debido a una insuficiente superficie de fricción la cual es necesaria para la propulsión (1,9).
El cabello ingerido siempre se vuelve de color negro independientemente de su color debido a la desnaturalización de las proteínas por el ácido del jugo gástrico (1,11,14,15).
Los síntomas de la enfermedad son, masa móvil en el epigastrio (70%), náuseas y vómito (64%), hematemesis (61%), pérdida de peso (38%) y diarrea o constipación (32%) (1-3,9,11,14,16,17). La presencia de los síntomas depende de la elasticidad del estómago, el tamaño del bezoar y de la aparición o no de complicaciones.
Aunque algunos autores refieren que si los pacientes se evalúan adecuadamente, todos presentan algún tipo de alteración psiquiátrica que puede variar desde la ansiedad crónica hasta el retardo mental; otros hablan de que sólo 10% de los casos presenta una alteración psicológica (14,17).
El diagnóstico diferencial de la masa en el epigastrio es con el pseudoquiste pancreático, el neuroblastoma, el riñón en herradura, los tumores gástricos, la hepatomegalia y la esplenomegalia (1,2,11).
Una forma rara pero potencialmente fatal del tricobezoar es el Síndrome de Rapunzel, evocando el cuento de los hermanos Wilhelm y Jacob Grimm que en 1812 escribieron la historia sobre Rapunzel; una joven que lanzaba su larga cabellera para que su enamorado el príncipe subiera a la torre donde se encontraba prisionera (1,2,4,18). La patología del síndrome está dada por la presencia de cabello en el intestino delgado con una gran bola de cabello fija en el estómago como una ancla. La diferencia de presiones entre el borde mesentérico del intestino relativamente fijo comparado con el de el borde antimesentérico móvil sumado a la tensión por el peristaltismo produce un efecto de acordeón que lleva a necrosis isquémica y perforación del intestino delgado.
El diagnóstico es un reto ya que el paciente niega u oculta la información sobre tricofagia (11); el dato de tricotilomanía y tricofagia se obtiene en menos de 50% de los pacientes (15). Aunque es infrecuente la presencia de cabello en la materia fecal o en el vómito, permite hacer el diagnóstico (1,9,15,19). La alopecia en placas por tricotilomanía así como la halitosis por putrefacción del material en el estómago, son ayudas para el diagnóstico (5). Lamerton ha descrito la palpación del bezoar por el tacto rectal en niños (11,17).
El diagnóstico se realiza con el estudio radiológico donde se visualiza el bario rodeando una masa que generalmente flota en la suspensión, lo cual además lo diferencia de un tumor maligno. También se visualiza cómo el bario queda atrapado en el intersticio del bezoar dando una imagen de “superficie en panal de abejas” (11).
La ecografía lo describe con un signo específico que es una banda ancha de ecos de gran amplitud con sombra acústica posterior (11).
La endoscopia digestiva es el método diagnóstico de elección ya que se ha demostrado que con la radiografía de las vías digestivas sólo se diagnostica una cuarta parte de los casos identificados endoscópicamente (14,15).
Las complicaciones de los bezoares son mecánicas y traumáticas. Entre las primeras están la obstrucción y el íleo, y entre las traumáticas, la ulceración, hemorragia, perforación y peritonitis (4,13,16). La obstrucción intestinal baja se presenta cuando fragmentos del tricobezoar pasan el píloro y se detienen en algún segmento del intestino (20). La úlcera se produce en la curvatura menor en 80% de los casos y se presenta por necrosis de la pared gástrica por presión (1,2,9,14,19).
Otras complicaciones inusuales son, ictercia obstructiva que es debida a la extensión del bezoar hacia el duodeno (5); enteropatía perdedora de proteínas y anemia megaloblástica, asociadas a sobrecrecimiento bacteriano en el intestino delgado (16).
La pérdida de peso causada por los bezoares ha sido usada como la base para el tratamiento de la obesidad mórbida, colocando una burbuja intragástrica es decir un bezoar sintético. Esta fue desarrollada por Garrens y American-Edwards y aprobada para su uso por la FDA en la década de los 80’s.
En estudios utilizando la burbuja asociada a una dieta de 800 a 1.000 calorías se ha informado la pérdida de hasta 20 kg de peso en 5 meses. Se han colocado unas 17.000 burbujas con complicaciones similares a las de los bezoares, como obstrucción intestinal, úlceras y perforación gástrica (14).
El peso del tricobezoar seco es aproximadamente la tercera parte del peso húmedo.
El objetivo del tratamiento es su remoción y prevención de la recurrencia que se presenta en 20% de los casos (3,14,15).
Los bezoares indisolubles deben ser removidos mecánicamente, ya sea por endoscopia o por medio de cirugía (3,17). Pueden ser fragmentados con láser Nd: YAG, taladro endoscópico, litotripsia electrohidráulica, o litotripsia extracorpórea con onda de choque, pero la eliminación endoscópica es tediosa.
Soehendra eliminó un bezoar de 15×7 cm y requirió tres sesiones de endoscopia y más de 100 intubaciones (15).
Si el tamaño del bezoar es muy grande se debe remover quirúrgicamente (3,17).
El tratamiento quirúrgico presenta una baja mortalidad, que en la revisión de DeBakey fue de 5% (10).
Se realiza una gastrotomía y si hay compromiso del intestino delgado, múltiples enterotomías (1,2,4,19).
Cuando se encuentra asociado a una úlcera no es necesario hacer tratamiento quirúrgico de ésta, ya que al retirar el bezoar mejora la lesión.
Si hay una obstrucción del intestino delgado secundaria a un bezoar siempre se debe explorar el estómago para descartar un bezoar gástrico (14,17).
La recurrencia y la necesidad de reoperación son raras. Se recomienda seguimiento psiquiátrico para disminuir la frecuencia de recurrencias (1,9,19).
Abstract
Trichobezoar constitute a rare type of Pathology. Gastric bezoars can occur in normal stomachs, as the result of ingesting of objects or foodstuff that do not traverse the pylorus. Currently, most bezoars develop as a complication of gastric operations that alter the normal function of the pylorus, or procedures that result in hypoperistalsis and low gastric acid concentrations. Trichobezoar must be suspected in a young woman presenting with a mobile and firm mass in the epigastrium. Patients may remain asymptomatic for months or years.
The onset symptoms of may be insidious, or dramatically acutte. Although this entity can be diagnosed by roentgenographic examination, endoscopy contributes to a more efficient diagnosis.
Some bezoars may be managed endoscopically, but surgical treatment is indicated in those of greater volume or which become complicated. Once successful treatment is achieved, emphasis on the prevention of recurrence must be stressed. We present the case of a female with a complicated gastric trichobezoars, developing without previous history of gastric or abdominal surgery.
Referencias
1. Deslypere JP, Praet M, Verdonk G: An unusual Case of the Trichobezoar: The Rapunzel Syndrome. Am J Gastroenterol 1982; 77(7): 467-70
2. Pul N, Pul M: The Rapunzel Syndrome (trichobezoar) Causing gastric perforations in a Child: a Case Report. Eur J Pediatr 1996 Jan; 155(1): 18-9
3. Rider J, ForestI F, Garrido J, et al: Gastric Bezoars: Treatment and Prevention. Am J Gastroenterol 1984; 79 (5): 357-9
4. Goldstein S, Lewis J, Rothstein R: Intestinal Obstruction Due to Bezoars. Am J Gastroenterol 1984; 79(4): 313-8
5. Byrne WJ: Cuerpos Extraños, Bezoares e Ingestión de Cáusticos. Clin Endoc North Am 1994; 1: 103-2
6. Kim SK, Beck AR: Multiple Small Bowel Perforations: an Unusual Complication of Trichobezoar. Mt Sinai J Med 1972; 39: 293-9
7. Cohen MI, Winslow PR, Boley SJ: Intestinal Obstruction Associated with Cholestyramine Therapy. N Engl J Med 1969; 280: 1285-6
8. Eremberg A, Shaw RD, Yousefzadeh D: Lactobezoar in the Low Birth-weight Infant. Pediatrics 1979; 63: 642-6
9. Lamerton AJ: Trichobezoar: Two Cases Report – a New Physical Sign. Am J Gastroenterol 1984; 79(5): 354-6
10. Krugner L, Wolden T, Gendron A, Atkinson R: High Prevalence of Gastric Trichobezoars (Hair Balls) in Wistar-Kioto Rats Fed a Semi-purified Diet. Lab Anim Sci 1996 Dec; 46(6): 635-9
11. Pozo JC, Gómez TA, Rincón N, Berrios C: Tricobezoar: Diagnóstico Inusual. Reporte de 3 casos. GEN 1995 Abr; 49(2): 157-0
12. Velásquez O: Bezoar. En: Vélez H, Borrero J, Restrepo J. Gastroenterología Hepatología Nutrición. 2da. ed. Medellín, CIB, 1982, pp. 141-3
13. Rao PL, Mitra SK, Pathak IC: Trichobezoar in Children. Int Surg 1981;66(1): 63-5
14. Andrus C, Ponsky J: Bezoars: Classification, Pathophysiology and Treatment. Am J Gastroenterol 1988; 83(5): 476-8
15. Lee J: Bezoares y Cuerpos Extraños en el Estómago. Clin Endosc Norte Am 1996; 3: 573-86
16. Winston D, Katz S, Katzka Y: Silent Trichobezoar. Am J Gastroenterol 1974; 62: 367-0
17. Robles R, Parrilla P, Escamilla C, et al: Gastrointestinal Bezoars. Br J Surg 1994; 81:1000-1
18. DeBakey ME, Jordan LE: Cuerpos Extraños en el Esófago, Estómago y Duodeno. En: Schwartz SI, Ellis H. Operaciones Abdominales 8a ed. Buenos Aires, Editorial Médica Panamericana S.A., 1986, p. 653-69
19. Seker B, Diler ON, Karaayvaz M: Trichobezoars as a Cause of Gastrointestinal Obstructions: The Rapunzel Syndrome. Acta Gastroenterol Bel 1996 Apr; 59(2): 166-7
20. Sharma V, Sharma ID: Intestinal Trichobezoar with Perforation in Child. J Pediat Surg 1992; 27: 518-9.
Correspondencia:
Doctor Jaime Orlando Gutiérrez S. Calle 21 N° 19 – 35 Yarumal (Antioquia), Colombia.
Comentario
A cargo del doctor Guillermo Páez Roa, coordinador
del Dpto. de Cirugía General de la Clínica Palermo de Bogotá, D.C.
Señor Editor:
He recibido su amable comunicación en la que me sugiere un comentario sobre el trabajo titulado TRICOBEZOAR GASTRICO, cuyo autor es el doctor Jaime Orlando Gutiérrez Sánchez.
A pesar de que únicamente presenta 1 caso aislado, bien vale la pena su publicación pues se trata de una patología muy infrecuente; por esta razón, en la literatura médica se encuentran numerosas publicaciones aisladas con presentación de casos únicos. No he encontrado informes nacionales sobre el tema.
El trabajo está bien presentado, ilustrado y resumido y la revisión de la literatura complementa el tema en forma adecuada.
Desde el punto de vista de los bezoares en general, vale la pena anotar que es muy raro sospecharlos clínicamente por su poca frecuencia; por ello, en numerosas ocasiones se emplea la TAC como complemento diagnóstico (1).
Sus modalidades más frecuentes son el fitobezoar y el tricobezoar, como el presentado en este trabajo; pero se han informado casos raros que pueden calificarse como curiosidades como el ubicado en un divertículo de Zenker (2), el ocasionado por papel higiénico (3), por goma de mascar (4) o un fitobezoar biliar con obstrucción de los canales extrahepáticos por colecisto-gastrostomía antigua (5).
La etiología más común se refiere a trastornos de la motilidad gástrica (6-8), la ingestión inadecuada de elementos no digeribles o, en algunos casos, como secuelas de las diversas cirugías gástricas que alteran su fisiología (9-11). A veces se asocia con ulceraciones y con la presencia del Helicobacter pylori que puede complicar el cuadro clínico (12).
La endoscopia tiene especial importancia en su tratamiento actual con sus diferentes procedimientos y ayudas instrumentales (13,14) como la cirugía endoscópica, la gastrotomía (15) o la cirugía laparoscópica (16).
Agradezco su confianza y espero haber aportado algunos conceptos y referencias pertinentes.
Referencias
1. Gayer G, Jonass T, Apter S, Zissin Kats M, Katz R, Amitai M, Hertz M: Bezoars in the stomach and small bowell-CT appearance. Clin Radiol 1999 Apr; 54(4): 228-32
2. Tolliver BA, DiPalma JA: Zenker’s bezoar. South Med J 1995 Jul; 88 (7): 751-2
3. Goldman RD, Schachter P, Katz M, Bilik R, Avigad I: A bizarre bezoar: case report and review of the literature. Pediatr Surg Int 1998 Dec; 14(3): 218-9
4. Milow DE, Andres JM, Erhart NA, Bailey DJ: Chewin gun bezoars of the gastrointestinal tract. Pediatrics 1998 Aug; 102(2): 22
5. Lamotte M, Kockx M, Hautekeete M, Holvoet J, Hubens H: Biliary fhytobezoar: a medical curiosity. Am J Gastroenterol 1995 Aug; 90(8): 1346-8
6. Lee J: Bezoars and foreign bodies of the stomach. Gastrointest Endosc Clin North Am 1996 Jul; 6(3): 605-19
7. Parkman HP, Harris AD, Krevsky B, Urbain JC, Maurer AH, Fisher RS: Motility Simposium. Am J Gastroenterol 1995 Jun; 90 (6): 369
8. Eamonn M, Quingley MD: Gastrointestinal Motility in Clinical Practice. Gastroenterol Clin 1996 Mar; 25 (1): 113
9. Escamilla C, Robles R, Parrilla P, Luján JA, Liron R, Torralba JA: Intestinal obstruction and bezoars. J Am Coll Surg 1994 Sep; 179 (3): 285-8
10. Robles R, Parrilla P, Escamilla C, Luján JA, Torralba JA, Liron R, Moreno A: Gastrointestinal Bezoars. Br J Surg 1994 Jul; 81(7): 1000-1
11. Man H, Huey P, Wai C, Liang C, Kuo Y, Tong C: Afferent loop syndrome complicate by a duodenal phytobezoar after Billroth II subtotal gastrectomy. Am J Gastroenterol 1997 Sep; 92 (9): 550
12. Khutiev TS, Kundukhova ER, Tokhsyrov AV, Kakabadze SA, Lekoev GZ: Bezoars and gigantic stomach ulcers associated with Helicobacter pylori. Khirurgiia (Mosk) 1999; (3): 28-31
13. Wang YG, Seitz U, Li ZL, Soechendra N, Qiao XA: Endoscopic management of huge bezoars. Endoscopy 1998 May; 30(4): 371-4
14. Kaplan LJ, Emami ER, Santora TA, Trooskin SZ: Gastric Bezoar following penetrating abdominal injury. Diagnosis and endoscopy therapy. Surg Endosc 1996 Jan; 10 (1): 62-4
15. Filipi CJ, Perdiki G, Hinder RA, DeMeester TR, Fitzgibbons RJ, Peter J: An intraluminal aproach to the management of gastric bezoars. Surg Endosc 1995 Jul; 9 (7): 831-3
16. Robles R, Luján JA, Parrilla P, Torralba JA, Escamilla C:Laparoscopic surgery in the treatment of samall bowell obstruction by bezoar. Br Surg 1995 Apr; 82(4): 520.
Correspondencia:
Doctor Guillermo Páez Roa. Carro23 No. 47-51 – Cons. 508. Santa Fe de Bogotá, D.C.
